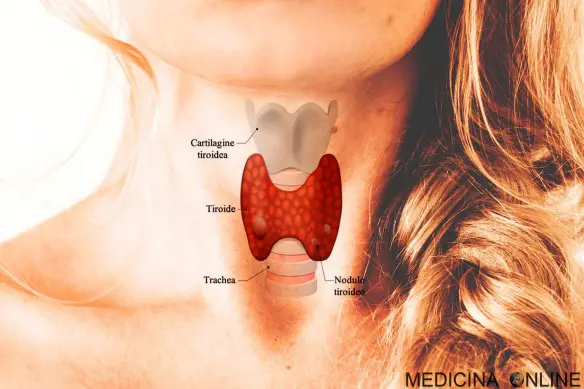
 Con “tiroidite” in medicina si indica l’infiammazione della tiroide, nella maggioranza dei casi cronica, più diffusa tra le donne (fino a 5 volte di più rispetto al sesso maschile) e determinata da varie patologie, la più frequente è la tiroidite di Hashimoto. Una tiroidite può causare sia ipotiroidismo che ipertiroidismo ed i pazienti possono passare dall’ipertiroidismo all’ipotiroidismo nel giro di pochissimo tempo. La tiroidite di De Quervain (anche chiamata tiroidite granulomatosa a cellule giganti o tiroidite subacuta di De Quervain o tiroidite subacuta o tiroidite recidivante) è un tipo specifico di tiroidite caratterizzata da un infiammazione subacuta della tiroide generalmente causata da virus, in grado di determinare un’attivazione prolungata del sistema immunitario che porta cronicamente al danneggiamento della tiroide, con fasi iniziali caratterizzate da tireotossicosi (con molti sintomi sovrapponibili a quelli di un ipertiroidismo) e con fasi tardive caratterizzate invece da ipotiroidismo. L’infiammazione può avere un andamento migratorio da un lobo all’altro della tiroide. La malattia recidiva spesso e può durare vari mesi; in alcuni casi (il 10%) la malattia residua in un ipotiroidismo permanente.
Con “tiroidite” in medicina si indica l’infiammazione della tiroide, nella maggioranza dei casi cronica, più diffusa tra le donne (fino a 5 volte di più rispetto al sesso maschile) e determinata da varie patologie, la più frequente è la tiroidite di Hashimoto. Una tiroidite può causare sia ipotiroidismo che ipertiroidismo ed i pazienti possono passare dall’ipertiroidismo all’ipotiroidismo nel giro di pochissimo tempo. La tiroidite di De Quervain (anche chiamata tiroidite granulomatosa a cellule giganti o tiroidite subacuta di De Quervain o tiroidite subacuta o tiroidite recidivante) è un tipo specifico di tiroidite caratterizzata da un infiammazione subacuta della tiroide generalmente causata da virus, in grado di determinare un’attivazione prolungata del sistema immunitario che porta cronicamente al danneggiamento della tiroide, con fasi iniziali caratterizzate da tireotossicosi (con molti sintomi sovrapponibili a quelli di un ipertiroidismo) e con fasi tardive caratterizzate invece da ipotiroidismo. L’infiammazione può avere un andamento migratorio da un lobo all’altro della tiroide. La malattia recidiva spesso e può durare vari mesi; in alcuni casi (il 10%) la malattia residua in un ipotiroidismo permanente.
Diffusione
La tiroidite di De Quervain colpisce soprattutto le donne (il sesso femminile ha una probabilità circa 4 volte maggiore di contrarre questa patologia rispetto a quello maschile), e si manifesta soprattutto tra i 30 ed i 50 anni.
Cause e fattori di rischio
Le cause precise che comportano lo svilupparsi della tiroidite subacuta non sono del tutto individuate. Alcuni fattori di rischio, sono:
- sesso femminile;
- età tra i 30 ed i 50 anni;
- famigliarità;
- traumi alla tiroide;
- frequenti infezioni delle alte vie respiratorie;
- deficienza del sistema immunitario, ad esempio AIDS.
Pur non essendo le cause del tutto note, si ritiene che l’evento scatenante che precede l’insorgenza della tiroidite sia un’infezione virale, anche perché la malattia compare nel 50% dei casi proprio dopo un’infezione delle vie respiratorie superiori. I virus più spesso correlati a questa tiroiditei, sono:
- enterovirus
- virus della parotite
- virus coxsackie
- adenovirus
- virus influenzali
- morbillo
- Epstein Barr Virus (EBV).
Contagio
Essendo probabilmente correlata alle tipologie di virus prima elencate, è quindi presumibile che l’infezione a monte della tiroidite sia contagiosa e che segua quindi i normali canali di diffusione di questi virus, tipicamente trasmessi tramite goccioline di saliva durante starnuti e tosse.
Sintomi e segni
I sintomi e segni di una tiroidite subacuta sono caratterizzati principalmente da:
- malessere generale;
- astenia (mancanza di forze);
- febbre di entità lieve (solitamente, ma non necessariamente, sotto i 39°), spesso prolungata nel tempo;
- dolore spontaneo al collo, in corrispondenza della tiroide;
- dolore alla palpazione della tiroide;
- mal di gola;
- faringite;
- laringite.
I primi sintomi sono generalmente lievi e aspecifici e – poiché riguardano le alte vie respiratorie – spesso il medico è portato nelle fasi iniziali a sbagliare la diagnosi, per poi approfondirla con esami più accurati nel momento in cui i sintomi dell’infezione respiratoria si protraggono per settimane o anche mesi e si associano a sintomi che delineano il quadro clinico di tireotossicosi, cioè determinato da un eccesso di ormoni tiroidei in circolo, in questo caso non determinato da un ipertiroidismo bensì dal danno infiammatorio della tiroide. La tireotossicosi può manifestarsi con:
- aumento dell’appetito;
- rapida perdita di peso anche mangiando più del solito, da aumento del metabolismo basale;
- magrezza;
- intolleranza al caldo;
- iperattività;
- irritabilità;
- esoftalmo (occhi sporgenti);
- retrazione palpebrale;
- mixedema pretibiale;
- acropatia;
- depressione ed altre malattie psichiatriche;
- poliuria;
- sudorazione;
- sensazione di calore;
- facile affaticabilità;
- astenia (stanchezza);
- apatia;
- pelle ingiallita;
- tiroide aumentata di volume con tumefazione;
- disfagia (difficoltà a deglutire);
- cambiamento della voce;
- insonnia;
- fragilità ossea con maggior rischio di fratture;
- intolleranza al caldo o al freddo;
- palpitazioni;
- aritmia (specialmente fibrillazione atriale);
- tachicardia (aumento della frequenza cardiaca);
- tachipnea (aumento della frequenza respiratoria);
- dispnea;
- infertilità;
- calo del desiderio sessuale;
- amenorrea (diminuzione o scomparsa delle mestruazioni);
- nausea;
- vomito;
- defecazioni frequenti;
- rapido aumento della glicemia dopo i pasti (iperglicemia postprandiale);
- diarrea.
Nei pazienti anziani alcuni sintomi legati all’iperattività, potrebbero non comparire, mentre invece potrebbero essere accentuati l’affaticamento cronica e la perdita di peso. Come precedentemente accennato, nella fase tardiva, i sintomi e segni sono invece quelli di un ipotiroidismo, tra cui:
- astenia (mancanza di forze);
- facile affaticabilità;
- intolleranza al freddo;
- stitichezza;
- depressione;
- rallentamento di pensieri e movimenti;
- dolori muscolari e debolezza;
- crampi muscolari;
- diminuzione del metabolismo basale che spesso porta il paziente non trattato, al sovrappeso o all’obesità anche in presenza di una dieta normocalorica.
Diagnosi
La diagnosi si basa su:
- anamnesi ed esame obiettivo: la tiroide appare aumentata di volume e di consistenza, mobile alla deglutizione, e spesso vivamente dolorabile alla palpazione, sebbene talvolta la dolorabilità sia ridotta o assente, particolarmente nelle fasi tardive della malattia;
- dati di laboratorio (TSH, TRH ed ormoni tiroidei);
- altri esami: captazione tiroidea di iodio radioattivo, scintigrafia tiroidea, ecografia tiroidea, eventuale biopsia.
Gli esami di laboratorio tipicamente individuano un aumento della VES (valori intorno a 100 non sono rari), e, sebbene in misura inferiore, della PCR. Gli ormoni tiroidei ed il TSH, variano in funzione della fase della malattia, come vedremo nel prossimo paragrafo.
Per approfondire:
- Esame obiettivo del collo: palpazione della tiroide, video e spiegazione
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Scintigrafia tiroidea: risultati, captazione, noduli, costo
- Agoaspirato tiroideo: esito, complicanze, dolore, referto, prezzo
Ormoni tiroidei: valori normali
Ricordiamo che i valori normali degli ormoni tiroidei sono compresi nei seguenti intervalli:
| Tiroxina (T4) totale (TT4) | 60 – 150 nmoli/L |
| Tiroxina (T4) libera (fT4) | 10 – 25 pmoli/L |
| Triiodotironina (T3) totale (TT3) | 1,1 – 2,6 nmoli/L |
| Triiodotironina (T3) libera (fT3) | 3,0 – 8,0 pmoli/L |
| Ormone tireo-stimolante (o tireotropina o ormone tireotropo, o TSH) | 0.15 – 3,5 mU/L |
ATTENZIONE: i valori normali ed alterati possono variare in funzione del laboratorio che ha eseguito la misurazione.
Ormoni alterati e fasi della malattia
I valori degli ormoni tiroidei e del TSH nella tiroidite subacuta, variano in funzione della fase della tiroidite subacuta:
- fase iniziale: si osserva un quadro clinico di tireotossicosi (con molti sintomi e segni sovrapponibili a quelli di un ipertiroidismo) con aumento degli ormoni tiroidei ed una contestuale diminuzione per feedback dell’ormone tireostimolante (TSH) secreto dall’ipofisi. Questa fase di solito dura alcune settimane;
- fase tardiva: si osserva l’inverso e cioè una fase (solitamente transitoria) di ipotiroidismo con bassi valori di FT4 e FT3, ed aumento compensatorio del TSH. Questa fase generalmente dura tra 2 e 4 mesi;
- fase finale: i valori di tutti gli ormoni tornano normali (eutiroidismo), specie se la patologia è adeguatamente trattata.
Tra la fase iniziale e quella tardiva si verifica a volte un transitorio ritorno all’eutiroidismo che però lascia subito spazio all’ipotiroidismo.
Durata e recidive
La tiroidite di de Quervain ha generalmente una durata totale di 3-6 mesi (solitamente 1 – 2 mesi di fase di tireotossicosi e 2 – 4 mesi di fase di ipotiroidismo) anche se in alcuni casi può persistere, con periodi di remissioni e ricadute, anche oltre un anno, ma generalmente non oltre i 18 mesi. La patologia tende a frequenti recidive.
Terapia
La terapia si basa sul controllo del dolore e quindi sull’utilizzo di antidolorifici come i FANS (antinfiammatori non steroidei) o, in alcuni casi dove il dolore è più grave, corticosteroidi come il Deltacortene (prednisone), alla dose iniziale di 1 mg/kg/die (quindi in genere 50 – 75 mg al giorno) a decrescere gradualmente; la terapia deve durare almeno 30-40 giorni. Altre terapie sintomatiche dipendono essenzialmente dalla fase della patologia:
- fase di tireotossicosi: tipicamente si usa un betabloccante, come il propanololo o l’atenololo, per controllare le alterazioni cardiache, ed altri farmaci specifici per insonnia e nervosismo;
- fase di ipotiroidismo: si somministra terapia tiroidea sostitutiva con levotiroxina (Eutirox ) partendo da un dosaggio di 1,2-1,5 pg ogni kg di peso corporeo al giorno), controllando gli ormoni tiroidei ed il TSH dopo 1-2 settimane e adeguando la terapia in funzione dell’andamento degli ormoni tiroidei.
Prognosi e guarigione
La prognosi è molto buona: la quasi totalità delle tiroiditi subacute (il 90%) guarisce senza esiti, sebbene possano essere necessari fino a 3-4 mesi di terapia. Nel 10% dei casi l’ipotiroidismo può risultare permanente, per cui è consigliabile controllare i valori di TSH, FT3 e FT4 a distanza di 3 e 12 mesi dopo la guarigione clinica della malattia. Un ipotiroidismo permanente può essere facilmente gestito tramite una terapia sostitutiva con Eutirox.
Leggi anche:
- Tiroidite acuta, cronica, autoimmune: sintomi e conseguenze
- Tiroidite di De Quervain (subacuta): sintomi, dieta, si guarisce, è contagiosa?
- Tiroidite post partum: sintomi, fasi, diagnosi, cura e rischi
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Ipertiroidismo: cause, cura, valori diagnosi, sintomi iniziali, conseguenze
- Ipertiroidismo nell’uomo: sintomi, conseguenze sulla libido, cure
- Morbo di Basedow: alimentazione, cura, occhi, si guarisce, rimedi
- Gozzo tiroideo: semplice, tossico, endemico, rimedi, intervento, immagini
- Gozzo tossico nodulare e multinodulare: sintomi, diagnosi e cura
- Alimenti gozzigeni (antitiroidei) vietati nelle alterazioni tiroidee
- Morbo di Plummer (adenoma tossico): sintomi, diagnosi e terapia
- Adenoma tiroideo: sintomi, diagnosi e trattamento
- Tireotossicosi autoimmune, iatrogena, factitia, valori, cura
- Terapia radiometabolica dell’ipertiroidismo con radioiodio: indicazioni ed effetti collaterali
- Differenza tra ipotiroidismo, ipertiroidismo, eutiroidismo e distiroidismo
- Differenza tra ipotiroidismo primario, secondario e terziario
- Differenza tra ipotiroidismo e tiroidite
- Differenza tra ipotiroidismo e tiroidite di Hashimoto
- Differenza tra ipotiroidismo clinico e subclinico
- Differenza gozzo tossico e non tossico
- Differenza tra gozzo e nodulo tiroideo
- Differenza tra ipertiroidismo e tireotossicosi
- Tiroidite di Hashimoto e gravidanza
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Feedback negativo ed omeostasi: spiegazione ed esempi
- Patologie di ipotalamo e ipofisi
- Tireoglobulina alta, bassa, valori normali ed interpretazione
- Tiroidectomia totale: complicanze, postoperatorio e aumento di peso
- Tiroidectomia: cosa cambierà nella mia vita dopo l’intervento?
- Tiroidectomia: cosa mi succederà prima, durante e dopo l’intervento chirurgico
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Nodulo Tiroideo: sintomi e cure
- Esoftalmo: cause, sintomi e terapie
- Eutirox: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Tiroide: anatomia, funzioni e patologie in sintesi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Eutirox per dimagrire: come si usa?
- Eutirox può essere usato anche per dimagrire? Quali sono i rischi?
- Eutirox: effetti collaterali e controindicazioni del farmaco
- Eutirox: si può assumere in gravidanza ed allattamento?
- Eutirox in sovradosaggio: cosa fare, è pericoloso, quando chiamare il medico?
- Dosaggio Eutirox: come scegliere quello corretto?
- Terapia soppressiva con Eutirox per ridurre un nodulo tiroideo
- Eutirox può causare o far aumentare l’acne?
- Come e quando assumere correttamente Eutirox: attenzione a dieta e farmaci
- Eutirox ed interazioni con altri farmaci e sostanze
- Eutirox ed effetti collaterali a lungo termine: cuore ed osteoporosi
- Tiroide e obesità: qual è il vero legame?
- Non mangio eppure ingrasso, e se fosse ipotiroidismo?
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Cos’è l’adrenalina ed a cosa serve?
- Ipotalamo: anatomia, struttura e funzioni
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Dopammina: cos’è ed a che serve?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
