 L’ipertiroidismo è una patologia del sistema endocrino caratterizzata principalmente dall’eccesso di funzionalità della ghiandola tiroidea con aumento in circolo degli ormoni tiroidei triiodotironina (T3) e/o tiroxina (T4) e possibile tireotossicosi. La causa più comune di ipertiroidismo è la malattia di Flaiani-Basedow-Graves, anche conosciuta come malattia di Basedow-Graves, morbo di Basedow-Graves, morbo di Basedow, malattia di Flaiani-Basedow, malattia di Parry o gozzo tossico diffuso.
L’ipertiroidismo è una patologia del sistema endocrino caratterizzata principalmente dall’eccesso di funzionalità della ghiandola tiroidea con aumento in circolo degli ormoni tiroidei triiodotironina (T3) e/o tiroxina (T4) e possibile tireotossicosi. La causa più comune di ipertiroidismo è la malattia di Flaiani-Basedow-Graves, anche conosciuta come malattia di Basedow-Graves, morbo di Basedow-Graves, morbo di Basedow, malattia di Flaiani-Basedow, malattia di Parry o gozzo tossico diffuso.
La condizione opposta all’ipertiroidismo è l’ipotiroidismo dove vi è una riduzione di produzione e secrezione di T3 e/o T4. L’imaging della tiroide e la misurazione dell’assorbimento del riadiotracciante da parte di essa, insieme ai dati di laboratorio derivanti da semplici analisi del sangue, permettono nella maggioranza dei casi di formulare una diagnosi di certezza e – di conseguenza – pianificare una efficace terapia per riportare il paziente all’eutiroidismo, cioè a tornare ad avere normali livelli di ormoni tiroidei.
Leggi anche: Ipertiroidismo nell’uomo: sintomi, conseguenze sulla libido, cure
Cause
Le possibili cause di ipertiroidismo sono:
- morbo di Basedow-Graves: patologia autoimmunitaria che porta anche ad aumento del volume della tiroide ed a gozzo. E’ la causa più frequente di ipertiroidismo, può avere trasmissione ereditaria ed è più frequente nella donna;
- gozzo multi-nodulare tossico: patologia in cui sono presenti uno o più noduli tiroidei funzionanti, cioè secernenti ormoni;
- morbo di Plummer (adenoma tossico iperfunzionante): tumore benigno della tiroide;
- tiroidite di Hashimoto: patologia autoimmune che esordisce con un iperfunzionamento della tiroide per poi evolversi in ipotiroidismo;
- tiroidite di Quervain (tiroidite subacuta): infiammazione subacuta della tiroide provocata da una infezione virale;
- tiroidite post-partum: infiammazione tiroidea autoimmune transitoria che si manifesta dopo il parto.
Ipertiroidismo iatrogeno e da integratori
L’ipertiroidismo può essere determinato o favorito anche da farmaci o integratori alimentari:
- ipertiroidismo da integratori alimentari di iodio: lo iodio assunto attraverso l’alimentazione viene usato per produrre gli ormoni tiroidei, quindi una sua assunzione eccessiva può indirettamente determinare ipertiroidismo;
- ipertiroidismo da farmaci (ipertiroidismo iatrogeno): è causato da vari farmaci, come l’amiodarone usato per le aritmie cardiache.
Per approfondire le varie patologie, leggi anche:
- Morbo di Basedow: alimentazione, cura, occhi, si guarisce, rimedi
- Gozzo tiroideo: semplice, tossico, endemico, rimedi, intervento, immagini
- Gozzo tossico nodulare e multinodulare: sintomi, diagnosi e cura
- Alimenti gozzigeni (antitiroidei) vietati nelle alterazioni tiroidee
- Morbo di Plummer (adenoma tossico): sintomi, diagnosi e terapia
- Adenoma tiroideo: sintomi, diagnosi e trattamento
- Tiroidite acuta, cronica, autoimmune: sintomi e conseguenze
- Tiroidite di Hashimoto: esami, cura, conseguenze, dieta, guarire
- Tiroidite di De Quervain (subacuta): sintomi, dieta, si guarisce, è contagiosa?
- Tiroidite post partum: sintomi, fasi, diagnosi, cura e rischi
Ipertiroidismo in gravidanza e conseguenze per il feto
L’ipertiroidismo si può verificare, seppur raramente, durante la gravidanza a causa dell’aumento degli estrogeni. I sintomi per la gestante sono simili a quelli degli altri pazienti ipertitoidei (vedi capitoli successivi). I pericoli per il bimbo sono principalmente rappresentati dal fatto che potrebbe esso stesso sviluppare l’ipertiroidismo: è quindi opportuno eseguire una terapia farmacologica che a volte prosegue anche durante l’allattamento.
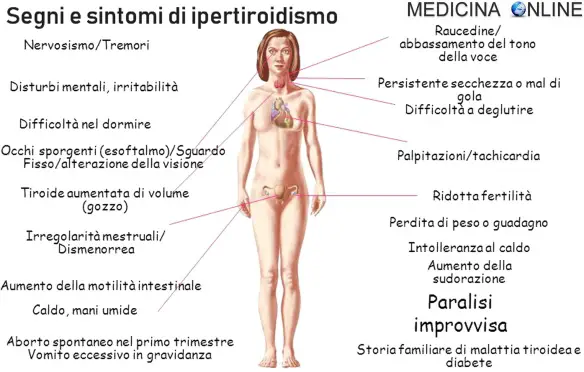
Segni e sintomi iniziali di ipertiroidismo
Nelle fasi iniziali dell’ipertiroidismo, specie quando l’aumento degli ormoni tiroidei è minimo, la patologia può essere del tutto asintomatica (cioè non dare alcun sintomo) o dare dei sintomi precoci aspecifici, come una lieve perdita di peso, un senso di stanchezza psicofisica o una maggiore propensione a nervosismo ed attacchi d’ira.
Segni e sintomi tardivi di ipertiroidismo
I sintomi più evidenti di un ipertiroidismo conclamato, sono per certi versi “opposti” a quelli dell’ipotiroidismo:
- rapida perdita di peso anche mangiando più del solito, da aumento del metabolismo basale;
- aumento dell’appetito;
- magrezza;
- iperattività;
- irritabilità;
- esoftalmo (occhi sporgenti, oftalmopatia di Graves);
- retrazione palpebrale;
- mixedema pretibiale (ispessimento della pelle sugli stinchi);
- acropatia;
- depressione ed altre malattie psichiatriche;
- poliuria;
- sudorazione;
- sensazione di calore;
- facile affaticabilità;
- astenia (stanchezza);
- apatia;
- pelle ingiallita;
- gozzo;
- tiroide aumentata di volume con tumefazione;
- disfagia (difficoltà a deglutire);
- cambiamento della voce;
- insonnia;
- fragilità ossea con maggior rischio di fratture;
- intolleranza al caldo o al freddo;
- palpitazioni;
- aritmia (specialmente fibrillazione atriale);
- tachicardia (aumento della frequenza cardiaca);
- tachipnea (aumento della frequenza respiratoria);
- dispnea;
- infertilità;
- calo del desiderio sessuale;
- amenorrea (diminuzione o scomparsa delle mestruazioni);
- nausea;
- vomito;
- defecazioni frequenti;
- rapido aumento della glicemia dopo i pasti (iperglicemia postprandiale);
- diarrea.
Nei pazienti anziani alcuni sintomi legati all’iperattività, potrebbero non comparire, mentre invece potrebbero essere accentuati l’affaticamento cronica e la perdita di peso.
Ipertiroidismo subclinico
Nell’ipertiroidismo subclinico si verifica una diminuzione dei livelli di TSH (da deficit di produzione dell’ipofisi) con concentrazione di T4 e T3 inizialmente normale e successivamente diminuita. L’ipertiroidismo subclinico è solitamente asintomatico (senza sintomatologia) o con sintomi e segni decisamente sfumati rispetto all’ipertiroidismo clinico.
Diagnosi
La diagnosi di ipertiroidismo è generalmente abbastanza semplice ed avviene tramite il dosaggio degli ormoni tiroidei. Un incremento ematico di rilievo delle frazioni libere degli ormoni tiroidei (FT3 e FT4), associato ad un abbassamento dell’ormone tireotropo (TSH, Thyroid Stimulating Hormone), è infatti specifico di una condizione di ipertiroidismo conclamato. Infatti, il cronico abbassamento del TSH (“soppressione”) deriva dalla controregolazione negativa a livello adenoipofisario, dove avviene la produzione del TSH, da parte degli ormoni tiroidei (FT3 ed FT4 per l’appunto) in eccesso. Per approfondire questi concetti vi consigliamo di leggere anche:
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Feedback negativo ed omeostasi: spiegazione ed esempi
La diagnosi del tipo di ipertiroidismo dovrebbe poi avvenire in campo specialistico allo scopo di valutare se trattasi di forme di ipertiroidismo autoimmune (mediante dosaggio di anticorpi specifici, come anticorpi anti-recettore del TSH, AbTPO o AbTg), da farmaci (per esempio da amiodarone) oppure di forme di tireotossicosi distruttiva (da tiroidite subacuta) o tireotossicosi iatrogena (da assunzione di ormoni tiroidei). In alcuni casi altri accertamenti ematochimici (VES, tireoglobulina) e strumentali (ecografia tiroidea e scintigrafia tiroidea con iodocaptazione) sono estremamente utili per inquadrare meglio le cause che a monte hanno determinato l’aumento degli ormoni tiroidei.
Ormoni tiroidei: valori normali
I valori normali degli ormoni tiroidei sono compresi nei seguenti intervalli:
| Tiroxina (T4) totale (TT4) | 60 – 150 nmoli/L |
| Tiroxina (T4) libera (fT4) | 10 – 25 pmoli/L |
| Triiodotironina (T3) totale (TT3) | 1,1 – 2,6 nmoli/L |
| Triiodotironina (T3) libera (fT3) | 3,0 – 8,0 pmoli/L |
| Ormone tireo-stimolante (o tireotropina o ormone tireotropo, o TSH) | 0.15 – 3,5 mU/L |
ATTENZIONE: i valori normali ed alterati possono variare in funzione del laboratorio che ha eseguito la misurazione, dell’età del paziente e di una eventuale gravidanza. Possono inoltre essere usate unità di misura differenti da nmoli/L, come ad esempio mcg/dl e ng/dl).
Ormoni tiroidei: valori alterati
Alterazione degli ormoni tiroidei, indica:
- ormone T3 (triiodotironina) e T4 (tiroxina): valori alti indicano un probabile ipertiroidismo, probabilmente causato da morbo di Basedow o da noduli tiroidei; valori bassi indicano un probabile ipotiroidismo;
- FT3 e FT4: valori alti indicano un probabile ipertiroidismo; valori bassi indicano un probabile ipotiroidismo;
- TSH (ormone tireotropo, o tireotropina o tireo-stimolante): valori bassi potrebbero essere correlati ad ipotiroidismo secondario (da deficit dell’ipofisi) o ad ipotiroidismo primario (da deficit della tiroide, con tentativo di compensazione da parte dell’ipofisi).
Per approfondire i vari tipi ed i valori relativi di vari ormoni relativi alla funzionalità tiroidea, vi consigliamo di leggere anche:
- Ormoni tiroidei: differenza T3 e T4, valori normali e patologici
- TSH alto, basso e valori normali: qual è il significato clinico?
- Tireoglobulina alta, bassa, valori normali ed interpretazione
Altri strumenti utili di diagnosi:
- Esame obiettivo del collo: palpazione della tiroide, video e spiegazione
- Ecografia della tiroide: a cosa serve, come si svolge e come ci si prepara all’esame
- Scintigrafia tiroidea: risultati, captazione, noduli, costo
- Agoaspirato tiroideo: esito, complicanze, dolore, referto, prezzo
Tireotossicosi
L’ipertiroidismo è una delle cause di tireotossicosi, una sindrome clinica ipermetabolica che si verifica quando vi sono elevati livelli sierici di T3 e/o T4. La tireotossicosi può però anche avvenire senza ipertiroidismo: alcuni individui sviluppano tireotossicosi per via di una infiammazione della ghiandola tiroide (tiroidite), che può causare un eccessivo rilascio degli ormoni tiroidei già presenti nella ghiandola, senza che vi sia una produzione di ormoni accelerata come avviene nell’ipertiroidismo: il caso classico è la tiroidite di Hashimoto. La tireotossicosi può verificarsi anche dopo l’ingestione di quantità eccessive di ormoni tiroidei esogeni in forma di terapia supplementare, come la levotiroxina (Eutirox), a volte assunto impropriamente per dimagrire. Questo è un fenomeno noto come tireotossicosi esogena o tireotossicosi alimentare.
Per approfondire, leggi anche:
- Tireotossicosi autoimmune, iatrogena, factitia, valori, cura
- Differenza tra ipertiroidismo e tireotossicosi
Terapia
La terapia di un ipertiroidismo è subordinata alle cause a monte che l’hanno determinata. Le modalità di cura principali e generalmente accettate per la cura dell’ipertiroidismo, sono tre:
- farmacologica, con l’impiego di propiltiouracile o metimazolo;
- terapia radiometabolica col radioiodio;
- chirurgia della tiroide.
Chirurgia della tiroide
La chirurgia (per rimuovere l’intera tiroide con la tiroidectomia totale o una parte di essa) non è usata estensivamente perché la maggior parte delle forme comuni dell’ipertiroidismo sono curate in modo efficace con i soli farmaci o con il metodo dello iodio radioattivo. Comunque, pazienti che non possono tollerare i medicinali per una ragione o per un’altra, o pazienti che rifiutano lo iodio radioattivo, optano per un intervento chirurgico. La procedura è relativamente sicura, e prevede, almeno nella maggior parte degli ospedali italiani, una degenza di 2-3 giorni. Rischi correlati all’intervento sono, oltre ai classici rischi dovuti all’anestesia, quelli specifici, ossia ipocalcemia (per resezione delle paratiroidi) e lesione dei nervi ricorrenti (con compromissione della voce).
Per approfondire:
- Tiroidectomia totale: complicanze, postoperatorio e aumento di peso
- Tiroidectomia: cosa cambierà nella mia vita dopo l’intervento?
- Tiroidectomia: cosa mi succederà prima, durante e dopo l’intervento chirurgico
Terapia radiometabolica con lo iodio radioattivo
Lo iodio radioattivo viene somministrato oralmente (sia come pillola, sia come liquido) in un’unica volta per ledere in modo irreversibile una ghiandola iperattiva. Lo iodio liquido (soluzione acquosa di ioduro) viene al giorno d’oggi utilizzato raramente, vista la sua notevole volatilità: esiste quindi un importante problema di radioprotezione per gli operatori, nonché un problema di dose alle ghiandole salivari dei pazienti. Lo iodio somministrato per la terapia dell’ipertiroidismo è l’isotopo 131; altri isotopi (come il 123) sono usati, legati a diverse molecole, per diagnostica (ad esempio, nella diagnostica della malattia di Parkinson viene utilizzato un legante recettoriale marcato con I-123). Lo iodio 131 può essere comunque utilizzato (a dosaggi enormemente inferiori rispetto a quelli impiegati per la terapia) anche per procedimenti diagnostici, ad esempio nel follow-up del tumore tiroideo. Lo iodio radioattivo viene somministrato dopo alcuni accertamenti: innanzitutto una scintigrafia tiroidea, che permetta di valutare lo stato di effettivo ipertiroidismo e l’assenza di aree “fredde” (che potrebbero indicare la presenza di un tumore), quindi un test di captazione che viene eseguito somministrando una dose-traccia (modestissima) di iodio-131 ed analizzando ad intervalli regolari di tempo (solitamente 6, 24, 48, 72 e 96 ore) l’attività presente in tiroide (mediante strumento dedicato). Tali esami permettono quindi di calcolare in modo personalizzato l’attività tiroidea, in particolare in caso di Noduli secernenti ormoni tiroidei per calcolare la quantità di Iodio radioattivo da somministrare al soggetto; questa è solo una delle possibili modalità, dal momento che alcuni Centri somministrano invece dosi fisse. Lo iodio radioattivo viene captato in maniera attiva dalle cellule della tiroide mediante un symporter Na/I e viene quivi immagazzinato. La morte cellulare dovuta all’effetto citotossico delle radiazioni ionizzanti avviene in tempi variabili, legati essenzialmente alla capacità della singola tiroide di captare ed immagazzinare lo iodio radioattivo stesso. Poiché lo iodio è captato quasi esclusivamente dalle cellule tiroidee, non si hanno grossi problemi di irradiamento ad altri organi: si ha una minima irradiazione a livello delle ghiandole salivari, ed una minima irradiazione a livello vescicale. La metodica è stata sviluppata alla fine degli anni ’40 ed è ormai ampiamente consolidata, anche per quanto riguarda le eventuali sequele a lungo e lunghissimo termine: non si sono dimostrati effetti collaterali a lungo termine. Spesso il trattamento esita in ipotiroidismo: non è considerabile comunque come effetto indesiderato, poiché le patologie tiroidee (soprattutto la malattia di Basedow) tendono a recidivare, anche a distanza di tempo. Comunque, l’ipotiroidismo è abitualmente curato con facilità con l’assunzione di levotiroxina, che è una forma sintetica pura del T4. Se in trattamenti farmacologici viene usata una dose troppo massiccia, i pazienti possono sviluppare sintomi di ipotiroidismo. L’ipotiroidismo è anche un risultato molto comune dei trattamenti di chirurgia o di radiazione come è difficile determinare quanta ghiandola della tiroide dovrebbe essere rimossa. In questi casi può essere richiesta l’integrazione di levotiroxina.
Per approfondire: Terapia radiometabolica dell’ipertiroidismo con radioiodio: indicazioni ed effetti collaterali
Conseguenze di un ipertiroidismo non trattato
I rischi di un ipertiroidismo non trattato sono vari. Per prima cosa possono verificarsi danni al sistema cardiovascolare, dal momento che la tachicardia sottopone i ventricoli (specie quello sinistro, che spinge il sangue nell’aorta) ad un continuo sforzo, determinando cronicamente una ipertrofia ventricolare, similmente a quanto accade nell’ipertensione arteriosa cronica, ed un maggior rischio di infarto del miocardio e scompenso cardiaco. L’accelerazione del metabolismo, inoltre, determina una perdita di peso anche molto marcata, con evidenti rischi per la salute. Il nervosismo continuo, a volte legato ad altre patologie psichiatriche come la depressione, può determinare un brusco calo della qualità della vita, sia del paziente, sia di chi gli sta vicino. La fragilità ossea comporta un maggior rischio di fratture, specie negli anziani. La possibile infertilità dovuta ad alterazione del ciclo mestruale, con sua possibile scomparsa, è un’altro rischio importante, anche perché la patologia colpisce spesso le donne quando sono ancora in età fertile.
Consigli
Il paziente ipertiroideo deve:
- condurre uno stile di vita sano;
- svolgere adeguata attività fisica;
- smettere di fumare;
- smettere di bere alcolici;
- alimentarsi in modo adeguato;
- condurre una vita il meno stressante possibile.
Il primo obiettivo, se vi è stato un eccessivo calo di peso, sarà sicuramente quello di raggiungere nuovamente lo status di normopeso, anche facendosi aiutare da un dietologo.
Dieta
La dieta per il paziente ipertiroideo, dovrà fornire il giusto apporto di calorie, vitamine, sali minerali, liquidi e fibre. Inizialmente spesso la dieta sarà ipercalorica (per bilanciare la perdita di peso), per poi diventare normocalorica quando il peso corporeo sarà ritornato normale.
I cibi consentiti e consigliati al paziente ipertiroideo, sono le verdure della famiglia delle Crocifere e cibi con poco iodio:
- broccoli;
- rucola;
- cavoli;
- cavolfiori;
- legumi;
- acqua;
- pesci di acqua dolce;
- pesche;
- uva;
- melone;
- arance;
- fagiolini;
- lattuga;
- pomodori;
- rape;
- carni bianche.
Alimenti sconsigliati sono invece:
- caffeina;
- teina;
- alcolici;
- formaggi affumicati;
- molluschi;
- crostacei;
- carni grasse;
- salse piccanti;
- sale (limitare tutti i cibi salati, come crackers, patatine ed arachidi).
Leggi anche:
- Nodulo Tiroideo: sintomi e cure
- Ipotiroidismo: sintomi, diagnosi, cura farmacologica e consigli dietetici
- Ipoparatiroidismo e ipocalcemia post chirurgici ed autoimmuni: sintomi e cure
- Eutirox: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Tiroide: anatomia, funzioni e patologie in sintesi
- Cos’è una ghiandola endocrina? A che servono gli ormoni ed il sistema endocrino?
- Tiroidite di Hashimoto e gravidanza
- Eutirox per dimagrire: come si usa?
- Eutirox può essere usato anche per dimagrire? Quali sono i rischi?
- Eutirox: effetti collaterali e controindicazioni del farmaco
- Eutirox: si può assumere in gravidanza ed allattamento?
- Eutirox in sovradosaggio: cosa fare, è pericoloso, quando chiamare il medico?
- Dosaggio Eutirox: come scegliere quello corretto?
- Terapia soppressiva con Eutirox per ridurre un nodulo tiroideo
- Eutirox può causare o far aumentare l’acne?
- Come e quando assumere correttamente Eutirox: attenzione a dieta e farmaci
- Eutirox ed interazioni con altri farmaci e sostanze
- Eutirox ed effetti collaterali a lungo termine: cuore ed osteoporosi
- Tumore maligno della tiroide: carcinomi differenziati ed indifferenziati
- Carcinoma papillare della tiroide: sintomi, prognosi, mortalità
- Carcinoma follicolare della tiroide: sintomi, prognosi, mortalità
- Carcinoma midollare della tiroide: calcitonina, prognosi, mortalità
- Carcinoma anaplastico della tiroide: ecografia, diagnosi, trattamento
- Linfoma maligno tiroideo: caratteristiche, sintomi, mortalità
- Carcinoma metastatico della tiroide: sintomi, diagnosi, cura
- Neoplasie Endocrine Multiple (MEN) tipo 1 e 2
- Differenza tra ipotiroidismo, ipertiroidismo, eutiroidismo e distiroidismo
- Differenza tra ipotiroidismo primario, secondario e terziario
- Differenza tra ipotiroidismo e tiroidite
- Differenza tra ipotiroidismo e tiroidite di Hashimoto
- Differenza tra ipotiroidismo clinico e subclinico
- Tiroide e obesità: qual è il vero legame?
- Non mangio eppure ingrasso, e se fosse ipotiroidismo?
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Cos’è l’adrenalina ed a cosa serve?
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Dopammina: cos’è ed a che serve?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
