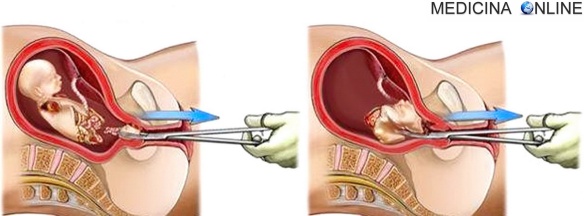
 Con “raschiamento” (in inglese, ma anche in italiano, chiamato “curettage“) in medicina ci si riferisce ad una procedura chirurgica che si avvale dell’ausilio di una curetta (una specie di cucchiaio tagliente) per rimuovere una porzione di endometrio (cioè la mucosa che ricopre la cavità interna dell’utero) o una massa contenuta nell’utero. Il raschiamento è una pratica medica dolorosa che, per questo motivo, richiede una anestesia generale o (raramente) locale. Il raschiamento in realtà fa parte di un processo ginecologico chiamato “revisione di cavità uterina” (o “dilatazione e raschiamento” o “dilatazione e curetage” o, in inglese, “dilation and curettage”), formato da due fasi:
Con “raschiamento” (in inglese, ma anche in italiano, chiamato “curettage“) in medicina ci si riferisce ad una procedura chirurgica che si avvale dell’ausilio di una curetta (una specie di cucchiaio tagliente) per rimuovere una porzione di endometrio (cioè la mucosa che ricopre la cavità interna dell’utero) o una massa contenuta nell’utero. Il raschiamento è una pratica medica dolorosa che, per questo motivo, richiede una anestesia generale o (raramente) locale. Il raschiamento in realtà fa parte di un processo ginecologico chiamato “revisione di cavità uterina” (o “dilatazione e raschiamento” o “dilatazione e curetage” o, in inglese, “dilation and curettage”), formato da due fasi:
- prima fase: dilatazione della cervice uterina tramite dilatatore;
- seconda fase: raschiamento successivo dell’endometrio dell’utero con apposito cucchiaio smusso.
Obiettivi di un raschiamento
Il raschiamento viene eseguito essenzialmente per due finalità:
- raschiamento diagnostico: ha scopo di diagnosi;
- raschiamento operativo: tramite il quale si preleva un campione di tessuto o si preleva una massa anomala, ad esempio un feto in caso di aborto.
Raschiamento diagnostico
Il raschiamento diagnostico prevede un prelievo di campione dal tessuto di rivestimento dell’utero, chiamato “endometrio”. Il campione viene poi inviato in laboratorio dove sarà poi analizzato. Questo tipo di raschiamento viene usato per la diagnosi di alcune condizioni e patologie, tra cui:
- sanguinamento uterino tra cui menorragia, metrorragia, ipermenorrea e spotting recidivante;
- emorragia uterina dopo il parto;
- dolori mestruali estremamente intensi e inspiegabili;
- cancro al collo dell’utero;
- sospetto di sterilità;
- cellule anomale rilevate al Pap test.
Il raschiamento a scopo diagnostico, essendo un esame invasivo, viene eseguito solo quando altri strumenti diagnostici hanno fallito, come ad esempio gli ultrasuoni dell’ecografia. In alcuni casi, il raschiamento dell’utero viene ad esempio sostituito dall’isteroscopia, un esame che permette anche di analizzare lo stato di salute della cavità uterina, del canale cervicale e dell’endometrio ed è molto meno rischioso ed invasivo rispetto al curettage.
Raschiamento operativo
Il raschiamento operativo viene eseguito principalmente per prelevare una massa anomala nell’utero, tra cui:
- residui placentari dopo il parto;
- polipi uterini o endometriali;
- fibromi uterini;
- tumori uterini;
- endometrio in eccesso (sindrome dell’ovaio policistico).
Il raschiamento operativo costituisce anche una procedura chirurgica per l’aborto provocato (sia volontario che terapeutico): può essere eseguito per rimuovere volontariamente il prodotto di una gravidanza indesiderata non oltre la 13° settimana di gestazione (90 giorni), oppure per rimuovere il feto in qualsiasi momento della gravidanza per motivi medici (ad esempio qualora la gravidanza metta in pericolo la vita della madre).
Il raschiamento operativo può essere effettuato anche per rimuovere un feto senza vita che è rimasto ritenuto nell’utero (aborto spontaneo ritenuto o “interno”).
Leggi anche:
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Endometriosi: cause, sintomi e menopausa
- Differenza placenta bassa e previa: rischi e cosa evitare
Prepararsi all’intervento
Prima del raschiamento la paziente viene sottoposta a visita ginecologica spesso associata a ecografia dell’utero ed a tampone cervicale-vaginale. Si richiedono analisi del sangue. La paziente deve sempre informare il medico su quali farmaci assume e su eventuali allergie, soprattutto a materiali usati durante l’intervento, cioè nichel, lattice e farmaci anestetici. La paziente, dopo aver chiarito ogni dubbio col medico facendo tutte le domande necessarie, firma un modulo in cui dichiara di essere stata informata sulle finalità, sulle modalità e su possibili rischi dell’intervento, prestando il proprio consenso alla sua esecuzione. Senza aver firmato il modulo del consenso informato, il raschiamento è illegale.
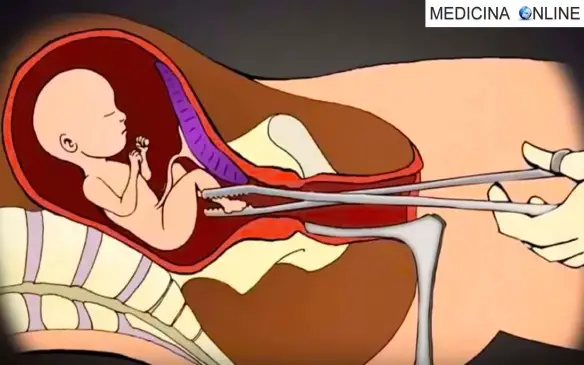
Durante l’intervento
Il raschiamento uterino, più correttamente la “revisione di cavità uterina”, prevede varie fasi:
- si esegue la dilatazione del canale cervicale: viene indotta alcune ore prima dell’intervento (24 ore nelle interruzioni volontarie di gravidanza). La dilatazione si raggiunge con con farmaci oppure introducendo nel collo dell’utero uno strumento chiamato “dilatatore graduato di Hegar”;
- si esegue l’anestesia generale (raramente quella locale) e la paziente si addormenta;
- si esegue il raschiamento vero e proprio: uno strumento tagliente simile ad un cucchiaio (chiamato curetta) viene inserito nell’utero attraverso la vagina. Grazie a tale strumento il medico raschiando il rivestimento dell’utero per rimuovere la massa o il feto, oppure per prelevare un campione di tessuto che viene poi inviato in laboratorio. In alternativa alla curetta, la massa anomala può essere asportata tramite aspirazione a vuoto o usando pinze chirurgiche;
- la paziente si sveglia e rimane in osservazione;
- la paziente può tornare a casa il giorno stesso del raschiamento tranne nei casi di complicanze: in quest’ultimo caso può essere ospedalizzata per alcuni giorni.
Leggi anche:
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e colposcopia
Quanto dura un raschiamento?
Salvo complicazioni, la durata di un raschiamento varia da 10 a 30 minuti.
Dopo l’intervento
Dopo il raschiamento, la paziente si risveglia e deve rimanere a letto. Nelle ore seguenti è normale che si possano lamentare nausea, vomito, stanchezza, sonnolenza e lieve dolore nella zona dell’intervento. Farmaci come la Tachipirina (paracetamolo, 3 grammi massimi al giorno divisi in 3 assunzioni da 1000 mg a 6 ore di distanza una dall’altra) possono essere usati per diminuire il dolore, evitando invece FANS (come Aspirina, Oki e Brufen) che potrebbero aumentare il rischio di emorragie. Chiedere comunque al proprio medico prima di assumere qualsiasi farmaco.
Alcune pazienti tornano a casa il giorno stesso dell’intervento, altre devono rimanere in ospedale per alcuni giorni. Una volta tornata a casa la paziente deve osservare riposo per almeno un paio di settimane, evitando sforzi fisici e stress. Per prevenire infezioni si sconsiglia l’uso di uso di assorbenti interni.
Il raschiamento è doloroso?
Il raschiamento in sé è una pratica dolorosa e proprio per questo viene eseguito con anestesia generale o, più raramente, anestesia locale, che ovviamente annullano tutto il dolore. Al momento del risveglio la paziente può avvertire lievi dolori che sono del tutto normali e controllabili con paracetamolo. I dolori normalmente spariscono gradatamente nella settimana seguente.
Leggi anche:
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- New York legalizza l’aborto fino al nono mese di gravidanza
Dopo quanto avere rapporti?
Dopo un raschiamento, salvo complicanze (ad esempio infezioni) o altra indicazione medica, si raccomanda l’astensione dai rapporti sessuali vaginali e anali per almeno due settimane. In tale periodo la donna dovrà evitare di ricevere anche sesso orale DAL partner, tuttavia potrà svolgere sesso orale AL partner.
Leggi anche:
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
Quanto rivolgersi al medico?
Nei giorni successivi al raschiamento (specie nelle prime 2/3 settimane) rivolgersi al medico in caso di:
- febbre alta;
- sanguinamento anomalo;
- perdite vaginali maleodoranti;
- intenso cattivo odore vaginale;
- difficoltà ad urinare;
- forte bruciore, specie durante la minzione;
- debolezza anomala (una lieve debolezza è comunque normale);
- dolore addominale e/o pelvico intenso (un lieve dolore è comunque normale).
Gravidanza dopo il raschiamento
Il raschiamento uterino potrebbe compromettere temporaneamente la possibilità di avere una gravidanza. In genere le possibilità di avere un figlio tornano normali dopo almeno tre mesi dal raschiamento. In rarissimi casi e solo in presenza di complicanze gravi (come la perforazione dell’utero), il raschiamento compromette in modo permanente la possibilità di rimanere incinta.
Rischi
Il raschiamento può esser causa di complicanze anche gravi, tra cui:
- infezioni all’utero o alle Tube di Falloppio (salpingite);
- emorragie;
- perforazione dell’utero (meno dell’1% dei casi): è la complicanza più grave e può richiedere un intervento chirurgico d’urgenza;
- formazione di tessuto cicatriziale sulla parete dell’utero (sindrome di Asherman, circa il 15% dei casi, vedi paragrafo successivo): è curabile con terapia ormonale;
- allergia a farmaci o sostanze usate nell’intervento;
- danni a carico della cervice, come lesioni ed abrasioni.
Uno dei possibili rischi è correlato al raschiamento in caso di aborto: in questo caso possono esistere delle sequele psicologiche complesse nella paziente, che possono richiedere anche un intervento psicoterapico e/o psichiatrico.
Sindrome di Asherman
La sindrome di Asherman è caratterizzata dall’ostruzione della cavità uterina da parte di un tessuto cicatriziale: si creano delle aderenze fibrotiche che impediscono l’annidamento del prodotto del concepimento. La malattia può conseguire a interventi sull’utero (appunto il raschiamento), ma anche ad infezioni dell’endometrio. Donne che hanno effettuato interruzioni di gravidanza volontarie hanno un rischio maggiore di sviluppare la sindrome di Asherman. Durante il raschiamento, per eliminare il prodotto del concepimento si utilizza la curette che rimuove la decidua all’interno della cavità uterina: qualora la manovra con la curette tagliente venga eseguita in modo troppo energico e si superi lo strato basale dell’endometrio, è possibile che non avvenga una rigenerazione adeguata dello stesso e si abbia una reazione fibrotica cicatriziale. La sindrome di Asherman è caratterizzata da riduzione del flusso mestruale (ipomenorrea), o amenorrea (scomparsa delle mestruazioni) e da infertilità.
Aborto volontario: si può evitare il raschiamento?
Sì, se l’interruzione volontaria di gravidanza è richiesta entro le 7 settimane (49 giorni), in questo caso è possibile praticare l’aborto medico tramite il mifepristone (o pillola RU486), un farmaco che blocca l’azione del progesterone, fermando la gravidanza; successivamente si applicano di candelette di prostaglandine che fanno espellere il materiale fetale. In questo modo un aborto volontario diventa più “simile” ad un aborto spontaneo.
Per approfondire:
- Aborto spontaneo: quali sono le cause ed i sintomi precoci?
- Aborto spontaneo: cos’è, sintomi iniziali e come riconoscerlo
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- Differenza tra aborto spontaneo, completo, incompleto, ritenuto
- Differenza tra aborto spontaneo, parto prematuro e “nato morto”
- Differenza tra aborto interno e spontaneo
- Differenza tra aborto spontaneo, provocato, volontario e terapeutico
- Differenza tra aborto e interruzione di gravidanza
- Differenza tra aborto e morte intrauterina fetale
- Differenza tra aborto e gravidanza biochimica
- Differenza tra aborto e raschiamento
- Feto di 13 settimane abortito e sezionato: visibili il sistema nervoso e gli organi interni in formazione
- Parti di feti a varie settimane di gestazione dopo aborto per raschiamento
Leggi anche:
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Integratori per la fertilità che aumentano le possibilità di gravidanza
- La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
- Sifilide in gravidanza: conseguenze, sintomi nei neonati, diagnosi, cure
- Qual è il mese migliore per partorire per te e per il bambino?
- Consulenza genetica, diagnosi prenatale, amniocentesi, esame dei villi coriali, tri test, screening GUIDA COMPLETA
- Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
- Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Analisi dei villi coriali (villocentesi): settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Sindrome di Edwards (trisomia 18): cause, sintomi, diagnosi, cure
- Sindrome di Patau (trisomia 13): cause, sintomi, diagnosi, cure
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Nuova gravidanza: meglio se tra un anno ed un anno e mezzo di distanza dalla prima
- Differenza tra parto eutocico e spontaneo
- Differenza tra parto eutocico (fisiologico) e distocico
- Differenza tra parto a termine, pretermine, abortivo e post-termine
- Macrosomia, distocico, episiotomia, indice di Bishop… Il vocabolario del parto
- Travaglio, secondamento e le altre fasi del parto naturale
- Differenza tra presentazione cefalica, podalica e trasversale nel parto
- Dolori del parto: epidurale, controllo autonomo e medico
- Differenza tra parto naturale, indotto e pilotato
- Posso rimanere incinta a 50 anni?
- Problemi a rimanere incinta? Rimedi naturali per diventare mamma
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante PRIMA e durante la gravidanza
- Salmonella in gravidanza: trasmissione, rischi, consigli per evitarla
- Ho preso la salmonella in gravidanza: quali danni al feto?
- Differenze tra bambini nati con cesareo e quelli con parto naturale
- Le paure del parto cesareo e di quello naturale
- L’allattamento al seno è possibile dopo un parto cesareo?
- Differenze tra neonati allattati con latte materno ed artificiale
- Parto cesareo programmato: cosa mi succederà dopo?
- Diarrea in gravidanza: cosa mangiare, cosa fare e rimedi
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: colpa dell’utero
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Differenza tra infertilità e impotenza
- New York legalizza l’aborto fino al nono mese di gravidanza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Come e quando fare il test di gravidanza
- Differenza dei capezzoli e del seno in gravidanza
- Fino a che età una donna può avere figli?
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Quanto è profonda una vagina?
- Differenza tra embrione e feto
- Parto pretermine: conseguenze sul neonato prematuro
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Differenza tra culla termica ed incubatrice neonatale
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
