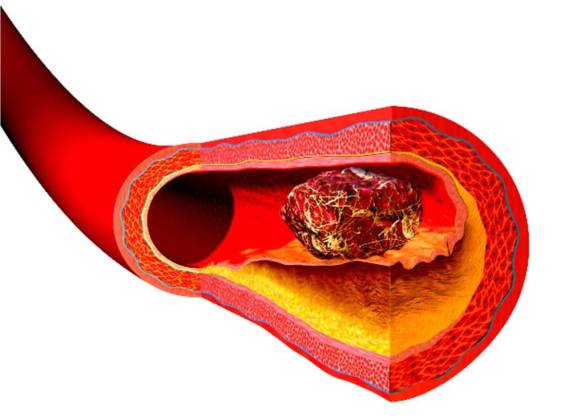
 Con “flebotrombosi” si indica la presenza di uno o più trombi all’interno di una o più vene. La presenza di tali trombi NON è determinata dall’infiammazione della parete del vaso (chiamata “flebite”) fatto questo che differenzia la flebotrombosi dalla tromboflebite. Semplificando: mentre nella flebotrombosi il trombo è causato dalla precedente presenza dell’infiammazione della vena, nella flebotrombosi il trombo è causato da altra condizione e la vena NON è infiammata (anche se può diventarlo in seguito). La flebotrombosi può causare embolia polmonare o – più raramente embolia paradossa, inoltre è causa di sindrome post trombotica con insufficienza venosa cronica (PTS, spesso chiamata anche sindrome post-flebitica).
Con “flebotrombosi” si indica la presenza di uno o più trombi all’interno di una o più vene. La presenza di tali trombi NON è determinata dall’infiammazione della parete del vaso (chiamata “flebite”) fatto questo che differenzia la flebotrombosi dalla tromboflebite. Semplificando: mentre nella flebotrombosi il trombo è causato dalla precedente presenza dell’infiammazione della vena, nella flebotrombosi il trombo è causato da altra condizione e la vena NON è infiammata (anche se può diventarlo in seguito). La flebotrombosi può causare embolia polmonare o – più raramente embolia paradossa, inoltre è causa di sindrome post trombotica con insufficienza venosa cronica (PTS, spesso chiamata anche sindrome post-flebitica).
CONCETTO IMPORTANTE: La flebotrombosi si differenzia dalla tromboflebite in quanto il trombo non è conseguenza dell’infiammazione, la quale infatti esiste in misura molto minore ed è successiva alla formazione del trombo.
Cause e fattori di rischio
Fattori che possono aumentare, direttamente o indirettamente, il rischio di flebotrombosi, sono:
- diabete;
- famigliarità;
- sovrappeso od obesità;
- accidenti vascolari cerebrali;
- recente operazione chirurgica;
- recente frattura di femore;
- cardiopatie;
- vita sedentaria;
- gravidanza;
- vasodilatazione eccessiva e prolungata (ad esempio esposizione prolungata ai raggi solari);
- immobilizzazione prolungata (ad esempio in caso di allettamento da paralisi o da operazione chirurgica);
- ostacolo alla circolazione (ad esempio stando seduti a lungo per lavoro in macchina o aereo, nella sindrome della classe economica);
- insufficienza cardiaca;
- infarto miocardico;
- shock emodinamico;
- traumi;
- farmaci (neurolettici, estrogeni, contraccettivi);
- contraccezione orale;
- fumo;
- sindrome d’iperviscosità;
- età > 50 anni;
- trombosi venosa profonda;
- policitemia vera;
- diuresi forzata;
- fattore V di Leiden;
- tasso di protrombina aumentato;
- deficit in antitrombina AT III;
- iperomocisteinemia E72.1;
- deficit di proteina C e/o di proteina S;
- sindrome anti fosfolipidi;
- trombocitopenia di tipo II;
- tumori (specie addominali).
Sedi preferite
Le sedi preferite delle flebotrombosi sono gli arti inferiori. Altri siti, meno frequenti, sono:
- vene della pelvi;
- rami della vena porta;
- seni della dura madre.
Una flebotrombosi può comunque verificarsi in qualsiasi vena del corpo.
Sintomi
I sintomi di una flebotrombosi variano a seconda della sede e dell’importanza della vena affetta all’interno del tessuto: quanto più è esteso il territorio drenato dalla vena ostruita, tanto più evidenti sono gli effetti dell’impedita. Sintomi tipici sono:
- turgore del letto vascolare venoso;
- edema e succulenza nel territorio dipendente da quel vaso;
- colorito bluastro;
- dolore più o meno intenso.
In alcuni casi una flebotrombosi può essere del tutto asintomatica.
Diagnosi
La diagnosi si basa solitamente su anamnesi, esame obiettivo ed esame ecografico, specie con colordoppler.
Rischi
Se il vaso interessato da flebotrombosi è piccolo e di minore importanza nel contesto del tessuto drenato, la patologia può passare inosservata e guarire spontaneamente senza che neanche il paziente si renda conto di averla. In altri casi, al contrario, si potrebbe manifestare con complicazioni gravi e potenzialmente letali, come l’embolia polmonare. Ricordiamo che il trombo formatosi all’interno della vena aderisce poco alla parete del vaso, per cui può facilmente staccarsi e vagare in circolo, diventando un “embolo” che imprevedibilmente può occludere un vaso lontano che ha un diametro inferiore al suo. Il trombo può quindi obliterare il lume del vaso impedendo completamente il flusso di sangue: tale condizione è potenzialmente letale se si verifica a livello di vasi sanguigni la cui pervietà è necessaria alla sopravvivenza dell’organismo.
Terapia
La terapia specifica dipende dalla causa a monte che ha determinato la flebotrombosi. In genere il trattamento richiede l’immobilizzazione della parte affetta (se si tratta di un arto inferiore o superiore). E’ indicato l’uso di farmaci trombolitici (capaci di favorire la disgregazione del trombo ripristinando il corretto flusso sanguigno). Se il vaso obliterato è importante, potrebbe diventare indispensabile ripristinare la pervietà con un intervento chirurgico.
Leggi anche:
- Insufficienza venosa e vene varicose: cause, prevenzione e trattamenti
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
