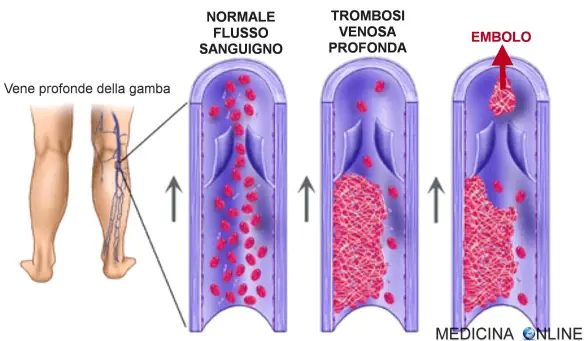
 Con “trombosi venosa profonda” (TVP), in inglese chiamata “deep vein thrombosis” (DVT), a volta denominata “tromboflebite profonda“, in medicina si indica la “trombosi” (formazione di un coagulo di sangue), “venosa profonda” (il coagulo è situato a all’interno di una vena profonda del corpo e non in una vena superficiale). La trombosi venosa profonda causa un’ostruzione parziale o completa al flusso del sangue all’interno della vena (o delle vene). Le sedi più colpite da TVP sono le grandi vene dell’arto inferiore (gamba e coscia), ma la trombosi può formarsi in qualsiasi vena profonda del corpo, ad esempio nelle vene profonde dell’arto superiore (braccio), del collo o dell’addome.
Con “trombosi venosa profonda” (TVP), in inglese chiamata “deep vein thrombosis” (DVT), a volta denominata “tromboflebite profonda“, in medicina si indica la “trombosi” (formazione di un coagulo di sangue), “venosa profonda” (il coagulo è situato a all’interno di una vena profonda del corpo e non in una vena superficiale). La trombosi venosa profonda causa un’ostruzione parziale o completa al flusso del sangue all’interno della vena (o delle vene). Le sedi più colpite da TVP sono le grandi vene dell’arto inferiore (gamba e coscia), ma la trombosi può formarsi in qualsiasi vena profonda del corpo, ad esempio nelle vene profonde dell’arto superiore (braccio), del collo o dell’addome.
Al contrario della “trombosi venosa superficiale” (presenza di coagulo nelle vene superficiali) e della “tromboflebite superficiale” (infiammazione di una vena superficiale con formazione di coagulo), la TPV è un evento generalmente grave, potenzialmente mortale: la complicanza più temuta di questa condizione è infatti l’embolia polmonare, un’evenienza anche fatale che si verifica quando un frammento del trombo si stacca e passa in circolo, diventando un “embolo”, per poi raggiungere – tramite le vene cave – l’atrio destro del cuore, per poi passare nel ventricolo destro ed andarsi a fermare a livello delle arterie polmonari, i vasi sanguigni che, partendo dal ventricolo destro del cuore, raggiungono i polmoni grazie alla piccola circolazione, portando il sangue ricco di anidride carbonica ad essere riossigenato.
La trombosi venosa si cura con farmaci anticoagulanti, cioè farmaci che riducono la normale capacità di coagulazione del sangue (eparina o analoghi), impedendo così la crescita del trombo e dando modo alle risorse naturali dell’organismo di sciogliere progressivamente il coagulo che si è formato. Fino a poco tempo fa, tale trattamento era possibile solo in ospedale, perché si utilizzava un farmaco (l’eparina standard) che doveva essere iniettato per via endovenosa (fleboclisi). Questo schema terapeutico necessitava di frequenti controlli di laboratorio, allo scopo di identificare il dosaggio associato al più alto beneficio ed al più basso rischio di complicanze emorragiche. Oggi si sono resi disponibili farmaci che possono essere somministrati a dosi fisse, per via sottocutanea, e che non richiedono particolari controlli di laboratorio.
Tali farmaci (eparine a basso peso molecolare) hanno reso possibile la terapia di questa malattia al di fuori dell’ospedale , in quanto garantiscono la stessa efficacia terapeutica con un minor rischio di complicanze (emorragie) rispetto all’eparina standard. I medici che generalmente si occupano in prima persona della trombosi venosa profonda sono i chirurghi vascolari e i flebologi.
Diffusione
La trombosi venosa profonda è più frequente nella popolazione anziana, anche se può colpire qualsiasi età. Circa 1 adulto su 1000 sviluppa trombosi venosa profonda. La TVP è rara nei bambini, con un’incidenza di circa 1 caso su 100.000 all’anno. Dall’infanzia alla vecchiaia, l’incidenza aumenta di un fattore di circa 1000, con quasi l’1% degli anziani che presenta la patologia. Durante la gravidanza e dopo il parto, in 1 caso su 1000 si verifica un episodio di TVP acuto. Dopo un intervento chirurgico con trattamento preventivo, la condizione di sviluppa in circa 10 casi su 1000 dopo la sostituzione totale o parziale del ginocchio e in circa in 5 casi su 1000 dopo la sostituzione totale o parziale dell’anca. Le persone di origine asiatica hanno un rischio di sviluppare trombosi venosa profonda più bassa rispetto alle altre popolazioni.
Cause e fattori di rischio della trombosi venosa profonda
Tra le cause e fattori di rischio per la TVP e le sue complicanze, ricordiamo:
- Triade di Virchow: stasi venosa, ipercoagulabilità e cambiamenti nel rivestimento endoteliale dei vasi sanguigni (come il danno fisico o l’attivazione endoteliale), contribuiscono alla trombosi venosa profonda e sono utilizzati per spiegare la sua formazione;
- familiarità: soggetti con parenti che soffrono di TVP o embolia polmonare, hanno rischio maggiore di sviluppare TVP;
- traumi, specie agli arti inferiori, specie in caso di frattura ossea;
- recente intervento chirurgico, specie in caso di frattura di femore negli anziani;
- alterazioni congenite della coagulazione: come il deficit di antitrombina III, di proteina C o di proteina S, di Fattore V Lieden, di Fattore II;
- sesso femminile: le donne sono statisticamente più colpite rispetto agli uomini;
- età: la TVP è più frequente dopo i 45-50 anni;
- gruppo sanguigno: la TVP è più frequente nei soggetti con gruppo sanguigno A e più rara nei soggetti con gruppo sanguigno 0;
- sovrappeso e l’obesità (specie di secondo e terzo grado): avere una percentuale di massa grassa maggiore del normale è un fattore di rischio per la TVP;
- vita sedentaria;
- alterazioni del metabolismo lipidico come l’ipertrigliceridemia;
- allettamento prolungato: soggetti allettati o comunque immobilizzati per lunghi periodi (ad esempio a causa di paralisi o di intervento chirurgico) hanno un rischio più elevato di TVP;
- immobilità da seduti o in piedi per lunghi periodi, anche a causa del proprio lavoro (ad esempio tassisti, camionisti, baristi, chi viaggia spesso in aereo…);
- stagione: sembrerebbe che la TVP colpisca maggiormente in primavera e in autunno;
- contraccezione: l’uso dei contraccettivi orali può favorire le TVP;
- terapie basate sulla somministrazione di ormoni, come le “orali sostitutive” intraprese in menopausa;
- fumo di sigaretta;
- alcol;
- droghe;
- sport che prevedono un’eccessiva immobilità (canottaggio) o una repentina sollecitazione muscolare (tennis, basket);
- trombofilia;
- gravidanza gemellare;
- parto cesareo recente;
- vene varicose;
- disidratazione;
- indossare vestiti o scarpe troppo stretti, che impediscono una adeguata circolazione venosa;
- diabete;
- cardiopatie;
- ipertensione arteriosa.
Segni e sintomi
La trombosi venosa profonda alla gamba è la trombosi venosa profonda più diffusa ed è spesso asintomatica quando è limitata alle vene del polpaccio; in altri casi i pazienti possono riferire senso di tensione o di dolore lieve o moderato a livello del polpaccio, soprattutto durante il cammino o gli sforzi. Se la trombosi si estende alla vena poplitea, l’aumento di volume (gonfiore) del polpaccio è marcato e macroscopico e la zona può essere caratterizzata dagli altri segni di infiammazione oltre gonfiore e dolore cioè calore e pelle arrossata a livello della faccia posteriore del polpaccio e turgore delle vene superficiali.
Se il tratto venoso interessato è al di sopra del ginocchio c’è un aumento di volume considerevole del polpaccio con dolore, l’edema può risalire anche alla coscia secondo il livello di ostruzione. La compressione delle masse muscolari è dolorosa, c’è un rialzo della temperatura e un aumento della frequenza cardiaca. Per quanto detto, è fondamentale sospettare sempre la TVP e ricercarne la presenza a priori in casi di embolia polmonare, sindrome post flebitica (“sindrome post trombotica”), chirurgia dell’anca o del piccolo bacino, nel pre-operatorio di un intervento di asportazioni di varici. Il miglior segno clinico è il sospetto di TVP su di un terreno predisponente; infatti la TVP è più frequente in soggetti anziani con eccesso ponderale, allettati o con immobilizzazione degli arti inferiori, recente intervento chirurgico, trauma, disturbi circolatori venosi, insufficienza cardiaca senza profilassi antitrombotica.
Alcuni elementi anamnestici del paziente rafforzano il sospetto come l’uso di pillole anticoncezionali a base di estro-progestinici, familiarità per TVP, tumori, di cui il sesso è il primo sintomo clinico.
Segni e sintomi di trombosi venosa profonda all’arto inferiore (gamba e coscia)
Segni e sintomi di trombosi venosa profonda all’arto inferiore (gamba e coscia), sono:
- edema (gonfiore);
- tosse e starnuti determinando incremento della pressione venosa danno dolore al polpaccio e alla caviglia (segno di Louvel);
- in posizione distesa si apprezza la turgidità delle vene della faccia interna della gamba: la Grande Safena dilatata per compenso emodinamico (segno di Pratt).
- febbre ma non sempre;
- cute cianotica (bluastra) nella zona interessata;
- cute calda nella zona interessata;
- muscoli induriti e dolenti (segno di Bauer);
- percussione della tibia col dito dolorosa (segno di Liscker);
- aumento della frequenza cardiaca ma non sempre;
- sensazione di pesantezza all’arto interessato;
- dolore alla coscia;
- arto gonfio.
Diagnosi
La trombosi venosa profonda, se asintomatica, viene spesso diagnosticata tardivamente e solo quando si verifica una embolia polmonare e/o una sindrome post-flebitica. La diagnosi viene sospettata all’anamnesi e trova conferma all’esame obiettivo e soprattutto con la visualizzazione del trombo all’ecografia con colordoppler. Gli esami di laboratorio (esami del sangue) consentono di individuare eventuali patologie della coagulazione a monte della TVP e soprattutto consentono di seguire l’efficacia delle terapie. I dati più importanti derivano da: ematocrito, trombociti, tempo di Protrombina, INR, fibrinogeno, d-dimero. Se la sintomatologia è indicativa di un’embolia polmonare, è necessario indagare con ulteriori esami di imaging, ad esempio scintigrafia; RX torace, spirometria, risonanza magnetica e/o angio-TC polmonare.
Leggi anche:
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
Diagnosi differenziale
La TVP, quando sintomatica, determina sintomi che sono presenti in molte altre patologie, che devono essere accuratamente scartate dal medico. Ad esempio, l’edema asimmetrico degli arti si può verificare non solo nella TVP, ma anche in caso di:
- traumi dei tessuti molli;
- cellulite;
- ostruzioni venose o linfatiche a livello della pelvi e la borsite poplitea (cisti di Baker) che ostacolano il ritorno venoso;
- tumori addominali o pelvici che ostacolano il ritorno venoso e linfatico (raro);
- farmaci che provocano edemi declivi (calcio-antagonisti diidropiridinici, estrogeni o alte dosi di oppiacei);
- ipertensione venosa (solitamente dovuta a insufficienza cardiaca destra);
- ipoalbuminemia;
- insufficienza venosa di gravità maggiore a uno degli arti.
Il dolore al polpaccio è presente non solo in caso di TVP, ma può essere anche dovuto a:
- insufficienza venosa;
- sindrome postflebitica;
- cellulite che causa eritema doloroso del polpaccio;
- rottura di una cisti poplitea di Baker (pseudo-trombosi venosa profonda);
- lacerazioni traumatiche parziali o complete dei muscoli o dei tendini del polpaccio.
Trattamento
Il trattamento mira a:
- prevenzione della temibile embolia polmonare e secondariamente;
- ripristino della pervietà del circolo venoso profondo;
- sollievo dei sintomi;
- prevenzione della ricorrenza della trombosi venosa profonda;
- prevenzione della insufficienza venosa cronica;
- prevenzione della sindrome postflebitica.
Il trattamento è generalmente lo stesso per le trombosi venosa profonda degli arti superiori e inferiori.
Il ripristino della pervietà del circolo venoso profondo è ottenuta ovviamente mediante l’eliminazione del trombo, grazie a due terapie:
- farmaci anticoagulanti, per evitare l’estensione della trombosi e la formazione di lembi terminali flottanti, liberi e per questo facilmente distaccabili con conseguente embolia;
- bendaggio elastoadesivo con materiali e tecniche che realizzino la bassa estensibilità del bendaggio; la contenzione elastica avrà un ruolo nella fase successiva per evitare la sindrome post-flebitica e l’insufficienza venosa cronica.
I farmaci anticoagulanti possono agire con i seguenti meccanismi:
- inibire il fattore X della coagulazione;
- inibire il fattore II, VII.
Le eparine a basso peso molecolare (enoxaparina, dalteparina, tinzaparin) rappresentano il trattamento iniziale di scelta in quanto possono essere somministrate in regime ambulatoriale. Le eparine a basso peso molecolare sono efficaci in egual maniera all’eparina non frazionata nel ridurre la ricorrenza della trombosi venosa profonda, l’estensione del trombo e il rischio di morte da embolia polmonare. Come l’eparina non frazionata, le eparine a basso peso molecolare catalizzano l’azione dell’antitrombina (che inibisce le proteasi dei fattori della coagulazione), causando l’inattivazione del fattore Xa e, in grado minore, del fattore IIa. Le eparina a basso peso molecolare inoltre hanno alcune proprietà antinfiammatorie mediate dall’antitrombina, che facilitano l’organizzazione del coagulo e la risoluzione dei sintomi e dell’infiammazione.
Complicanze delle terapie con eparina
Le complicanze delle terapie epariniche comprendono l’emorragia, la trombocitopenia (meno comune con l’eparina a basso peso molecolare), l’orticaria e, di rado, la trombosi e l’anafilassi. L’uso a lungo-termine dell’eparina non frazionata provoca ipokaliemia, aumento degli enzimi epatici e osteopenia. Di rado, l’eparina non frazionata somministrata SC causa una necrosi cutanea. I degenti in ospedale e possibilmente anche i pazienti ambulatoriali devono essere valutati per l’eventuale sanguinamento con emocromo seriati e, dove appropriato, con il test per il sangue occulto nelle feci.
Farmaci trombolitici (fibrinolitici)
La streptochinasi, l’urochinasi e l’alteplase lisano i coaguli e possono prevenire con maggiore efficacia la sindrome postflebitica rispetto alla sola eparina, ma il rischio di sanguinamento è più elevato che con l’eparina. Il loro uso è in fase di studio in, in particolare nei pazienti con embolia polmonare e disfunzione ventricolare destra e in combinazione con trombectomia meccanica percutanea per la trombosi venosa profonda prossimale estesa. La terapia con trombolitici da sola può essere indicata in caso di grandi emboli prossimali, soprattutto a livello delle vene ileofemorali e in caso di phlegmasia alba o cerulea dolens. La somministrazione locale di terapia trombolitica con catetere a permanenza (in corso di trombectomia percutanea) può essere preferibile alla somministrazione EV.
Posso camminare e svolgere le mie abituali occupazioni durante la terapia?
La risposta è SI, ovviamente evitando sforzi eccessivi. E’ vero che questa malattia può comportare il rischio di embolia polmonare, ma è stato osservato che tale rischio si riduce grandemente non appena è stata iniziata la terapia con i farmaci prima citati, pertanto, non è indispensabile – ma è addirittura controindicato – mantenere un’immobilizzazione assoluta anche se è opportuno per i primi 2–3 giorni osservare un regime di riposo evitando sforzi eccessivi. Fin dal primo giorno ci si può alzare dal letto per i pasti e per andare alla toilette. E’ opportuno trascorrere, durante la giornata, vari periodi distesi con la gamba sollevata per evitare che la gamba si gonfi. E’ bene evitare di stare fermi in piedi o seduti con le gambe “penzoloni” perché questo aggrava il gonfiore e il dolore.
Filtro cavale
Il filtro cavale è una tecnica che consiste nel proporre un filtro alla vena cava in casi molto selezionati oppure quando è controindicato il trattamento anticoagulante o quando, nonostante il trattamento farmacologico, la TVP è recidivante o quando sono dimostrabili alle indagini iconografiche lembi di coagulo flottanti e minacciosi di distacco.
Chirurgia
Il ricorso alla chirurgia è raramente necessario. Tuttavia, la trombectomia, la fasciotomia o entrambe sono obbligatorie nella phlegmasia alba dolens o nella phlegmasia cerulea dolens resistenti ai trombolitici, per tentare di prevenire una gangrena che può mettere in pericolo l’arto.
Si guarisce dalla trombosi venosa profonda?
Una delle domande più frequenti dei nostri pazienti è “si guarisce dalla trombosi venosa profonda?”. La risposta è generalmente SI, anche se la guarigione completa con ricanalizzazione completa della vena interessata è condizionata da vari fattori tra cui:
- gravità della situazione;
- distretto corporeo interessato;
- età del paziente;
- presenza di patologie o condizioni (diabete, cardiopatie, malattie della coagulazione, tumori, vene varicose, vita sedentaria, fumo…);
- tempestività della diagnosi e della terapia;
- tipo di terapia;
- capacità del paziente di seguire scrupolosamente indicazioni, consigli e terapie indicate dal medico.
- bravura del medico.
In alcuni soggetti la malattia può recidivare, cioè ripresentarsi più volte, o dare pericolose complicanze.
Tempi di guarigione
Gli stessi fattori soggettivi visti nel paragrafo precedente (gravità della situazione, età, presenza di altre patologie…) rendono i tempi di guarigione da una trombosi venosa profonda del tutto soggettivi e non prevedibili in questa sede, potendo equivalere a giorni, mesi o anni. Seguire scrupolosamente i consigli del medico e le terapie da lui indicate, accorcia senza dubbio la guarigione da TVP.
Complicanze
Le complicanze frequenti della trombosi venosa profonda comprendono:
- Insufficienza venosa cronica: è una condizione patologica dovuta ad un difficoltoso ritorno del sangue venoso al cuore. L’insufficienza venosa degli arti inferiori innesca un aumento di pressione nei capillari, con successiva formazione di edema, ipossia generalizzata e lattacidemia (eccessiva presenza di acido lattico nel sangue). Per approfondire: Insufficienza venosa e vene varicose: cause, prevenzione e trattamenti
- Sindrome post-flebitica o post-trombotica (PTS): sono i segni e sintomi che possono verificarsi come complicanze a lungo termine della trombosi venosa profonda. La sindrome post-trombotica può coinvolgere tra il 23 e il 60% dei pazienti nei due anni successivi ad un evento di trombosi venosa profonda alla gamba, il 10% di questi può sviluppare una grave condizione, comprendente ulcere venose. I fattori di rischio per la sindrome postflebitica comprendono la trombosi prossimale, la trombosi venosa profonda omolaterale ricorrente, e un indice di massa corporea superiore a 22.
- Embolia polmonare: qualora il trombo si stacchi andandosi a fermare a livello delle arterie polmonari, si può verificare la pericolosa “embolia polmonare”, una delle più temibili complicanze della trombosi venosa profonda; a tal proposito, leggi: Embolia polmonare: massiva, diagnosi, da tumore, terapia
Prognosi
Una TVP diagnosticata e trattata precocemente ha una prognosi molto buona; al contrario, la trombosi venosa profonda dell’arto inferiore non trattata presenta un rischio del 3% di embolia polmonare mortale; il decesso dovuto alla trombosi venosa profonda degli arti inferiori SENZA EMBOLIA POLMONARE è molto raro, come è raro il decesso in caso di TVP degli arti superiori.
Recidive
Il rischio di ricorrenza della trombosi venosa profonda è minimo nei pazienti con fattori di rischio transitori (ad esempio, chirurgia, traumi, immobilità temporanea) e maggiore nei pazienti con:
- fattori di rischio permanenti (ad esempio neoplasie, obesità non trattata, uso di fumo e droghe);
- trombosi venosa profonda idiopatica;
- incompleta risoluzione di precedente trombosi venosa profonda (trombo residuo).
Un normale livello di d-dimero prelevato dopo la sospensione del warfarin può aiutare a predire un rischio relativamente basso di recidiva di trombosi venosa profonda o di embolia polmonare. Il rischio dell’insufficienza venosa è difficile da prevedere.
Dieta
In caso di TVP non è necessaria una dieta particolare: si può seguire una dieta di mantenimento “normocalorica” (al contrario “ipoclalorica” se si è sovrappeso, seguendo le indicazioni del medico). E’ importante ricordarsi di ingerire la giusta quantità di acqua, evitare i cibi ricchi di grassi (merendine, dolci, condimenti, cibo “spazzatura”, fritti, maionese, cibo da fast food) ed assumere cibi “sani” come carni bianche, pasta e pane integrali, fibre, frutta e verdura di stagione.
Prevenzione
Specie nei pazienti ad alto rischio, è estremamente preferibile prevenire la trombosi venosa profonda che trattarla, grazie a:
- evitare i traumi;
- perdere massa grassa se sovrappeso o obesi;
- evitare la vita sedentaria, praticando regolare attività fisica;
- alimentarsi in modo corretto;
- evitare, se possibile, le situazioni di immobilità ed i lavori che costringono a prolungata stasi venosa;
- curare l’ipertrigliceridemia;
- evitare contraccettivi orali;
- evitare la terapia ormonale sostitutiva;
- curare l’eventuale ipertensione arteriosa;
- curare l’eventuale diabete;
- non fumare;
- non bere alcol;
- non usare droghe;
- curare le vene varicose;
- prevenire la disidratazione, bevendo spesso;
- evitare l’uso di sonniferi, che aumentano il rischio di immobilità prolungata;
- eseguire periodici movimenti con le gambe, per esempio di allungamento e contrazione;
- camminare spesso per aumentare l’efficacia della circolazione degli arti inferiori (i piedi sono infatti considerati il “secondo cuore” del corpo, perché camminando ed impattando sul terreno, “spinge” il sangue verso l’alto contrastando la gravità;
- in posizione distesa, tenere le gambe rialzate;
- utilizzare calze elastiche a compressione graduata;
- eseguire una terapia con anticoagulante (eparina a basso peso molecolare, fondaparinux, warfarin a dosaggio aggiustato);
- eseguire la compressione pneumatica intermittente;
- impiantare filtri cavali inferiori (filtri nella vena cava inferiore che evitano che gli emboli in arrivo dagli arti inferiori giungano al cuore e proseguano tramite le arterie polmonari, col rischio di provocare l’embolia polmonare).
Leggi anche:
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Tromboflebite superficiale: significato, diagnosi, cure, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
- Tromboembolia polmonare: epidemiologia, cause, fattori di rischio
- Tromboembolia polmonare e trombosi venosa profonda: sintomi e segni
- Tromboembolia polmonare: diagnosi, anamnesi, esame obiettivo, esami
- Tromboembolia polmonare: trattamento, obiettivi, farmaci, filtro cavale, chirurgia
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
