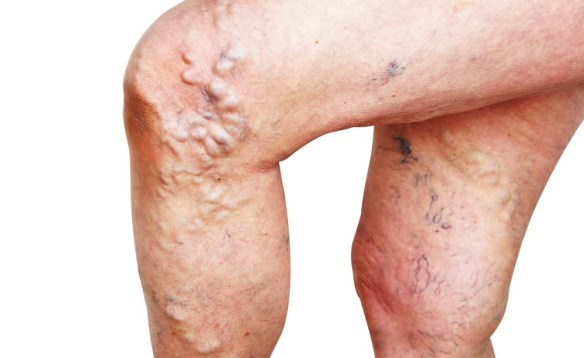
 Con il termine “tromboflebite” ci si riferisce alla infiammazione di una vena (flebite) che determina la formazione di un trombo in quella vena (trombosi venosa). Se la vena colpita è superficiale si parla di “tromboflebite superficiale” (di cui parleremo in questo articolo), mentre invece se la vena interessata è profonda e all’interno di un muscolo, si parla di “tromboflebite profonda” o più correttamente di “trombosi venosa profonda” o “TVP” situazione quest’ultima molto più grave che pone il paziente a rischio di complicazioni anche mortali.
Con il termine “tromboflebite” ci si riferisce alla infiammazione di una vena (flebite) che determina la formazione di un trombo in quella vena (trombosi venosa). Se la vena colpita è superficiale si parla di “tromboflebite superficiale” (di cui parleremo in questo articolo), mentre invece se la vena interessata è profonda e all’interno di un muscolo, si parla di “tromboflebite profonda” o più correttamente di “trombosi venosa profonda” o “TVP” situazione quest’ultima molto più grave che pone il paziente a rischio di complicazioni anche mortali.
ATTENZIONE Il termine “flebite” viene spesso usato come sinonimo di “tromboflebite superficiale”, sebbene ciò non sia del tutto corretto visto che la tromboflebite superficiale, come prima spiegato, è solo uno dei possibili tipi di flebite, quello caratterizzato dalla formazione di un trombo che occlude una vena superficiale.
In questo articolo quindi NON parleremo né di flebite, né di flebotrombosi, né di “tromboflebite profonda” (cioè di trombosi venosa profonda), bensì unicamente della tromboflebite superficiale.
Cause
La tromboflebite superficiale è causata dalla presenza di uno o più trombi che impediscono al sangue di circolare come dovrebbe all’interno della vena colpita. I trombi sono coaguli di sangue che si possono formare per molte ragioni diverse anche se non sempre è possibile individuare la causa esatta.
Fattori di rischio
Il fattore di rischio più importante per la formazione di trombi nelle vene è rappresentato da tutte quelle situazioni in cui il soggetto trascorra un tempo eccessivamente prolungato in posizione seduta o distesa, come ad esempio quando:
- si viaggia frequentemente in macchina o aereo (ad esempio tassisti, camionisti e chi per lavoro viaggia spesso, sindrome della classe economica);
- si è allettati (ad esempio a causa di malattie che determinano paralisi o in seguito ad un intervento chirurgico).
La formazione di trombi nelle vene può essere causata anche da un trauma locale alla vena colpita, per esempio a seguito dell’inserimento di un catetere intravenoso. Altri possibili fattori di rischio, oltre alla posizione seduti/distesi ed ai traumi, sono:
- vene varicose
- gravidanza;
- sovrappeso e obesità;
- fumo;
- vita sedentaria;
- uso della pillola contraccettiva;
- terapia ormonale sostitutiva;
- diabete;
- precedenti episodi di trombosi venosa (superficiale e/o profonda);
- iniezioni, inserimento di cateteri venosi;
- trombofilia;
- patologie correlate a disturbi della coagulazione;
- policitemia;
- vasodilatazione eccessiva e prolungata (ad esempio esposizione prolungata ai raggi solari);
- malattie autoimmuni (come ad esempio il lupus eritematoso sitemico);
- famigliarità (genitori, nonni o fratelli con tromboflebite superficiale o profonda);
- tumori in grado correlati a disturbi del tessuto connettivo e della coagulazione;
- operazioni chirurgiche recenti;
- frattura del femore o di altre ossa degli arti inferiori;
- età > 50 anni;
- triade di Virchow: stasi venosa, ipercoagulabilità e cambiamenti nel rivestimento endoteliale dei vasi sanguigni;
- qualsiasi condizione, professione o patologia in grado di causare o favorire un rallentamento prolungato del flusso sanguigno venoso.
Durata
Una tromboflebite superficiale in genere dura tra 2 settimane e 2 mesi: tale ampio range si spiega in virtù di vari fattori, come:
- gravità della situazione;
- distretto corporeo interessato;
- età del paziente;
- presenza di patologie o condizioni (diabete, cardiopatie, malattie della coagulazione, tumori, vene varicose, vita sedentaria, fumo…);
- tempestività della diagnosi e della terapia;
- bravura del medico.
Zone interessate
La tromboflebite superficiale interessa nella maggioranza dei casi gli arti inferiori (gamba e coscia) e più raramente altre parti del corpo come braccia, seno, pene, torace, tuttavia qualsiasi vena del corpo può essere interessata da tromboflebite.
Sintomi e segni
Tra i sintomi e segni più comuni della tromboflebite superficiale ricordiamo:
- rigonfiamento (edema) dell’arto interessato, in particolare di caviglia e piede;
- arrossamento della cute;
- innalzamento della temperatura del derma circostante;
- dolore e sensazione di mancanza di forza nel segmento corporeo colpito;
- possibile lieve perdita di funzione della zona colpita (ad esempio lieve difficoltà a camminare se la zona colpita è l’arto inferiore);
- febbre (rara).
Come intuibile, la maggioranza dei segni di tromboflebite sono imputabili all’infiammazione della vena. La presenza residua del trombo non è generalmente fonte di preoccupazione, ma solo se ad ad essere colpita è una vena superficiale dal momento che altre vene vicine possono subentrare nella funzione circolatoria e garantire un corretto drenaggio di sangue. Diverso è il discorso qualora il trombo interessi una vena profonda (trombosi venosa profonda, condizione ben più grave della tromboflebite superficiale).
Quando chiamare il medico
È sempre necessario contattare il medico in caso di sintomi di tromboflebite superficiale, a maggior ragione se il paziente ne presenta i tipici fattori di rischio.
Si raccomanda di rivolgersi urgentemente in Pronto Soccorso in caso di:
- dolore e gonfiore severo di una vena,
- aumento improvviso del dolore,
- febbre alta,
- difficoltà respiratorie.
Potrebbe in questi casi essere una trombosi venosa profonda, che espone al rischio di embolia polmonare.
Rischi
Una tromboflebite superficiale è una condizione fastidiosa, ma generalmente non pericolosa, che tende a risolversi spontaneamente nell’arco di qualche settimana. Quando l’infiammazione viene superata potrebbe persistere un residuo di pelle scura e gonfiore, che andrà a sparire nei mesi successivi.
Nel caso in cui la tromboflebite superficiale abbia colpito una vena varicosa in genere se ne raccomanda il trattamento, per prevenire nuovi episodi.
Nonostante possa essere presente dolore, quando viene colpita la gamba il paziente non mostra alcuna difficoltà nel camminare.
In alcuni casi può sovrapporsi alla condizione infiammatoria un’infezione; il dolore può così peggiorare e il rossore tende a estendersi, con un aumento della sensazione di malessere generale. Se rapidamente curata l’infezione viene in genere circoscritta e risolta.
Purtroppo esiste la possibilità di andare incontro a recidive, soprattutto nel caso di vene varicose; nel caso in cui i successivi episodi siano relativamente frequenti e si manifestino in zone diverse si raccomanda di approfondire con il medico la possibilità che si stia sviluppando una causa di base da individuare e trattare (per esempio un tumore).
Se la tromboflebite superficiale è quindi una condizione a evoluzione generalmente benigna, lo stesso non si può dire per un’infiammazione che interessi le vene profonde, in cui:
- 30% dei pazienti vanno incontro a risoluzione spontanea,
- 50% dei pazienti vedono una sostanziale limitazione del processo nel distretto di insorgenza,
- 20% dei pazienti, in assenza di terapia, vanno incontro a elevato rischio di complicazioni maggiori (tromboembolia polmonare).
Diagnosi
Per diagnosticare una tromboflebite superficiale il primo passo è la visita medica, spesso dal medico curante, con particolare attenzione a:
- anamnesi (raccolta di preziose informazioni su sintomi, fattori di rischio, stato di salute, …),
- esame obiettivo, che si concentrerà sulla valutazione visiva della vena colpita e della pelle circostante.
Nella maggior parte dei casi per la diagnosi sarà quindi sufficiente la visita, ma in caso di dubbi residui verranno prescritti esami strumentali e di laboratorio, soprattutto nel caso di sintomi suggestivi di potenziale trombosi venosa profonda:
- ecografia, una tecnica di imaging che consente di ricreare immagini delle vene e degli altri tessuti molli sfruttando le onde sonore,
- TAC o risonanza magnetica, esami più sofisticati che consentono la creazione di immagini più dettagliate, ma raramente necessari,
- esami del sangue come il D-dimero, un frammento proteico la cui concentrazione rappresenta un importante fattore di rischio cardiovascolare se troppo elevata (viene in genere richiesto in fase di screening, più che per la diagnosi).
Potrebbero infine essere prescritti esami del sangue per rilevare eventuali cause genetiche che possano favorire la formazione di trombi.
Leggi anche;
- Flebite: cos’è, quando preoccuparsi, terapie, esercizi, è mortale?
- Flebotrombosi: cause, sintomi, rischi e trattamento
- Trombosi venosa profonda: cause, terapie, tempi di guarigione, rischi
- Differenza tra flebite, flebotrombosi, tromboflebite, trombosi venosa profonda
Terapia
In generale, il trattamento può includere i seguenti presidi:
- Farmaci
- Analgesici per via orale, per il controllo del dolore
- Anticoagulanti. Molto frequentemente si ricorre ad un trattamento anticoagulante sistemico con eparina sodica. Per evitare che il coagulo progredisca, l’eparina deve essere somministrata a dosaggi sufficienti da inibire la coagulazione. L’efficacia del trattamento anticoagulante può essere determinata dal monitoraggio del tempo di tromboplastina parziale (PTT).
- Trombolitici facilitano lo scioglimento di un coagulo esistente, ad esempio rt-PA ed altre sostanze della stessa classe per via endovenosa.
- Farmaci anti-infiammatori (FANS) come l’ibuprofene ed altri per ridurre l’infiammazone ed il dolore.
- Antibiotici (ovviamente se in concomitanza di un processo infettivo) a seconda dell’agente eziologico.
- Pomate o gel con antinfiammatori e anticoagulanti (es.glicosaminoglicanopolisolfato)
- Calze elastiche e bendaggi per ridurre il disagio
Al paziente può essere consigliato di effettuare le seguenti operazioni:
- Elevare la zona colpita per ridurre il gonfiore.
- Mantenere una compressione sulle zone circostanti l’area interessata per ridurre il dolore e diminuire il rischio di ulteriori danni.
- Applicare impacchi caldo-umidi per ridurre l’infiammazione e il dolore.
Interventi chirurgici di rimozione o stripping (asportazione per strappamento) sono raramente necessari, ma possono essere indicati in alcune situazioni. Più rara è la necessità di ricorrere al bypass di una vena. Nella maggior parte dei casi di tromboflebite superficiale non è necessario il ricovero in ospedale e la guarigione avviene generalmente nel giro di poche settimane, tuttavia non tutte le tromboflebiti superficiali sono benigne.
Prevenzione
Per prevenire la tromboflebite superficiale è innanzi tutto consigliabile agire sui fattori di rischio modificabili, come ad esempio:
- smettere di fumare,
- dimagrire se necessario,
- praticare regolarmente attività fisica,
- assumere con scrupolo eventuali farmaci prescritti.
Consigli
Stare seduti a lungo sull’aereo o in macchina può provocare gonfiore delle caviglie e dei polpacci, perché l’inattività prolungata aumenta il rischio di tromboflebite superficiale nelle vene delle gambe. Per prevenire la formazione di trombi:
- Sgranchitevi le gambe. Se siete in aereo, alzatevi per sgranchirvi le gambe più o meno ogni ora. Se siete in macchina, fate una sosta più o meno ogni ora e sgranchitevi le gambe.
- Se dovete stare seduti per forza, muovete regolarmente le gambe. Flettete le caviglie, oppure premete i piedi contro il pavimento o il poggiapiedi almeno dieci volte in un’ora.
Se il viaggio in aereo o in macchina dura più di quattro ore, prendete precauzioni aggiuntive per evitare la trombosi:
- Evitate gli indumenti troppo stretti e le cinture strette.
- Bevete molto per evitare la disidratazione.
- Sgranchite i polpacci, facendo due passi almeno una volta all’ora.
Se sapete di essere a rischio per quanto riguarda la trombosi, andate dal medico prima di partire. Il medico potrà consigliarvi di:
- indossare le calze elastiche,
- assumere un blando anticoagulante prima della partenza.
In genere se già siete in terapia con il warfarin (Coumadin®), non è consigliabile assumere l’aspirina, perché potrebbe diluire troppo il sangue tuttavia, se per altre ragioni seguite una terapia che prevede l’assunzione di Cardioaspirin (aspirina) o simile, è meglio continuarla.
Prognosi
La tromboflebite delle vene superficiali è una patologia ad evoluzione benigna e che tende a rispondere in modo soddisfacente alle terapie mediche prescritte. Diverso il discorso quando il processo interessa le vene profonde. In questo caso comunque un 30% dei pazienti va incontro a risoluzione spontanea. In un ulteriore 50% il processo tende a mantenersi localizzato nella sede iniziale di insorgenza. Purtroppo il restante 20% dei pazienti se non è sottoposta ad adeguata terapia con eparina mostrerà una propagazione del coagulo con rischio elevato di complicanze maggiori (tromboembolia polmonare).
Leggi anche:
- Insufficienza venosa e vene varicose: cause, prevenzione e trattamenti
- I 12 segni che indicano una cattiva circolazione da non sottovalutare
- Formicolio alle mani, piedi, braccia e gambe: cause e cure
- Vene varicose: sintomi iniziali e come curarle ed eliminarle
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Ho dimenticato di assumere l’anticoagulante, cosa fare?
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Catetere venoso periferico: posizionamento e gestione infermieristica
- Cos’è la pressione venosa centrale e perché si misura?
- Differenza tra pressione venosa centrale e periferica
- Qual è la differenza tra arteria e vena?
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Differenza tra trombo e placca aterosclerotica
- Fenomeno di Raynaud: cause, sintomi e trattamento
- Glomerulo renale: schema, funzione e flusso ematico renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Com’è fatto il cuore, a che serve e come funziona?
- Differenza tra pressione arteriosa e venosa
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Autoregolazione ed importanza del flusso sanguigno cerebrale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Differenza tra pressoterapia e linfodrenaggio
- E’ meglio il massaggio linfodrenante manuale o la pressoterapia?
- Differenza tra massaggio drenante e massaggio linfodrenante
- Differenza tra pressoterapia e cavitazione: quale preferire?
- Differenza tra pressoterapia e mesoterapia: quale preferire?
- Differenza tra massaggio linfodrenante e pressoterapia
- Linfodrenaggio manuale con metodo Vodder e Leduc: controindicazioni e tecniche
- Differenza tra pressoterapia e radiofrequenza: quale preferire?
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Differenza tra grande safena e piccola safena
- Differenza tra arteria femorale, poplitea, tibiale anteriore e del piede
- Differenza tra arteria brachiale, radiale, ulnare e della mano
- Differenza tra vena ascellare, brachiale, radiali, ulnari, cefalica e basilica
- Differenza tra vena grande safena, femorale e poplitea dell’arto inferiore
- Cos’è la pressione sistemica di riempimento?
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
- Differenza tra emogasanalisi arterioso e venoso
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Perché la pressione venosa è inferiore a quella arteriosa
- Come si misura la pressione arteriosa? Guida facile
- Coagulazione intravascolare disseminata (CID): cause e terapie
- Coagulazione del sangue, cascata coagulativa, fibrinolisi: spiegazione e schema
- Test della coagulazione PT, INR PTT, aPTT, TT: valori e significato
- Tempo di protrombina (PT): valori normali, INR alto, basso, cosa fare
- Tempo di tromboplastina parziale (PTT, aPTT): alto, basso, conseguenze
- Tempo di trombina (TT): valori normali, alto, basso, significato
- D-dimero alto in tumori, mestruazioni, gravidanza, infezioni
- Fibrina e fibrinogeno: valori, alto, basso e significato
- Emofilia: cos’è, diagnosi, sintomi, tipi, terapia e cura
- Emostasi fisiologica e chirurgica: significato e fasi
- Emocromo: guida completa a tutti i valori del sangue normali e patologici
- Ematocrito (HCT): basso, alto, in gravidanza, valori normali e interpretazione
- Emocromo: valori di riferimento e significato clinico [SCHEMA]
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Policitemia: sintomi, falsa, valori, cura, primaria e secondaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
