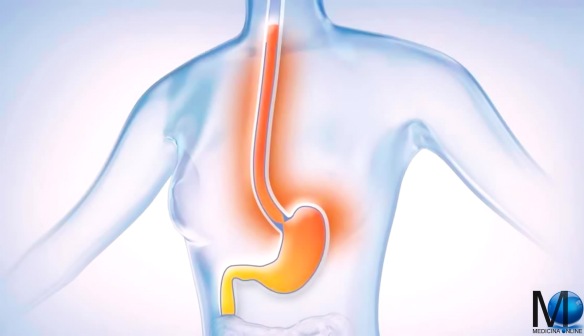
 Con “esofagite” si intende l’infiammazione acuta o cronica della mucosa dell’esofago, il condotto cilindrico attraverso cui il cibo passa dalla faringe allo stomaco, aiutato dalle contrazioni peristaltiche.
Con “esofagite” si intende l’infiammazione acuta o cronica della mucosa dell’esofago, il condotto cilindrico attraverso cui il cibo passa dalla faringe allo stomaco, aiutato dalle contrazioni peristaltiche.
Leggi anche:
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
Cause
La causa più frequente di infiammazione dell’esofago è la malattia da reflusso gastroesofageo dovuta all’incapacità dello sfintere inferiore dell’esofago di impedire il reflusso di succo gastrico in arrivo dallo stomaco: tale succo è estremamente acido ed entrando in contatto con la mucosa esofagea, svolge un’azione irritante e lesiva nei suoi confronti determinando l’esofagite da reflusso gastro-esofageo. Generalmente lievi ed infrequenti episodi di reflusso sono abbastanza normali in soggetti sani, specie dopo pasti abbondanti, ed in questo caso i meccanismi difensivi dell’esofago sono sufficienti a tamponare l’acidità del contenuto refluito dallo stomaco. Quando invece il reflusso si verifica cronicamente, la mucosa esofagea non riesce più a difendersi dall’azione lesiva dei succhi gastrici e si verifica esofagite. Altre cause più rare di esofagite sono:
- infezioni;
- ingestione accidentale di sostanze caustiche;
- radioterapia;
- malattia di Crohn;
- esofagite ulcerativa idiopatica;
- esofagite erpetica;
- stasi venosa cronica;
- traumi ripetuti;
- intubazione.
Le infezioni possono essere di vari tipi: micotiche (candidosi), virali e batteriche e tendono a verificarsi soprattutto nei pazienti più anziani, debilitati da altre malattie o immunodepressi (ad esempio nei soggetti con AIDS).
Fattori di rischio
Oltre alle cause appena elencate, esistono molti fattori di rischio per il reflusso gastroesofageo che cronicamente aumentano il rischio di soffrire di esofagite, tra cui:
- età avanzata (>40 anni);
- fumo di sigaretta;
- alimentazione scorretta ed ipercalorica;
- abbuffate frequenti, in particolare poco prima di andare a dormire o durante la notte;
- consumo di quantità eccessive di caffè, tè, alimenti grassi, fritti, piccanti, menta, pomodoro, agrumi, cioccolata e bevande gassate;
- coricarsi subito dopo il pasto serale;
- pranzare e fare immediatamente il “sonnellino pomeridiano”;
- abitudine a mangiare in fretta masticando poco;
- pasti poco digeribili;
- cibi eccessivamente freddi o caldi;
- abuso di alcolici;
- aumento della pressione intra-addominale, che si verifica tipicamente:
- nelle persone in sovrappeso od obese;
- nelle persone con voluminose masse anomali toraciche e/o addominali, come ad esempio tumori;
- nelle donne in gravidanza, specie negli ultimi mesi quando il feto è più grande;
- famigliarità (parenti con malattia da reflusso gastro-esofageo);
- dipsepsia (cattiva digestione);
- ernia iatale;
- acidità di stomaco;
- stress psico-fisico prolungato;
- malattie muscolari e/o nervose che rallentano peristalsi e svuotamento gastrico;
- recenti interventi chirurgici a stomaco/esofago;
- danni al cardias e/o allo sfintere esofageo inferiore e/o sfintere esofageo superiore;
- rallentato svuotamento gastrico;
- alterata peristalsi (motilità esofagea e/o gastrica);
- difficoltà a mantenere la stazione eretta;
- allettamento di lungo periodo;
- tumori addominali che premono sullo stomaco;
- tumori toracici che premono sull’esofago;
- vestiti che stringono l’addome, specie se indossati durante/subito dopo i pasti;
- assunzione farmaci che riducono la pressione del cardias, come alcuni sedativi, antidolorifici, antidepressivi e anestetici.
Alcuni medicinali gastrolesivi possono causare o peggiorare i disturbi del reflusso gastroesofageo e quindi dell’esofagite, ad esempio i FANS (farmaci antinfiammatori non steroidei come Aspirina®, Oki® e ibuprofene) ed alcuni antibiotici.
Tipi di esofagite
Esistono vari tipi diversi di esofagite:
- esofagite lieve: sono riscontrabili alterazioni microscopiche della mucosa;
- esofagite erosiva: sono riscontrabili alterazioni macroscopiche della mucosa all’esofagogastroscopia; si presenta in forma di eritema, sanguinamento, ulcerazioni, essudazioni;
- esofagite stenotica: è caratterizzata da stenosi (ristrongimento) che determina parziale occlusione del lume esofageo in seguito a fibrosi della sottomucosa.
Leggi anche: Esofagite infettiva erpetica: cause, sintomi, cura, prevenzione
Classificazione
L’estensione e la severità delle lesioni di una esofagite sono stabilite usando la classificazione di Savary-Miller modificata:
- Grado I: erosioni singole o multiple che interessano una singola plica: le erosioni possono essere eritematose o eritematose-essudative
- Grado II: multiple erosioni che interessano più di una plica longitudinale: le erosioni possono essere confluenti senza interessare l’intera circonferenza
- Grado III: erosioni circonferenziali
- Grado IV: ulcera/e, stenosi
- Grado V: epitelio colonnare in continuità con la linea Z, di tipo non-circonferenziale, star-shaped o circonferenziale (Esofago di Barrett).
Classificazione dell’esofagite da reflusso secondo la classificazione Los Angeles:
- Grado A: una o più perdite di mucosa della lunghezza di non più di 5 mm senza continuità all’estremità di due pliche mucose
- Grado B: una o più perdite di mucosa della lunghezza superiore ai 5 mm senza continuità all’estremità di due pliche mucose
- Grado C: perdite di mucosa con continuità tra l’estremità di due o più pliche. Ma coinvolgenti meno del 75% della circonferenza esofagea
- Grado D: perdite di mucosa che interessano almeno il 75% della circonferenza esofagea.
Sintomi e segni
I sintomi principali dell’esofagite sono:
- dolore/bruciore retro-sternale o toracico;
- disfagia (difficoltà alla deglutizione e transito del cibo);
- odinofagia (dolore alla deglutizione).
Altri possibili sintomi associati sono la raucedine, la perdita di peso e di appetito, il singhiozzo, la sensazione di acido in bocca, il mal di gola e l’ingrossamento dei linfonodi.
Bruciore retrosternale
Il principale sintomo del reflusso gastroesofageo è una sensazione di bruciore/dolore localizzata nella parte medio-inferiore dello sterno (l’osso mediano presente lungo la gabbia toracica), che si verifica o acuisce dopo i pasti, specie se abbondanti e pesanti, ricchi di grassi e condimenti. Il dolore viene favorito dalla posizione orizzontale (specie se sul fianco destro) o piegata in avanti. Il dolore tende ad aumentare in caso di pasto che comprende alcuni cibi che favoriscono il bruciore, come cibi grassi, condimenti piccanti, aglio e cipolla, cioccolato, caffè, menta, alcol e bevande gassate; inoltre colpisce con maggiore frequenza i fumatori. Il dolore può essere anche acuito dall’assunzione di farmaci come l’aspirina.
Diagnosi
Si basa sulla sintomatologia tipica e sull’eventuale Esofagogastroduodenoscopia, che può essere normale in caso di malattia da reflusso senza esofagite. Se la biopsia eseguita durante l’esofagoscopia dimostra un esofago di Barrett, è necessaria una terapia protratta ed un attento monitoraggio per ridurre il rischio di insorgenza del tumore dell’esofago. In caso di presenza di sintomi di disfagia, spesso si approfondisce il quadro clinico con l’esecuzione di una Manometria esofagea, a volte associata a pH-metria esofagea. In casi specifici si può anche eseguire il Test di Bernstein, che consiste nell’instillazione nell’esofago di sostanze debolmente acide, per verificare la possibilità di riproduzione dei sintomi tipici.
Complicanze
Nei pazienti con esofagite da reflusso, specie se anziani ed allettati, si verificano spesso quadri di polmonite ab ingestis in caso di aspirazione nei polmoni di cibo. La persistenza del reflusso può causare un’infiammazione cronica dell’esofago con presenza di ulcere sanguinanti, che talora guariscono lasciando cicatrici stenosanti (stenosi dell’esofago). La stenosi dell’esofago, restringendo il lume di quest’ultimo, può rendere difficoltoso il passaggio del cibo, specie se solido, inoltre le ulcerazioni sanguinanti possono andare a determinare una anemia che peggiora il quadro generale. Si possono avere i sintomi dell’esofagite pure in assenza di danni esofagei endoscopicamente rilevabili tramite esofagogastroduodenoscopia: in tal caso di parla di esofago ipersensibile. Una esofagite cronica non trattata può determinare “esofago di Barrett” una metaplasia (trasformazione di un tessuto in un tessuto di tipo istologico diverso) caratterizzata da sostituzione dell’epitelio tipico squamoso dell’esofago con un epitelio cilindrico. L’esofago di Barrett aumenta il rischio di ulteriori complicanze, tra cui ulcere, stenosi esofagea e soprattutto tumore dell’esofago. Per approfondire: Esofago di Barrett, tumore e reflusso gastroesofageo
Terapia
La terapia specifica è subordinata alle cause a monte che hanno determinato l’infiammazione. Se accorgimenti generali ed in particolare quelli dietologici (vedi paragrafo successivo) non sono sufficienti a risolvere i sintomi, si ricorre a terapia farmacologica per facilitare lo svuotamento gastrico ma soprattutto per ridurre l’acidità del succo gastrico e diminuirne il potere irritante per l’esofago. A livello farmacologico, gli inibitori di pompa protonica (IPP; -prazoli) sono attualmente i farmaci di prima scelta, ed hanno quasi completamente sostituito gli anti-H2 (come la Ranitidina); a volte sono associati con farmaci procinetici (Domperidone, Metoclopramide). In rari casi occorre provvedere con un intervento chirurgico (per il ripristino funzionale della barriera fisiologica antireflusso a livello del SEI/cardias): plastica antireflusso secondo Nissen-Rossetti (fundoplicatio) o secondo Dor.
Consigli generali e dietologici
Per diminuire i sintomi alcuni consigli utili sono:
- eliminare i pasti abbondanti e ricchi di grassi,
- ridurre nettamente i cibi che facilitano il rigurgito,
- eliminare fumo, alcolici, droghe;
- ridurre il peso corporeo se sovrappeso o obesi;
- mangiare lentamente e masticare a lungo
- evitare di coricarsi subito dopo i pasti;
- evitare pasti notturni;
- preferire metodi di cottura leggeri, come al vapore, la lessatura, a pressione ed a bagnomaria;
- fare piccoli pasti leggeri al posto di pochi pasti abbondanti;
- dormire tenendo la testa rialzata e/o stesi sul fianco sinistro, per diminuire la possibilità di rigurgito gastroesofageo.
Dieta
Un esempio di dieta in caso di esofagite è la seguente:
- colazione: 200 ml di latte di soia con 40 g di cornflakes;
- spuntino: 1 mela o 1 yogurt magro;
- pranzo: 100 g di pasta al pomodoro, 50 g di lattuga e 100 g petto di pollo;
- spuntino: 1 pera o 1 yogurt magro;
- spuntino: fette di pane con bresaola;
- cena: 200 g filetto di tonno e 200 g di verdure grigliate.
Si consiglia di sostituire:
- latte intero o yogurt intero con quelli parzialmente scremati o scremati;
- carne grassa di maiale con il petto di pollo o il tacchino;
- frittata con le uova alla coque;
- formaggi grassi con i fiocchi di latte o ricotta magra.
Relativamente all’apporto di fibre, si consiglia di non superare i 30 grammi al giorno: valori superiori possono ostacolare lo svuotamento gastrico e favorire indirettamente l’esofagite.
Cibi da evitare
Cibi da evitare o almeno limitare, sono:
- alcolici;
- bevande gassate;
- caffè;
- tè;
- cacao;
- energy drink;
- spezie piccanti;
- peperoncino;
- pepe;
- cipolla;
- aglio;
- zenzero;
- menta;
- pomodoro;
- agrumi.
I migliori prodotti per la salute dell’apparato digerente
Qui di seguito trovate una lista di prodotti di varie marche per il benessere del vostro apparato digerente, in grado di combattere stipsi, fecalomi, meteorismo, gonfiore addominale, acidità di stomaco, reflusso, cattiva digestione ed alitosi. Noi NON sponsorizziamo né siamo legati ad alcuna azienda produttrice: per ogni tipologia di prodotto, il nostro Staff seleziona solo il prodotto migliore, a prescindere dalla marca. Ogni prodotto viene inoltre periodicamente aggiornato ed è caratterizzato dal miglior rapporto qualità prezzo e dalla maggior efficacia possibile, oltre ad essere stato selezionato e testato ripetutamente dal nostro Staff di esperti:
- Compresse contro acidità di stomaco e reflusso gastroesofageo: http://amzn.to/2Bls7oM
- Integratore di finocchio, anice e carbone vegetale contro gas intestinale e meteorismo: http://amzn.to/2B704FB
- Integratore probiotico con Acidophilus & Lactobacillus per la salute dell’apparato digerente: http://amzn.to/2BlUseY
- Supposte di glicerina: http://amzn.to/2kQ3BBf
- Clistere a peretta: http://amzn.to/2Bn0JqI
- Enteroclisma: http://amzn.to/2BOPG9e
- Microclismi evacuanti per adulti soluzione rettale: http://amzn.to/2BPmTkw
- Microclismi evacuanti per bambini soluzione rettale: http://amzn.to/2BMQnQc
- Doccetta per pulizia intestinale: http://amzn.to/2BOPW8c
- Gomma per l’alito cattivo: http://amzn.to/2BEKoup
- Carbone vegetale in compresse contro gas intestinale e meteorismo: http://amzn.to/2oSOHzr
Leggi anche:
- Reflusso gastroesofageo: dieta, stress, alcolici, latte e notte
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Inibitori della pompa protonica: effetti collaterali e meccanismo d’azione
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Fundoplicatio secondo Nissen-Rossetti: intervento e rischi
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Esofagite da reflusso: cause e fattori di rischio
- Esofagite da reflusso: sintomi e segni
- Esofagite da reflusso: esami, diagnosi, endoscopia, breath test
- Esofagite da reflusso: gravità e complicanze
- Esofagite da reflusso: terapia, farmaci, chirurgia
- Esofagite da reflusso: consigli, dieta, cibi da evitare, come dormire, prevenzione
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Cancro dell’esofago: epidemiologia, età di esordio, tipologie
- Cancro dell’esofago: cause, fattori di rischio, esofago di Barrett
- Cancro dell’esofago: sintomi e segni iniziali, tardivi e di metastasi
- Cancro dell’esofago: esami, diagnosi, stadiazione, classificazione TNM, gravità
- Cancro dell’esofago: trattamento, chirurgia, chemioterapia, radioterapia
- Cancro dell’esofago: prognosi, mortalità, sopravvivenza, aspettativa di vita
- Cancro dell’esofago: prevenzione, dieta, cibi da evitare, consigli
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Dieta e reflusso gastroesofageo
- Ernia iatale: rimedi, dieta, farmaci, da scivolamento, dolore, diagnosi
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Acidità di stomaco: come combatterla con i farmaci antiacidi
- Differenza tra mal di gola e reflusso gastroesofageo
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsille, ghiandole e linfonodi
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra tonsille e adenoidi
- Linfonodi collo: dolenti, dove sono, mappa, come “sgonfiarli”
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsillite batterica e virale
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Differenza tra mal di gola e reflusso gastroesofageo
- Mononucleosi: cause, sintomi, contagio, cura, durata in bambini e adulti
- Differenza tra tonsillite e placche
- Differenza tra tonsillite e mal di gola da streptococco
- Differenza tra tonsillite e scarlattina
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
