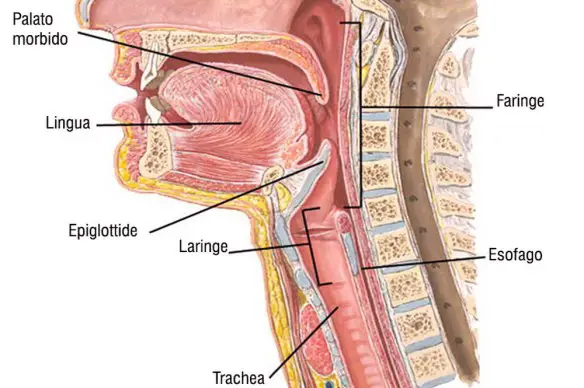
 La polmonite ab ingestis è una infezione polmonare che può estendersi ai bronchi (broncopolmonite) determinata dall’ingresso di materiali estranei nell’albero bronchiale, spesso provenienti dalla via orale, dall’esofago o dallo stomaco. I materiali estranei possono essere i più vari, come cibo, saliva, farmaci in compresse, oggetti, piccoli giocattoli (nei bambini) o secrezioni nasali. Secondo l’acidità dell’aspirato, si può sviluppare una polmonite chimica, oppure possono verificarsi fenomeni ostruttivi che portano ad asfissia, o ancora batteri patogeni (specie quelli anaerobici) possono portare ad una infezione anche grave.
La polmonite ab ingestis è una infezione polmonare che può estendersi ai bronchi (broncopolmonite) determinata dall’ingresso di materiali estranei nell’albero bronchiale, spesso provenienti dalla via orale, dall’esofago o dallo stomaco. I materiali estranei possono essere i più vari, come cibo, saliva, farmaci in compresse, oggetti, piccoli giocattoli (nei bambini) o secrezioni nasali. Secondo l’acidità dell’aspirato, si può sviluppare una polmonite chimica, oppure possono verificarsi fenomeni ostruttivi che portano ad asfissia, o ancora batteri patogeni (specie quelli anaerobici) possono portare ad una infezione anche grave.
Cause
La polmonite ab ingestis è spesso causata direttamente, o comunque favorita, da una incapacità di deglutire in modo corretto, che si riscontra spesso in anziani e pazienti affetti da forme di malattie neurologiche, tra cui la sclerosi multipla, l’ictus cerebrale, la malattia di Alzheimer e ubriachezza. Durante l’anestesia generale per un intervento chirurgico può insorgere una causa iatrogena, evitabile chiedendo ai pazienti di non assumere cibi precedentemente all’intervento. Alcuni casi di polmonite da aspirazione sono causate da aspirazione di particelle o sostanze alimentari sotto forma di particolato, o frammenti di pillole.
Fattori di rischio
Una polmonite ab ingestis è favorita da:
- età avanzata;
- sesso maschile;
- scarsa igiene dentale;
- malattia polmonare;
- disfagia ai liquidi e/o ai solidi;
- diabete mellito;
- demenza grave;
- malnutrizione;
- traumi;
- malattia di Parkinson;
- Sindrome di Asperger;
- Sindrome di Down;
- dispositivi e procedure gastrointestinali (ad esempio posizionamento del tubo naso-gastrico);
- procedure dentali;
- dispositivi e procedure delle vie respiratorie (ad esempio posizionamento del tubo endotracheale);
- reflusso gastroesofageo;
- farmaci (antipsicotici, antibiotici, inibitori della pompa protonica, ACE-inibitori);
- malattie psichiatriche;
- ridotto stato funzionale;
- vomito;
- prolungato ricovero ospedaliero;
- intervento chirurgico;
- assunzione di cibo prima di un intervento chirurgico;
- pregresso ictus cerebrale;
- ritardo mentale;
- malattie neurologiche;
- alterazione dello stato di coscienza;
- malattie croniche delle vie aeree che rendono difficoltosa la deglutizione;
- deficit del sistema immunitario, come AIDS;
- depressione;
- tabagismo;
- ingestione di sostanze chimiche;
- ridotta clearance mucociliare;
- ostruzione delle vie respiratorie;
- tumori di esofago o prime vie aeree;
- tessuto polmonare danneggiato.
Virtualmente qualsiasi condizione che debiliti l’organismo, può essere un fattore favorente una polmonite ab ingestis.
Leggi anche:
- Le 7 fasi della deglutizione (volontarie ed involontarie)
- Alimentazione e disfagia nel paziente con morbo di Parkinson
- Laringite, asma, sinusite, raffreddore: riduci i sintomi con i suffumigi
- Acalasia esofagea: cause, sintomi, cure e prevenzione
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Reflusso gastroesofageo: sintomi, diagnosi e cura
Polmonite chimica
Varie sostanze possono essere direttamente tossiche nei confronti del polmone o stimolare una risposta infiammatoria quando inalate; il succo acido gastrico è la più comune sostanza aspirata, ma altre comprendono i derivati del petrolio (particolarmente quelli a bassa viscosità come la vaselina) e gli oli lassativi (come oli minerali, di ricino e la paraffina), che provocano tutti polmonite lipoidea. Anche l’inalazione di benzina e cherosene causano una polmonite chimica ( Intossicazione da idrocarburi).
Il contenuto gastrico produce danni soprattutto a causa della sua acidità, sebbene il cibo e altro materiale ingerito (p.es., carbone attivo come nel trattamento dell’intossicazione) siano nocivi se in grandi quantità. L’acidità gastrica provoca un’ustione chimica delle vie aeree e dei polmoni, che causa una rapida broncocostrizione, atelectasia, edema ed emorragia alveolare. La sindrome può risolversi spontaneamente, solitamente entro pochi giorni, o può evolvere in sindrome da distress respiratorio. Talvolta si verifica una sovrainfezione batterica. L’inalazione di oli o di vaselina provoca una polmonite lipoidea esogena, che è caratterizzata istologicamente da un’infiammazione cronica granulomatosa con fibrosi.
Polmonite da inalazione
Le persone sane inalano frequentemente piccole quantità di secrezioni orali, ma i normali meccanismi di difesa di solito rimuovono l’aspirato senza conseguenze. L’inalazione di maggiori quantità o l’inalazione in un paziente con difese polmonari alterate, causa frequentemente una polmonite e/o un ascesso ( Ascesso polmonare). I pazienti più anziani tendono ad aspirare a causa di condizioni patologiche legate all’età che alterano lo stato di coscienza, come l’uso di sedativi e le malattie (p.es., malattie neurologiche, astenia). Anche un empiema complica occasionalmente l’aspirazione. I patogeni enterici e anaerobi orali gram-negativi sono la causa più frequente di polmonite da aspirazione.
Batteri alla base della polmonite
Quando i batteri sono implicati, sono solitamente aerobici:
- Streptococcus pneumoniae;
- Staphylococcus aureus;
- Haemophilus influenzae;
- Pseudomonas aeruginosa.
Sintomi
In genere, la polmonite ab ingestis si manifesta con l’improvvisa comparsa di difficoltà respiratorie (dispnea acuta) e tosse, associata all’ingestione di alimenti solidi o liquidi o al rigurgito del contenuto gastrico. La gravità della sintomatologia è legata alla natura e alla quantità del materiale aspirato. In alcuni casi, la tosse si associa alla produzione di un espettorato rosato e schiumoso oppure purulento. Dopo la deglutizione, in caso di polmonite ab ingestis è possibile riscontrare un cambiamento nella voce (come raucedine o gorgoglii in gola). Altri sintomi comprendono tachicardia, frequenza respiratoria elevata, febbre, affaticamento, mialgie, dimagrimento e malessere generale. La polmonite ab ingestis può determinare anche crepitii diffusi e sibili espiratori, cianosi, ipossiemia, dolore toracico pleuritico, broncocostrizione ed edema polmonare acuto.
I segni e sintomi più comuni di polmonite ab ingestis, schematicamente, sono:
- Disfagia;
- Dispnea;
- Senso di soffocamento;
- Dolore al petto;
- Tosse, specie tosse produttiva con materiale purulento ed espettorato fetido;
- Emoftoe (emissione di un espettorato rosso chiaro, schiumoso e frammisto a catarro);
- Frequenti schiarimenti della voce;
- Tosse umida dopo i pasti;
- Abbassamento della voce;
- Anoressia;
- Aritmia;
- Astenia;
- Brividi;
- Catarro;
- Cianosi;
- Emottisi;
- Empiema pleurico;
- Febbre;
- Ipossia;
- Noduli polmonari multipli;
- Pallore;
- Perdita di peso;
- Raucedine;
- Respiro sibilante;
- Stridore;
- Sudorazione;
- Tachicardia;
- Tachipnea;
- Versamento pleurico.
Diagnosi
La polmonite ab ingestis viene solitamente diagnosticata in base:
- all’anamnesi (pazienti debilitati o con compromissione neurologica);
- all’esame obiettivo (respiro sibilante e stridore);
- alla diagnostica per immagini (radiografia del torace che mostra addensamenti diffusi specie nei segmenti declivi del polmone, cioè il segmento superiore o il postero-basale del lobo inferiore o il segmento posteriore del lobo superiore);
- endoscopia, con o senza biopsia;
- ad indagini di laboratorio (colture microbiologiche).
Per approfondire, leggi anche:
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra gastroscopia, endoscopia digestiva ed endoscopia
Terapia
La terapia di una polmonite ab ingestis prevede antibiotici e la cura della causa specifica a monte che l’ha determinata. In alcuni casi è necessario un drenaggio chirurgico o percutaneo di un ascesso polmonare che non risponde agli antibiotici. Il trattamento spesso comprende supplementi di O2 e ventilazione meccanica. Antibiotici (β-lattamici/inibitori della β-lattamasi o clindamicina) spesso vengono somministrati ai pazienti con certezza o nota aspirazione gastrica a causa della difficoltà nell’escludere un’infezione batterica come fattore contribuente o primario; tuttavia, se non si sviluppa infiltrato dopo 48-72 h, gli antibiotici possono essere fermati. Corticosteroidi sistemici possono essere utili nei pazienti con aspirazione di olii o vaselina.
Leggi anche:
- Inalazione di cibo e corpi estranei nelle vie aeree: sintomi e cosa fare
- Asfissia: sintomi, cure ed in quanto tempo si muore
- Soffocamento: definizione, cause, sintomi, morte
- Morte per soffocamento: segni, sintomi, fasi e tempi
- Soffocamento da cibo, liquidi, saliva in bimbi e adulti: cosa fare?
Prognosi
La prognosi e il trattamento variano fortemente in base alla sostanza inalata, all’età del paziente ed alle sue condizioni generali di salute. Età avanzata, livello di coscienza ridotta, diabete, obesità, ipertensione e pregresso ictus o infarto peggiorano la prognosi. La polmonite ab ingestis può risolversi spontaneamente entro pochi giorni o può evolvere in sindrome da distress respiratorio o, nei casi più gravi, nel decesso del paziente da cause ostruttive o infettive. Come già anticipato, spesso la gestione del paziente implica la ventilazione meccanica e la somministrazione di ossigeno supplementare.
Prevenzione nei soggetti a rischio
Le strategie per prevenire l’aspirazione sono importanti soprattutto nei pazienti a rischio:
- Per i pazienti con diminuzione del livello di coscienza, evitare l’alimentazione e i farmaci per via orale e elevare la testa del letto a > 30 gradi può aiutare. I farmaci sedativi devono essere sospesi.
- I pazienti con disfagia (a causa di ictus o di altre condizioni neurologiche) possono richiedere diete con consistenza specializzata per ridurre il rischio di aspirazione. Un logopedista può essere in grado di formare i pazienti in strategie specifiche (flessione del mento, etc.) per ridurre il rischio di aspirazione.
- Per i pazienti con grave disfagia, una gastrostomia percutanea o una digiunostomia sono spesso usate, anche se non è chiaro se questa strategia riduce veramente il rischio di aspirazione.
Una buona igiene orale e le cure periodiche di un dentista, senza dubbio prevengono la polmonite ab ingestis in tutte le categorie di pazienti.
Leggi anche:
- Soffocamento: come fare la manovra di Heimlich in bimbi e adulti
- Annegamento in acqua salata o piscina: trattamento e primo soccorso
- In quanto tempo si muore per annegamento? E’ doloroso?
- Annegamento a secco e secondario: significato, sintomi e prevenzione
- Polmonite batterica: cause, fattori di rischio, anatomia patologica, fisiopatologia
- Polmonite batterica: sintomi, segni, diagnosi, esami
- Polmonite batterica: trattamento, prognosi, complicanze
- Polmonite batterica: prevenzione, durata, rimedi naturali, dieta, integratori
- Il tuo muco e catarro rivelano la patologia che hai
- Quando deglutire è doloroso: sintomi, cause, trattamento e pericoli
- L’apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Esofago: anatomia e funzioni in sintesi
- Muco con sangue (emoftoe): cause, mattutino, fumo, senza tosse
- Emottisi: cause, cosa fare, massiva, significato e terapia
- Differenza tra emottisi, emoftoe, ematemesi, espettorato
- Corpi estranei nel tratto digerente: rischi e cosa fare in bambini e adulti
- Capacità massima dello stomaco: si può “mangiare fino a scoppiare”?
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Differenza tra disfagia di tipo ostruttivo e di tipo motorio
- Differenze tra ileo meccanico ed ileo paralitico
- Differenza tra disfagia ostruttiva ed occlusione intestinale
- Differenza tra disfagia ai liquidi e ai solidi
- Differenza tra occlusione e subocclusione
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Feci dalla bocca: il vomito fecaloide
- Riconoscere i differenti tipi di vomito a seconda del colore
- Vomito: le cause più frequenti
- Vomito: rimedi naturali e cure farmacologiche (farmaci anti-emetici)
- Differenza tra vomito e rigurgito nel neonato
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci nere e melena: cause e cure in adulti e neonati
- Sindrome dell’intestino irritabile: sintomi, dieta e cibi da evitare
- Mal di pancia e di stomaco: da cosa può dipendere e quali sono le cure
- Mal di pancia forte: quando chiamare il medico?
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Quante volte al giorno va cambiato il pannolino in neonati e bimbi?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Carboidrati, proteine e grassi: come vengono assorbiti nell’intestino?
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Le 5 cose da fare a stomaco vuoto, secondo la scienza
- Stomaco: come fa a digerire il cibo che mangi ed a dirti che sei “pieno”
- Come vincere l’ansia per evitare di mangiare fuori pasto
- Eliminare la tensione nervosa allo stomaco con i rimedi naturali
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
