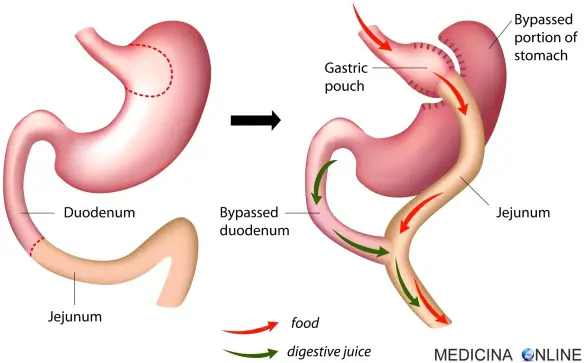
Bypass gastrico
Con “sindrome da dumping” (anche chiamata “sindrome da accelerato svuotamento gastrico” o semplicemente “sindrome da svuotamento”, in inglese “dumping syndrome“) si indica un insieme di sintomi che si manifestano soprattutto dopo alcune operazioni chirurgiche di chirurgia bariatrica con resezione dello stomaco (ad esempio in seguito a bypass gastrico), o altri tipi di operazioni. In base all’insorgenza dei sintomi, possono essere distinte due tipologie principali di sindrome da dumping: una forma precoce ed una tardiva.
Cause
La sindrome da dumping precoce è causata da un accelerato svuotamento dello stomaco, cioè del troppo rapido passaggio di alimenti dallo stomaco all’intestino attraverso la comunicazione creata con l’intervento chirurgico, il quale, grazie alla resezione gastrica, diminuisce il volume dello stomaco ed altera in misura più o meno importante i normali processi della digestione. Il passaggio nell’intestino di alimenti non ancora completamente elaborati dalla fase digestiva gastrica, determina la liberazione di sostanze vasodilatatrici (che dilatano i vasi sanguigni) e stimolatrici sulle terminazioni nervose, il che causano i sintomi classici della sindrome.
La sindrome da dumping tardiva è causata dall’ipoglicemia che consegue alla produzione di un’eccessiva quantità di insulina.
Condizioni e patologie scatenanti
Condizioni e patologie che aumentano il rischio di sindrome da dumping, sono:
- interventi di gastrectomia parziale, ad esempio effettuate per il trattamento dell’ulcera duodenale o tumori gastrici;
- interventi all’esofago, ad esempio in caso di tumore esofageo;
- esofago di Barrett;
- chirurgica bariatrica con resezione dello stomaco, ad esempio il bypass gastrico;
- esofagite da reflusso.
Sindrome da dumping precoce
La sindrome da dumping precoce compare generalmente tra 10 e 20 minuti dopo il pasto (ma può anche insorgere durante il pasto, specie se quest’ultimo si prolunga) a causa di una rapida inondazione del digiuno con distensione dell’ansa, sviluppo di fenomeni neuroriflessi e ipovolemia per afflusso di liquidi ad alta osmolarità nel digiuno.
Sintomi locali
- nausea;
- tensione epigastrica;
- dolori crampiformi all’addome;
- vomito;
- diarrea.
Sintomi generali
- congestione al viso;
- dispnea (difficoltà alla respirazione);
- palpitazione;
- tachicardia;
- senso di oppressione al cuore;
- sudorazione;
- astenia (mancanza di forze);
- sensazione di calore;
- cefalea;
- vertigine;
- lipotimia per ipotensione.
Prevenzione
- fare pasti frequenti e piccoli al posto di pochi ed abbondanti;
- preferire cibi prevalentemente solidi con pochi carboidrati;
- bere bevande a bassa osmolarità;
- preferire cibi a temperatura corporea;
- bere preferibilmente lontano dai pasti;
- mantenere una posizione supina (stesi orizzontalmente con la pancia in alto) dopo i pasti per circa 15 minuti allo scopo di far giungere meno velocemente i cibi all’intestino tenue.
Leggi anche:
- Sindrome metabolica: sintomi, criteri, valori, rimedi, cura, dieta
- I migliori misuratori di colesterolo LDL HDL e trigliceridi, affidabili e precisi
Sindrome da dumping tardiva
Compare 2 – 3 ore dopo i pasti con sintomi tipici dell’ipoglicemia, causata da una riduzione della glicemia provocata dall’aumento dell’insulina in conseguenza del rapido passaggio nell’intestino di cibi ricchi di zucchero (l’intervento di gastrectomia infatti prevede l’asportazione del piloro). Da segnalare, tra le cause, la rapida inondazione del digiuno con distensione dell’ansa il che porta a fenomeni neuroriflessi ed ipovolemia per afflusso di liquidi ad alta osmolarità nel digiuno.
Sintomi precoci (circa mezz’ora dopo il pasto)
- malessere generale;
- palpitazioni;
- sudorazione fredda e giramento di testa, conseguenti al passaggio nell’intestino tenue del cibo contenuto nello stomaco;
- astenia (mancanza di forze);
Sintomi tardivi (fino a 3 ore dopo il pasto)
Sono simili ai precoci, ma talvolta sono associati a confusione e svenimento.
Prevenzione
- assumere pasti piccoli e ricchi di lipidi a lento assorbimento;
- assumere alimenti poveri di zuccheri semplici;
- assumere fibra alimentare che rallenta l’assorbimento intestinale;
- bere lontano dai pasti;
- mantenere una posizione supina (sdraiati a pancia in alto) dopo i pasti per circa 15 minuti.
Diagnosi
La diagnosi si basa sull’anamnesi (raccolta dei dati e dei sintomi del paziente) e sull’esame obiettivo (la visita vera e propria). In genere la storia clinica del paziente (ad esempio operazione recente di bypass gastrico) ed i dati relativi alla sua alimentazione ed i suoi sintomi, sono sufficienti a raggiungere la diagnosi. Solo in casi dubbi, la diagnosi differenziale può richiedere esami di laboratorio (ad esempio esami del sangue per verificare la presenza di ipoglicemia reattiva, o esame delle feci) e di diagnostica per immagini (ad esempio radiografie, TAC, endoscopia, scintigrafia gastrointestinale). La scintigrafia gastrointestinale, in particolare, permette al medico di misurare quanto tempo impiega il cibo ingerito a raggiungere l’intestino: in pratica misura la velocità con cui il cibo passa attraverso ciò che rimane dello stomaco.
Trattamento
I sintomi della sindrome da dumping, in alcuni casi, regrediscono spontaneamente specie assumendo la posizione sdraiata a pancia in alto. Spesso i pazienti imparano a prevenire la sindrome, alimentandosi con una dieta specifica. In alcuni casi, vari farmaci diminuiscono l’entità dei sintomi e nei casi più gravi si ricorre alla chirurgia. La prognosi è generalmente molto buona.
Farmaci
Il trattamento farmacologico prevede octreotide e colestiramina (contro la diarrea) e gli inibitori di pompa protonica (come pantoprazolo e omeprazolo) per rallentare il processo digestivo, e diminuire il rischio della sindrome.
Chirurgia
Nei casi si sindrome da dumping grave, con sintomi importanti che non regrediscono con farmaci e dieta specifica, si ricorre ad un intervento chirurgico per ricostruire una parte dello stomaco (ad esempio il piloro) o alla operazione di reversione del bypass gastrico, in cui il medico ristabilisce – se possibile – la normale anatomia dello stomaco e del primo tratto di intestino.
Dieta
Parte essenziale del trattamento è quello di adattare la dieta a quello che è il nuovo assetto dell’apparato digestivo del paziente. Tali pazienti spesso, pur essendo stati avvertiti di seguire una certa alimentazione dopo l’intervento di bypass gastrico, hanno variato la loro dieta, inserendo molti più zuccheri di quanto consigliato, quindi è essenziale che il paziente torni sulla “retta via” e si alimenti in maniera adeguata.
Cibi da evitare o, almeno, limitare:
- bevande zuccherate
- torte
- caramelle
- dolci;
- biscotti;
- merendine;
- pane zuccherato;
- latte e derivati;
- alcolici.
Cibi permessi:
- alcuni dolcificanti artificiali come il sucralosio;
- carboidrati complessi, come quelli contenuti nei cereali e negli alimenti a base di farina integrale.
Consigli alimentari:
- bere molta acqua (meglio se lontano dai pasti);
- cibi ricchi in vitamine e sali minerali (specie ferro e calcio);
- se serve, assumere un integratore multivitaminice e multiminerale completo, come questo: https://amzn.to/2KiuZr6;
- assumere integratori di fibra a base di psillio, gomma guar e pectina, che rallentano l’assorbimento dei carboidrati nell’intestino tenue e riduce il rischio di ipoglicemia;
- evitare di consumare cibi solidi contemporaneamente ad alimenti liquidi;
- bere le bevande al di fuori dei pasti o almeno mezzora prima/mezzora dopo i pasti;
- consumare molti pasti leggeri, piuttosto che pochi abbondanti;
- tagliare minuziosamente i cibi prima di assumerli;
- masticare bene il cibo;
- mangiare lentamente;
- combinare i cibi proteici o contenenti grassi con frutta o con alimenti ricchi di amido;
- evitare le abbuffate;
- fermarsi PRIMA di sentirsi “pieni”;
- assumere cibi ricchi di vitamina B12, a tal proposito leggi: Classifica dei cibi con maggior quantità di vitamina B12 esistenti;
- evitare sforzi intensi durante o dopo i pasti.
Leggi anche:
- Chirurgia bariatrica: complicanze, costi, interventi, rischi
- Differenza tra bypass gastrico, bendaggio, gastrectomia e diversione biliopancreatica
- Bypass gastrico: complicanze, peso minimo, costo, conseguenze
- Bendaggio gastrico: rischi, costi, peso minimo, complicanze
- Gastroplastica verticale: rischi, costi, indicazioni, complicanze
- Sleeve gastrectomy: rischi, costi, controindicazioni, complicanze
- Diversione biliopancreatica: complicanze, alimentazione
- Sono normopeso, sottopeso o sovrappeso? Come si calcola l’Indice di Massa Corporea (BMI)?
- Differenza tra obesità e sovrappeso
- Differenza tra obesità di primo, secondo e terzo grado
- La dieta ti sta facendo perdere massa magra o massa grassa? Scoprilo con la bioimpedenziometria
- Perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Glucomannano: l’integratore che nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Qual è la giusta percentuale di grasso che dobbiamo avere nel corpo?
- Distribuzione del grasso nell’uomo e nella donna: androide e ginoide
- Dislipidemia: significato, sintomi, cura, terapie, familiare, dieta
- Reflusso gastroesofageo: dieta, stress, alcolici, latte e notte
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Acidità di stomaco: come combatterla con i farmaci antiacidi
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Esofagite: cause, cronica, sintomi, cura, dieta, alimentazione
- Fundoplicatio secondo Nissen-Rossetti: intervento e rischi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Dieta e reflusso gastroesofageo
- Ernia iatale: rimedi, dieta, farmaci, da scivolamento, dolore, diagnosi
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Differenza tra mal di gola e reflusso gastroesofageo
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Tampone faringeo: preparazione, digiuno, positivo o negativo
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
