 Il bendaggio gastrico è un intervento di chirurgia bariatrica che ha come principale obiettivo quello della perdita di peso in soggetti affetti da obesità grave, almeno di 2° grado (indice di massa corporea uguale o superiore a 35) attraverso la limitazione dell’introduzione del cibo grazie ad una azione sullo stomaco prevalentemente di tipo meccanico; viene classificato tra gli interventi bariatrici di tipo restrittivo perché viene ridotta la capacità dello stomaco. Il bendaggio gastrico più frequentemente utilizzato è quello regolabile, inventato nel 1986 da Lubomyr Kuzmak, che viene effettuato attraverso laparoscopia ed ha il vantaggio di essere un metodo reversibile.
Il bendaggio gastrico è un intervento di chirurgia bariatrica che ha come principale obiettivo quello della perdita di peso in soggetti affetti da obesità grave, almeno di 2° grado (indice di massa corporea uguale o superiore a 35) attraverso la limitazione dell’introduzione del cibo grazie ad una azione sullo stomaco prevalentemente di tipo meccanico; viene classificato tra gli interventi bariatrici di tipo restrittivo perché viene ridotta la capacità dello stomaco. Il bendaggio gastrico più frequentemente utilizzato è quello regolabile, inventato nel 1986 da Lubomyr Kuzmak, che viene effettuato attraverso laparoscopia ed ha il vantaggio di essere un metodo reversibile.
Obiettivi
Lo scopo del bendaggio gastrico è quello di ridurre la capienza dello stomaco, il che favorisce l’anticipazione del senso di sazietà e di riempimento gastrico, che a sua volta riduce la quantità di cibo introdotto e, col tempo, il peso corporeo. Dal momento che l’obesità è un fattore di rischio per numerose patologie, il bendaggio gastrico comporta innumerevoli vantaggi per il paziente, tra cui la riduzione del rischio di:
- mortalità;
- infarto del miocardio acuto;
- ictus cerebrale;
- patologie ortopediche;
- diabete mellito;
- dislipidemie;
- varie altre patologie direttamente o indirettamente legate all’obesità
Il bendaggio gastrico rappresenta ad oggi un efficace strumento di dimagrimento, ma deve necessariamente essere accompagnato alla determinazione della persona obesa di perdere l’eccesso di peso e di riuscire a mantenere un peso corporeo il più possibile normale nel lungo periodo con dieta bilanciata ed adeguata attività fisica.
Peso minimo ed indicazioni all’intervento
La chirurgia bariatrica in generale viene consigliata ai pazienti dai 18 ai 65 anni con una delle seguenti due condizioni:
Obesità di terzo grado (indice di massa corporea uguale o superiore a 40) con o senza altre patologie.
Obesità di secondo grado (indice di massa corporea uguale o superiore a 35) affetti da una o più patologie legate al sovrappeso, tra cui:
- diabete mellito;
- ipertensione arteriosa;
- displipidemia;
- apnea notturna;
- patologie ortopediche gravi correlate al peso eccessivo.
Non esiste un vero e proprio peso limite, anche perché – in base all’altezza del paziente – un peso corporeo potrebbe essere o non essere incluso nelle indicazioni. Per tale motivo, al posto del peso corporeo, si usa l’indice di massa corporeo.
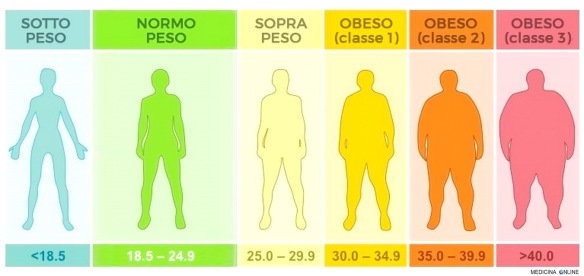
Per calcolare il vostro indice di massa corporea e verificare se siete oltre i 35 o i 40, leggete questo articolo: Sono normopeso, sottopeso o sovrappeso? Come si calcola l’Indice di Massa Corporea (BMI)?
All’indice di massa corporea si associa spesso anche la bioimpedenziometria (per il calcolo della % di massa grassa) ed una valutazione che tenga conto anche degli aspetti psicologici e comportamentali del paziente.
Valutazione del paziente
Oltre alla valutazione del peso corporeo, il paziente, per essere ritenuto idoneo, va valutato in altre sue caratteristiche psicologiche, comportamentali e generali:
- valutare la capacità o meno di sopportare un intervento chirurgico ed il suo stato di salute generale;
- valutare le possibili complicazioni dell’obesità, specie metaboliche, cardiache o respiratorie;
- valutare se il paziente in passato abbia compiuto almeno uno o più tentativi “seri” di dieta ben organizzata e condotta;
- valutare il suo rapporto con il cibo, l’eventuale presenza di disturbi psicologici, la presenza di patologie del comportamento alimentare (come la bulimia) e la capacità/volontà di collaborare con i medici.
Paziente ritenuto non idoneo
Non tutti i pazienti fisicamente idonei (con indice di massa corporea uguale o 35), al termine delle indagini preliminari, sono poi reputati adatti per essere sottoposti all’intervento: una buona metà dei candidati viene infatti mediamente scartata in tale fase. Il paziente ritenuto psicologicamente idoneo è solitamente dotato di:
- profonda consapevolezza di quello che si sta per fare, specie dei rischi connessi all’operazione;
- forte motivazione e forza di volontà;
- disponibilità all’impegno di affrontare un percorso post-operatorio complesso e prolungato;
- volontà di mantenere i risultati con dieta corretta, adeguata attività fisica ed eventuali trattamenti farmacologici.
La chirurgia bariatrica è controindicata in caso di alcolismo, di assunzione di droghe o in presenza di malattie terminali o di alterazioni psicologiche/psichiatriche che rendano il paziente incapace di provvedere a sé e di aderire al programma di follow up.
Intervento di bendaggio gastrico
L’anello di silicone viene inserito nella parte superiore dello stomaco creando una tasca gastrica di dimensioni ridotte e comunicante con il resto dello stomaco attraverso un piccolo orifizio di svuotamento, mentre il serbatoio viene posizionato sottocute nello spessore dell’addome. Quest’ultimo consente allo specialista di gonfiare o sgonfiare l’anello di silicone, modificando il diametro dell’orifizio di svuotamento
Complicanze
Si tratta di una procedura chirurgica piuttosto sicura, con una mortalità operatoria stimata intorno allo 0,1% e un’incidenza di complicanze operatorie dello 0,2%. Queste riguardano solitamente l’anello di silicone o il serbatoio di regolazione, che possono spostarsi o scollegarsi, eventi che possono presentarsi complessivamente in meno del 7% dei casi.
Leggi anche: Sindrome da dumping: cause, sintomi, dieta, prevenzione
Prognosi
Il calo ponderale può essere stimato in circa il 40-50% del peso in eccesso, sebbene sia possibile nel lungo termine un recupero del peso perduto, soprattutto in caso di un non corretto comportamento alimentare. Allo stesso modo la regolazione della restrizione mediata dal bendaggio, effettuata sotto guida radiologica, può essere decisa in base al calo ponderale, al comportamento alimentare e all’insorgenza di effetti indesiderati. Il follow up prevede visite ogni tre mesi nel primo anno e almeno una ogni anno successivamente, con valutazione di eventuali carenze nutrizionali e/o vitaminiche.
Quale intervento di chirurgia bariatrica è più efficace?
Molte variabili possono condizionare il successo o l’insuccesso di un tipo intervento, tuttavia mediamente l’efficacia terapeutica della chirurgia bariatrica è considerata direttamente proporzionale all’invasività dell’intervento chirurgico:
- il bendaggio gastrico e le sue varianti (interventi di tipo gastrorestrittivo) hanno un’efficacia che oscilla tra il 40 e il 60%;
- il bypass gastrico e le sue varianti (interventi misti) hanno una efficacia del 60-70%;
- la diversione biliopancreatica e le sue varianti (interventi malassorbitivi) hanno una efficacia del 65-75%.
Queste cifre sono solo indicative: un dato intervento può avere una efficacia maggiore o minore rispetto ad un altro soprattutto in funzione del paziente che lo riceve e delle sue numerose variabili soggettive.
Per approfondire, leggi anche:
- Chirurgia bariatrica: complicanze, costi, interventi, rischi
- Differenza tra bypass gastrico, bendaggio, gastrectomia e diversione biliopancreatica
- Bypass gastrico: complicanze, peso minimo, costo, conseguenze
- Gastroplastica verticale: rischi, costi, indicazioni, complicanze
- Sleeve gastrectomy: rischi, costi, controindicazioni, complicanze
- Diversione biliopancreatica: complicanze, alimentazione
Leggi anche:
- Differenza tra obesità e sovrappeso
- Differenza tra obesità di primo, secondo e terzo grado
- La dieta ti sta facendo perdere massa magra o massa grassa? Scoprilo con la bioimpedenziometria
- Perché non riesco a dimagrire? I nove errori tipici di chi è a dieta
- Dimagrire riducendo le dimensioni dello stomaco senza chirurgia e bendaggio gastrico
- Glucomannano: l’integratore che nel tuo stomaco aumenta di 100 volte il proprio volume, ti sazia e ti impedisce di mangiare troppo
- Qual è la giusta percentuale di grasso che dobbiamo avere nel corpo?
- Distribuzione del grasso nell’uomo e nella donna: androide e ginoide
- Dislipidemia: significato, sintomi, cura, terapie, familiare, dieta
- Reflusso gastroesofageo: dieta, stress, alcolici, latte e notte
- Reflusso gastroesofageo: sintomi, diagnosi e cura
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- Cosa succede al cibo nello stomaco dopo averlo ingerito?
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Acidità di stomaco e bruciore: tutti i farmaci antiacidi
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Acidità di stomaco: come combatterla con i farmaci antiacidi
- Mal di gola forte: rimedi naturali e farmaci per farlo passare
- Differenza tra disfagia orofaringea ed esofagea: sintomi comuni e diversi
- La dieta per prevenire l’ernia iatale ed evitare il reflusso gastroesofageo
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Dispepsia: cos’è, sintomi, come si fa la diagnosi e terapia
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Farmaci procinetici: effetti collaterali e meccanismo d’azione
- Esofagite: cause, cronica, sintomi, cura, dieta, alimentazione
- Fundoplicatio secondo Nissen-Rossetti: intervento e rischi
- Differenza tra disfagia ed odinofagia: cause comuni e diverse
- Dieta e reflusso gastroesofageo
- Ernia iatale: rimedi, dieta, farmaci, da scivolamento, dolore, diagnosi
- Polmonite ab ingestis: cause, tempi di guarigione, morte, sopravvivenza
- Differenza tra mal di gola e reflusso gastroesofageo
- Ritirato in tutta Italia il famoso farmaco anti reflusso: ecco i lotti interessati
- Differenza tra laringe, faringe e trachea
- Esofago: anatomia e funzioni in sintesi
- Stomaco: anatomia e funzioni in sintesi
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Tampone faringeo: preparazione, digiuno, positivo o negativo
- Differenza tra tonsille, ghiandole e linfonodi
- Tonsillectomia: cosa mangiare, convalescenza, dolore, in adulti e bambini
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra tonsille e adenoidi
- Linfonodi collo: dolenti, dove sono, mappa, come “sgonfiarli”
- Adenoidi: ingrossate, operazione, convalescenza, ricrescono?
- Adenoidite acuta e cronica in bambini ed adulti: cause, sintomi, cure
- Tonsille palatine, linguali, faringee e tubariche: funzioni e patologia
- Differenza tra tonsillite batterica e virale
- Differenza tra mal di gola e tonsillite
- Differenza tra mal di gola virale e batterico
- Differenza tra mal di gola e reflusso gastroesofageo
- Mononucleosi: cause, sintomi, contagio, cura, durata in bambini e adulti
- Differenza tra tonsillite e placche
- Differenza tra tonsillite e mal di gola da streptococco
- Differenza tra tonsillite e scarlattina
- Differenze tra faringite, laringite e tracheite: vari tipi di mal di gola
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Perché viene la tosse e come faccio a farla passare?
- Perché si starnutisce? Cosa fare se si continua a starnutire?
- Differenza tra tosse secca, grassa, cronica e con catarro
- Perché ci viene la febbre e perché non dobbiamo aver paura di lei
- Differenza tra raffreddore e influenza: sintomi comuni e diversi
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube e su Pinterest, grazie!
