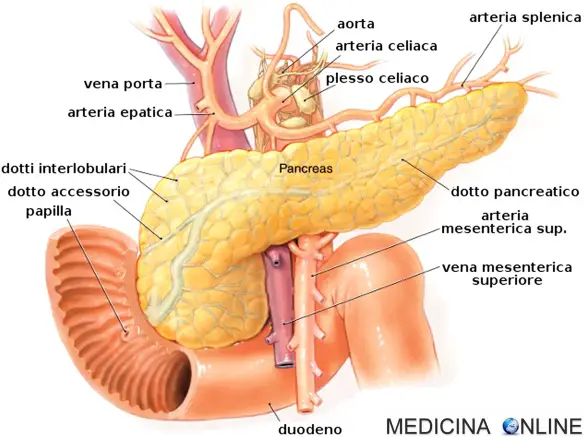
 Il pancreas è un organo sia endocrino (produce insulina, glucagone e somatostatina) ma è anche un organo esocrino, poiché produce sostanze necessarie alla digestione, gli enzimi pancreatici. Tali enzimi in forma inattiva vengono raggruppati in granuli di zimogeno che vengono trasportati dai dotti pancreatici nel canale principale di Wirsung e accessorio di Santorini fino nel duodeno, dove diverranno attivi e digeriranno il cibo che arriva dallo stomaco. Nel caso in cui tali granuli siano bloccati nei dotti pancreatici principali (specie il dotto principale di Wirsung) a causa di calcoli o altre ostruzioni, essi tendono ad accumularsi e gli enzimi potrebbero attivarsi prima di arrivare nel duodeno causando una specie di “autodigestione” del pancreas, la quale determina pancreatite acuta. Se i calcoli si bloccano invece nei dotti periferici, potrebbe verificarsi una pancreatite cronica. Uno volta iniziato il danno locale, le cellule responsabili della risposta infiammatoria, cioè macrofagi, linfociti e neutrofili, vengono immesse in circolo causando effetti a livello sistemico. La calcolosi pancreatica è comunque relativamente rara, visto che i calcoli non raggiungono quasi mai dimensioni tali da ostruire del tutto il passaggio dei granuli. La malattia primitiva è una condizione rara: più frequentemente la calcolosi è secondaria ad altre condizioni o patologie, come traumi, infezioni e/o assunzione di alcuni farmaci.
Il pancreas è un organo sia endocrino (produce insulina, glucagone e somatostatina) ma è anche un organo esocrino, poiché produce sostanze necessarie alla digestione, gli enzimi pancreatici. Tali enzimi in forma inattiva vengono raggruppati in granuli di zimogeno che vengono trasportati dai dotti pancreatici nel canale principale di Wirsung e accessorio di Santorini fino nel duodeno, dove diverranno attivi e digeriranno il cibo che arriva dallo stomaco. Nel caso in cui tali granuli siano bloccati nei dotti pancreatici principali (specie il dotto principale di Wirsung) a causa di calcoli o altre ostruzioni, essi tendono ad accumularsi e gli enzimi potrebbero attivarsi prima di arrivare nel duodeno causando una specie di “autodigestione” del pancreas, la quale determina pancreatite acuta. Se i calcoli si bloccano invece nei dotti periferici, potrebbe verificarsi una pancreatite cronica. Uno volta iniziato il danno locale, le cellule responsabili della risposta infiammatoria, cioè macrofagi, linfociti e neutrofili, vengono immesse in circolo causando effetti a livello sistemico. La calcolosi pancreatica è comunque relativamente rara, visto che i calcoli non raggiungono quasi mai dimensioni tali da ostruire del tutto il passaggio dei granuli. La malattia primitiva è una condizione rara: più frequentemente la calcolosi è secondaria ad altre condizioni o patologie, come traumi, infezioni e/o assunzione di alcuni farmaci.
Sintomi di pancreatite acuta
I sintomi iniziali in caso di ostruzione di un dotto di grandi dimensioni, sono:
- dolore addominale di tipo sordo-continuo che si diffonde a sbarra e dura solitamente una settimana;
- nausea;
- vomito;
- febbre;
- astenia (mancanza di forze);
- malessere generale;
- disidratazione;
- ittero;
- ipotensione arteriosa;
- vertigini;
- shock.
Per approfondire: Pancreatite acuta: terapia, dieta, complicanze, morte
Sintomi di pancreatite cronica e complicanze tardive
Nei casi in cui si occludano dotti pancreatici più periferici, i sintomi saranno più graduali e sfumati ed includeranno:
- tensione addominale;
- dolore addominale;
- anoressia (perdita di appetito);
- dimagrimento inspiegabile;
- subittero o ittero;
- nausea;
- vomito;
- diarrea;
- dispepsia (difficoltà digestive);
- malnutrizione;
- alterazioni ossee e maggior rischio di fratture da deficit di vitamina D;
- intolleranza glucidica;
- diabete mellito di tipo 1 (insulino-dipendente).
Gradatamente si verifica una insufficienza ingravescente della funzione esocrina (diminuzione della produzione di enzimi digestivi) ed endocrina (diminuzione della secrezione ormonale) del pancreas. Nella pancreatite cronica si verificano due fasi:
- fase precoce: si colloca entro i primi 5 anni dall’esordio clinico ed è caratterizzata da frequenti riacutizzazioni dolorose. Il dolore è di tipo persistente, profondo ed è scatenato dall’ingestione di alcol e pasti ad alto contenuto lipidico. Accanto al dolore possono essere presenti dispepsia, flatulenza e alterazioni dell’alvo;
- fase tardiva: si manifesta in genere dopo circa 10 anni dall’esordio della sintomatologia ed è invece caratterizzata dalla riduzione delle crisi dolorose e dalla comparsa di segni e sintomi clinici dell’insufficienza pancreatica esocrina ed endocrina: maldigestione, diarrea, steatorrea (feci con eccessiva presenza di sostanze grasse) e creatorrea (feci con elevata quantità di azoto). Si verifica anche diabete mellito.
Per approfondire: Pancreatite cronica: sintomi, diagnosi, cura, dieta, mortalità
Diagnosi
In alcuni casi, specie se i calcoli non ostruiscono i dotti pancreatici più grandi, la calcolosi può essere asintomatica, cioè non dare alcun sintomo, anche per anni: ciò significa che in molti casi la diagnosi è tardiva o addirittura non verrà mai fatta. Da studi effettuati su diversi casi, ben il 40% delle calcolosi pancreatiche rimangono non diagnosticate. Quando invece all’anamnesi ed all’esame obiettivo, sintomi e segni siano presenti, il medico sospetterà l’interessamento del pancreas e verranno effettuati vari esami, tra cui:
- esami del sangue (tra cui: transaminasi, della fosfatasi alcalina, VES, PCR, bilirubina totale e frazionata, gamma-GT, amilasi, lipasi, tripsina);
- radiografia, TAC dell’addome;
- ecografia addominale;
- colangio-RMN addominale;
- colangiopancreatografia retrograda (ERCP);
- esofagogastroduodenoscopia;
- biopsia del pancreas.
Non tutti gli esami sono sempre necessari: in molti casi un medico esperto, con anamnesi, esame obiettivo ed una semplice ecografia, riesce a raggiungere la diagnosi.
Terapia
Per il dolore vengono usati farmaci analgesici; se presente, sarà necessario correggere l’eventuale insufficienza esocrina ed endocrina (soprattutto in presenza di diabete). In caso di calcoli di elevate dimensioni, potrebbe essere necessario un intervento chirurgico in laparotomia o laparoscopia. Consigli per il paziente sono seguire una dieta povera di grassi, evitare di fumare ed assumere alcolici, perdere peso se obesi o sovrappeso.
Leggi anche:
- Transaminasi alte, basse, cosa sono, cosa indicano e come si curano
- Insufficienza pancreatica: esami, cause, sintomi, cura, dieta
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Insulina alta: cause, diabete, prediabete, valori normali e cure
- Glicemia alta o bassa: valori normali, che patologie indica e come si controlla nei diabetici
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Calcolosi colecisti: sintomi, dieta e terapie dei calcoli biliari
- Calcoli urinari bloccati in rene, uretere, vescica e uretra: cause e cure
- Emoglobina glicata alta, valori normali, IFCC e diabete
- Polipeptide pancreatico: cos’è, a che serve, perché aumenta o diminuisce?
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- VES alta o bassa: cause, sintomi e valori normali della velocità di eritrosedimentazione
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Glucagone: cos’è, a cosa serve, alto, adrenalina e diabete
- Somatostatina: cos’è ed a cosa serve? Efficacia come farmaco antitumorale
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
- Insufficienza renale acuta: sintomi, terapia, linea guida, morte
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
- Fegato ed epatociti: anatomia, funzioni e patologie in sintesi
- Cirrosi epatica e fegato: sintomi, dieta, diagnosi, terapia e prevenzione
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Esami per valutare funzionalità renale ed insufficienza renale
- Tumore al fegato: sopravvivenza, aspettative di vita, terminale, decorso
- Tumore al pancreas: aspettativa di vita, sopravvivenza, guarigione
- Diabete di tipo 2: cause, fattori di rischio, sintomi e cure
- Diabete di tipo 1: cause, fattori di rischio, sintomi e cure
- I migliori glucometri di ultima generazione per misurare la glicemia
- Dove si trova il pancreas ed a che serve?
- Pancreasectomia distale: indicazioni, sopravvivenza, aspettativa di vita
- Pancreasectomia totale: indicazioni, sopravvivenza, aspettativa di vita
- Duodenocefalopancresectomia: complicanze, dieta, sopravvivenza
- Differenza tra pancreasectomia parziale, distale, totale, duodenocefalopancresectomia
- Apparato digerente: cos’è, com’è fatto, a che serve e come funziona?
- Epatomegalia: sintomi, cura, dieta, alimentazione, steatosica
- Diabete: che mangiare a colazione per controllare la glicemia
- Diabete mellito: conseguenze e complicanze a lungo termine
- Piede diabetico: gradi di rischio, sintomi, diagnosi e terapia
- Tronco celiaco e rami: arterie gastrica, epatica e lienale
- Cosa può e non può mangiare il diabetico: cibi per controllare la glicemia
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Si può vivere senza pancreas? Conseguenze della pancreasectomia
- Pancreas: anatomia e funzioni in sintesi
- Differenza tra insulina e glucagone nella regolazione della glicemia
- Differenze tra il diabete di tipo 1 e 2 (insulino dipendente e resistente)
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- Diabete: quale frutta mangiare e quale evitare? Guida completa
- Alimentazione consigliata a chi soffre di diabete: i cibi che tengono sotto controllo la glicemia
- Differenza tra metaplasia, displasia e neoplasia con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
