 Con “malattia neuromuscolare” o “disordine neuromuscolare” in medicina si intende un gruppo di varie patologie e disturbi dipendenti da diverse cause, accomunati dal fatto di compromettere il funzionamento dei muscoli in modo diretto (essendo patologie del muscolo volontario) e/o indiretto (essendo patologie che danneggiano nervi o giunzioni neuromuscolari). Le malattie “neuromuscolari” devono il loro nome al fatto che colpiscono i muscoli e/o il controllo diretto dei muscoli da parte del sistema nervoso; problemi con il controllo nervoso centrale possono causare spasticità o un certo grado di paralisi, a seconda della posizione e della natura del problema. Esempi di malattie neuromuscolari, sono:
Con “malattia neuromuscolare” o “disordine neuromuscolare” in medicina si intende un gruppo di varie patologie e disturbi dipendenti da diverse cause, accomunati dal fatto di compromettere il funzionamento dei muscoli in modo diretto (essendo patologie del muscolo volontario) e/o indiretto (essendo patologie che danneggiano nervi o giunzioni neuromuscolari). Le malattie “neuromuscolari” devono il loro nome al fatto che colpiscono i muscoli e/o il controllo diretto dei muscoli da parte del sistema nervoso; problemi con il controllo nervoso centrale possono causare spasticità o un certo grado di paralisi, a seconda della posizione e della natura del problema. Esempi di malattie neuromuscolari, sono:
- distrofia muscolare;
- malattia di Parkinson;
- sclerosi multipla;
- sclerosi laterale amiotrofica;
- atrofia muscolare spinale;
- malattia di Huntington;
- sindrome di Guillain-Barré;
- malattia di Creutzfeldt-Jakob.
Specialisti coinvolti
La diagnosi e la cura di una malattia neuromuscolare può richiedere l’intervento di varie figure professionali, tra cui neurologo, neurochirurgo, ortopedico, fisiatra, immunologo, reumatologo, oncologo, otorinolaringoiatra, posturologo, radiologo, ematologo, gnatologo, chirurgo maxillo-facciale, fisioterapista, infermiere, OSS ed altre figure professionali.
Cause di malattia neuromuscolare
Le malattie neuromuscolari sono un ampio gruppo di patologie che hanno cause diverse tra loro. Le malattie neuromuscolari possono essere causate da:
- patologie autoimmunitarie;
- disturbi genetici/ereditari;
- esposizione a sostanze chimiche ambientali e avvelenamento da metalli pesanti
- carenze alimentari o deficit di assorbimento di nutrienti;
- traumi, in particolare quelli diretti alla colonna vertebrale ed al cranio.
Ogni malattia ha un’eziologia specifica.
Sintomi e segni di malattia neuromuscolare
I sintomi e segni di una malattia neuromuscolare sono molto variabili in base al tipo di patologia ed alla sua gravità, tuttavia generalmente comprendono:
- disturbi della sensibilità: parestesie (rilevanti e persistenti formicolii); intorpidimento degli arti; ipoestesia (perdita di sensibilità al tatto o difficoltà a percepire il caldo e il freddo o altre alterazioni della sensibilità);
- disturbi visivi (calo della vista; sdoppiamento della vista; movimenti non controllabili dell’occhio);
- fatica e debolezza: difficoltà a svolgere anche le semplici attività quotidiane, facile affaticabilità, ipostenia (perdita di forza muscolare);
- mialgia: dolore muscolare;
- ipotonia muscolare: riduzione del tono muscolare;
- ipotonia nel lattante (sindrome del bambino floppy): riduzione del tono muscolare nel bambino entro il primo anno di vita;
- atrofia muscolare: nella riduzione del volume dei muscoli striati che determina debolezza o completa perdita della funzione motoria;
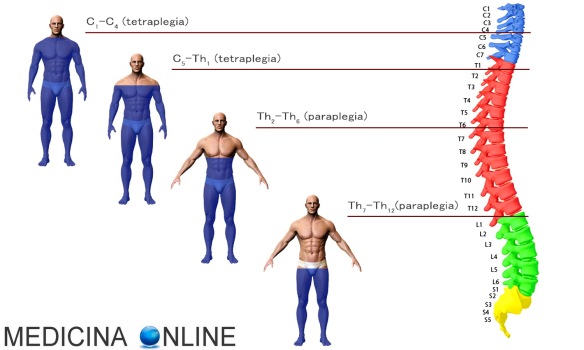
- paralisi di porzioni del corpo: possono essere interessati solo gli arti inferiori o anche quelli superiori, oppure può essere interessato solo una metà del corpo (solo quello destro o solo il sinistro);
- disturbi urinari: ad esempio incontinenza urinaria e difficoltà alla minzione;
- disturbi intestinali: ad esempio incontinenza fecale e stipsi;
- disturbi sessuali: difficoltà a mantenere l’erezione e/o anorgasmia;
- sintomi influenzali: ad esempio febbre, cefalea, nausea, vomito, stanchezza diffusa, perdita di appetito, malessere generale (soprattutto in caso di infiammazione/infezione del midollo spinale);
- fascicolazioni: contrazioni spontanee, rapide ed a intervalli regolari di una o più unità motorie, senza esito motorio;
- spasmi: contrazioni involontarie parossistiche ed reversibili di una struttura muscolare liscia o striata;
- debolezza dei muscoli respiratori: determina dispnea e difficoltà da
parte del paziente di eliminare le secrezioni dalle vie aeree
IMPORTANTE: non tutti i sintomi e segni elencati sono sempre presenti in una malattia neuromuscolare.
Complicanze respiratorie delle malattie neuromuscolari
Una delle complicanze più diffuse e purtroppo spesso letali della maggioranza dei disordini neuromuscolari prima elencati, è la compromissione del meccanismo della respirazione, che può portare all’insufficienza respiratoria e – nei casi più gravi – al decesso del paziente. Ricordiamo al lettore che esistono essenzialmente quattro componenti che permettono il meccanismo della respirazione:
- centri respiratori localizzati nel sistema nervoso centrale (SNC);
- recettori periferici che forniscono informazioni al centro respiratorio, come la concentrazione dell’ossigeno e della CO2;
- rami nervosi che collegano i centri respiratori ai muscoli della respirazione;
- i muscoli della respirazione.
Diverse malattie neuromuscolari possono influenzare una o più componenti e portare all’insufficienza respiratoria ed al decesso: il medico, nell’affrontare la diagnosi e la cura di una malattia neuromuscolare, dovrà tenere a mente l’elevata possibilità di una pericolosa complicanza polmonare.
Per approfondire:
- Muscoli respiratori volontari ed involontari
- Differenza tra inspirazione e espirazione: l’atto respiratorio
- Frequenza respiratoria normale, alta, bassa, a riposo e sotto sforzo
- Respiro patologico: le alterazioni del ritmo respiratorio normale
- Dispnea ansiosa, notturna e cardiaca: sintomi, diagnosi e cura
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Differenza tra insufficienza respiratoria di tipo 1 e 2
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- I migliori saturimetri professionali per uso ospedaliero e casalingo
- Emogasanalisi arterioso: procedura, interpretazione, è dolorosa?
Diagnosi di malattia neuromuscolare
Le indagini utili per diagnosticare una malattia neuromuscolare, variano in base alla patologia che il medico arriva a sospettare tramite l’anamnesi (raccolta di tutti i dati relativi al paziente, alla sua storia, alla comparsa dei sintomi) e l’esame obiettivo (la visita vera e propria, con la raccolta dei segni). In generale esami che potrebbero essere utili a diagnosticare una malattia neuromuscolare, sono:
- analisi del sangue;
- esami di laboratorio atti ad individuare infezioni;
- risonanze magnetiche;
- tomografie computerizzate (TAC);
- radiografie;
- mielografia;
- biopsia di muscoli e/o nervi;
- esame dei potenziali evocati;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- rachicentesi (puntura lombare).
IMPORTANTE: non tutti gli esami elencati sono sempre necessari per raggiungere la diagnosi.
Terapia della malattia neuromuscolare
Non esiste una terapia unica valida per tutti i tipi di patologia neuromuscolare: il trattamento specifico di una malattia neuromuscolare varia in funzione di molti fattori tra cui ovviamente il tipo specifico di patologia, l’età del paziente, le condizioni generali del paziente, la gravità dei sintomi. I trattamenti possono includere:
- un semplice follow-up (non intervenire e seguire nel tempo l’andamento della malattia);
- cure fisioterapiche;
- cure farmacologiche (ad esempio farmaci per controllare il dolore o antibiotici in caso di infezioni);
- cure chirurgiche (ad esempio interventi neurochirurgici od ortopedici).
Riportiamo di seguito brevemente alcuni esempi di terapia di malattie neuromuscolari e di malattie e condizioni che possono determinare e/o favorire malattie neuromuscolari:
- miastenia gravis: il trattamento consiste nella somministrazione di anticolinesterasici o di corticosteroidi; in caso di tumore al timo si effettua una timectomia (rimozione chirurgica del timo, in genere in toracoscopia);
- malattia di Parkinson: il trattamento consiste nella somministrazione di L-DOPA, agonisti della dopamina, inibitori MAO, catecol o-metiltransferasi, anticolinergici e bloccanti del glutammato;
- sclerosi multipla: si somministrano corticosteroidi, immunomodulanti e immunosoppressori, che prevengono le ricadute e ritardano la progressione della malattia. Per massimizzare l’indipendenza del soggetto, ridurre la disabilità e prevenire complicanze secondarie è molto importante anche inserire il paziente all’interno di un percorso riabilitativo (non solo dal punto di vista fisico, ma anche psicologico e sociale);
- alcolismo: terapie farmacologiche e supporto psicoterapeutico;
- atrofia muscolare spinale: il trattamento si basa su un approccio multidisciplinare finalizzato a migliorare la qualità della vita con ad esempio fisioterapia, ventilazione assistita e gastrostomia; talvolta è necessario ricorrere all’intervento chirurgico per eliminare una grave contrattura di uno o più muscoli;
- sclerosi laterale amiotrofica: somministrazione di riluzolo, che agisce sui livelli di glutammato, la cui assunzione può rallentare la progressione della malattia;
- patologie psichiatriche: somministraione di specifici farmaci e supporto psicoterapeutico;
- siringomielia: il trattamento consiste nel follow-up a lungo termine (con visite periodiche di controllo) e nell’intervento chirurgico, eseguito però solo in caso di progressivo deterioramento neurologico, mentre in altri casi si esegue solo una terapia farmacologica sintomatica per contenere il dolore;
- stenosi spinale conseguente a un tumore del colonna vertebrale (tumore spinale): la terapia consiste in un intervento chirurgico mirato alla rimozione della massa tumorale;
- stenosi spinale da spondilosi: la cura consisterà, per i casi meno gravi, in un trattamento conservativo (antinfiammatori, fisioterapia, correzioni di eventuali errori posturali e adozione di uno stile di vita sano) e, per i casi più severi, in un trattamento chirurgico mirato ad alleviare la compressione a carico del midollo spinale (chirurgia decompressiva spinale);
- mielite autoimmune: il trattamento comprende la somministrazione di farmaci corticosteroidi ed immunosoppressori, in modo da alleviare l’infiammazione presente e mitigare la risposta impropria del sistema immunitario (che è il fattore causale della suddetta infiammazione);
- mielite da infezione virale: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) e farmaci antivirali;
- mielite da infezione batterica: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) che farmaci antibiotici;
- mielopatia da lesione spinale a origine traumatica: la terapia prevede l’immobilizzazione, la somministrazione per via endovenosa di un corticosteroide ad elevata azione antinfiammatoria (metilprednisolone) e un’operazione chirurgica alla colonna vertebrale mirata a eliminare eventuali anomalie verificatesi a seguito del trauma.
In molti casi, visto che spesso le malattie neuromuscolari tendono a determinare complicanze respiratorie anche gravi, che possono condurre ad insufficienza respiratoria e decesso, si attua una terapia specifica con intubazione, ossigenoterapia, ventilazione.
Per approfondire:
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Ventilazione meccanica o artificiale: tipi ed indicazioni
- Differenza tra ventilazione meccanica e ossigenoterapia
- Pallone AMBU: a cosa serve, componenti, scadenza, percentuale di ossigeno
- Pallone va e vieni: cos’è, come funziona, a che serve
- Differenza tra pallone AMBU e va e vieni: vantaggi e svantaggi
- Cannula nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
- Sondino nasale per ossigenoterapia: cos’è, come è fatta, quando si usa
Consigli
In alcuni casi ridurre alcuni fattori di rischio può diminuire il rischio di progressione e peggioramento di una malattia neuromuscolare; a tal proposito si consiglia di:
- ridurre lo stress psico-fisico;
- non fumare;
- evitare alcolici;
- perdere peso se obesi o in sovrappeso;
- evitare una vita sedentaria;
- svolgere periodicamente attività sportiva adeguata all’età ed alle condizioni del paziente;
- svolgere periodicamente attività di riabilitazione come prescritto dal medico;
- assumere un integratore multivitaminico multiminerale completo;
- alimentarsi ed idratarsi in modo corretto.
Tali consigli, tuttavia, difficilmente riescono a bloccare del tutto la progressione di una malattia neuromuscolare.
Prognosi
Come abbiamo visto in questo articolo, le malattie neuromuscolari sono un gruppo di patologie molto diverse tra loro, quindi è impossibile esprimere in questa sede una prognosi unica per tutte loro. La prognosi varia enormemente in base a molti fattori, tra cui:
- tipo di patologia;
- gravità della patologia;
- rapidità nel raggiungere la diagnosi ed iniziare la terapia;
- età del paziente;
- presenza di eventuali altre patologie (cardiopatie, diabete, malattie della coagulazione…);
- capacità del paziente di osservare le terapie assegnate dal medico;
- risposta del paziente alla terapia;
- aiuto e supporto da parte di famigliari ed amici del paziente;
- reale volontà del paziente di affrontare la malattia (ad esempio alcuni pazienti anziani tendono a “lasciarsi andare”);
- bravura del medico.
Le possibilità di un recupero della forza normale – se persa a causa della malattia – sono molto soggettive e variano in base ai fattori prima elencati: i soggetti con grave ed avanzata malattia neuromuscolare, specie se già debilitati e/o anziani, necessitano spesso di allettamento e di assistenza 24 ore su 24, inoltre tendono a rispondere poco alle terapie di riabilitazione.
Leggi anche:
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Distrofia muscolare di Duchenne, di Becker e di Emery-Dreifuss
- Distrofia muscolare in adulti e bambini: sintomi, cause, diagnosi e cure
- Distrofia miotonica di tipo 1 e 2: cause, trasmissione, sintomi, diagnosi, cure
- Differenza tra distrofia muscolare e sclerosi multipla
- Differenza tra distrofia muscolare e SLA (sclerosi laterale amiotrofica)
- Ipostenia (miastenia): cause, sintomi, diagnosi, terapie, complicanze, prognosi
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Astenia, quando mancano le forze fisiche o mentali: cause, diagnosi, cure
- Ipotonia e atonia: definizione, etimologia, significato, esempi
- Ipotonia muscolare in neonati, adulti, anziani: cause, sintomi, cure, consigli
- Miotonia: cause, sintomi, diagnosi e terapie
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
