 Con “distrofia miotonica” (in inglese “myotonic dystrophy”) si indica una malattia genetica neuromuscolare degenerativa trasmessa con modalità autosomica dominante, caratterizzata da un quadro clinico ampiamente variabile e da un decorso lentamente progressivo, il cui esordio può avvenire a qualunque età.
Con “distrofia miotonica” (in inglese “myotonic dystrophy”) si indica una malattia genetica neuromuscolare degenerativa trasmessa con modalità autosomica dominante, caratterizzata da un quadro clinico ampiamente variabile e da un decorso lentamente progressivo, il cui esordio può avvenire a qualunque età.
Diffusione
La distrofia miotonica è la seconda forma di distrofia muscolare più diffusa dopo la distrofia muscolare di Duchenne. La prevalenza della distrofia miotonica è circa 1 su 8.000 persone.
Esordio
L’età di esordio è variabile; la malattia può esordire in periodo neonatale o nel lattante (esordio precoce) o durante l’età adulta (esordio tardivo). È presente il “fenomeno di anticipazione“: l’esordio tende a presentarsi nella stessa famiglia ad un’età progressivamente sempre più giovane di generazione in generazione. Anche la gravità tende ad aumentare progressivamente generazione dopo generazione (vedi paragrafo “Gene mutato nella forma 1“).
Classificazione e tipi
Esistono due diversi tipi di distrofia miotonica:
- distrofia miotonica di tipo 1 (o “DM1” o “malattia di Steinert” o “distrofia miotonica di Steinert”): può avere un esordio precoce nei lattanti e bambini. E’ la forma più frequente;
- distrofia miotonica di tipo 2 (o “DM2” o “miopatia miotonica prossimale” o ” malattia di Ricker” o “sindrome di Ricker” o “PROMM” acronimo da “proximal myotonic myopathy”). E’ la forma più rara, anche se è probabilmente sottodiagnosticata.
Circa il 97% circa dei casi totali di distrofia miotonica, sono di tipo 1; c’è da dire che il tipo 2 è caratterizzato da presentazione atipica e fenotipi insoliti, con sintomi diversi dalla forma classica, pertanto molto probabilmente la diagnosi è sottostimata e molti casi di distrofia miotonica di tipo 2 non vengono diagnosticati. Attualmente si ricerca l’esistenza di altri tipi di distrofia miotonica.
Sintomi e segni
Il quadro clinico generale di una distrofia miotonica è caratterizzato da:
- perdita di massa muscolare;
- miotono;
- cataratta;
- difetti nel sistema di conduzione cardiaco;
- alterazioni endocrine;
- deficit cognitivi nei casi congeniti.
Il quadro clinico è variabile anche in base alla forma specifica di distrofia miotonica.
Sintomi e segni della distrofia miotonica di tipo 1
I pazienti con tipo 1 soffrono spesso di:
- miopatia;
- disartria;
- ptosi palpebrale;
- atrofia muscolare;
- cataratta corticale;
- calvizie frontale;
- ipogonadismo (negli uomini);
- ipotiroidismo;
- ritardo mentale;
- disturbi dello spettro autistico;
- sindrome di Tourette;
- coinvolgimento grave del miocardio con forme di cardiomiopatia diffusa.
Il volto assottigliato, l’atrofia dei muscoli temporali, la ptosi palpebrale e l’assottigliamento dei muscoli sternocleidomastoidei rispecchiano l’interessamento dei muscoli cranici e, insieme alla calvizie frontale, conferiscono una fisionomia caratteristica ai pazienti. A causa dell’ipostenia dei muscoli della laringe e della faringe, la voce diventa flebile, monotona e nasale.
Sintomi e segni della distrofia miotonica di tipo 2
I pazienti con tipo 2 soffrono spesso di:
- nistagmo;
- disfagia;
- olore addominale;
- dolori muscolari;
- affaticabilità;
- rigidità;
- debolezza ai muscoli prossimali dell’arto inferiore (coscia).
Debolezza muscolare
La distribuzione della debolezza muscolare è diversa in base alla forma di distrofia miotonica. Nel tipo 1 sono affette le masse muscolari di:
- volto;
- mandibola;
- collo;
- mani;
- parte distale della gamba (piede).
Nel tipo 2 sono affette le masse muscolari dei muscoli prossimali, quindi vicino al tronco:
- nuca;
- spalle;
- flessori dell’anca;
- parte superiore delle gambe.
Cause
La distrofia miotonica è una malattia genetica caratterizzata dalla presenza di triplette nucleotidiche ripetute. Le ripetizioni di coppie o triplette nucleotidiche sono frequenti nel DNA, ma in questa patologia le ripetizioni sono in numero esagerato rispetto alle ripetizioni presenti nel DNA normale; questo fenomeno prende il nome di “amplificazione”.
Gene mutato nella forma 1
La causa di questa patologia è genetica: il gene alterato, trasmesso con modalità autosomica dominante, è il DMPK (myotonic dystrophy protein kinase) che codifica per una miosinchinasi espressa nei muscoli scheletrici; il gene DMPK è localizzato nel braccio lungo del cromosoma 19 (in posizione 19q13.3). Si tratta di un frammento di DNA costituito da una sequenza trinucleotidica instabile (citosina – timina – guanina) nel 3’UTR che viene ripetuta 50-4000 volte quando nella popolazione normale il range varia da 5 a 37 volte. Tale sequenza può espandersi nelle generazioni successive e le sue dimensioni sono correlate alla gravità e alla precocità nell’esordio della malattia, spiegando in tal modo il fenomeno dell’anticipazione prima citato (l’esordio tende a presentarsi nella stessa famiglia ad un’età progressivamente sempre più giovane di generazione in generazione, inoltre la gravità aumenta nelle generazioni successive). Sebbene non esista alcun trattamento specifico per la distrofia miotonica, la consulenza genetica con analisi del DNA consente la diagnosi prenatale.
Gene mutato nella forma 2
Nella DM2 analogamente c’è un difetto nel gene ZNF9 sul cromosoma 3 in posizione 3q21. Il numero di ripetizioni va da 75 ad oltre 11000, ma in questo caso non sembra esserci differenza nella gravità della patologia o nella precocità di esordio. Il fenomeno dell’anticipazione in questa forma sembra essere meno significativo e in letteratura è riferita solo una lieve anticipazione. In questo caso la ripetizione coinvolge quattro nucleotidi.
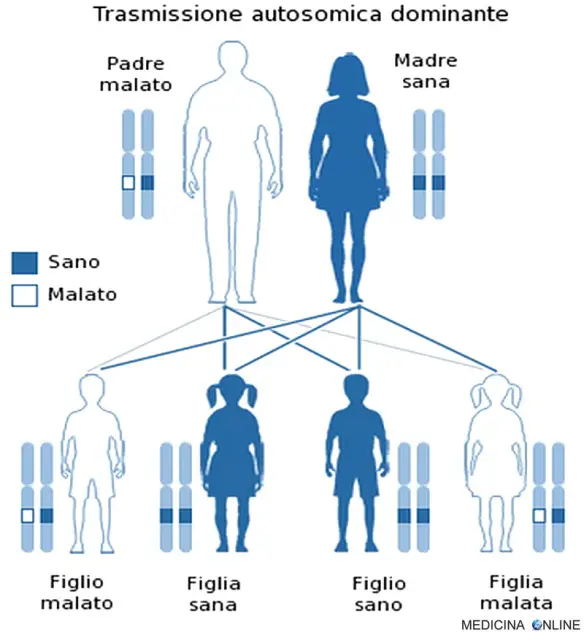
Trasmissione
La distrofia miotonica è una malattia che si trasmette dai genitori ai figli con modalità autosomica dominante. Una malattia è detta a trasmissione autosomica dominante quando basta una singola copia dell’allele difettoso per far sì che la malattia si esprima, a prescindere dal sesso (basta un solo genitore malato, vedi immagine in alto nell’articolo). Il figlio di un individuo affetto ha la probabilità del 50% di essere affetto, cioè 1 figlio su 2 è malato e può trasmettere a sua volta la malattia alla metà dei suoi figli. In questo caso non può esistere un “portatore sano”: chi possiede l’allele alterato, ha la patologia, mentre chi non lo possiede è sano. Da due genitori sani nascono il 100% di figli sani, mentre da due genitori malati nascono il 100% di figli malati. Per approfondire: Differenza tra autosomica dominante e recessiva con esempi
Diagnosi
La diagnosi si sospetta all’anamnesi ed all’esame obiettivo, per poi venire confermata da biopsia muscolare, elettromiografia ed esame del DNA:
- la biopsia muscolare nella distrofia miotonica di Steinert evidenzia lunghe file di nuclei in posizione centrale disposti a catena, masse sarcoplasmatiche e fibre ad anello, oltre alle caratteristiche alterazioni distrofiche. Le concentrazioni sieriche di CK sono lievemente aumentate;
- l’elettromiografia (EMG) è diagnostica, in quanto evidenzia l’associazione di alterazioni miopatiche e miotoniche. Va sempre ricercata l’eventuale presenza di miotonia della madre mediante un accertamento elettromiografico.
- la diagnosi di certezza si ha tramite esame del DNA, che permette anche diagnosi prenatale.
La diagnosi di distrofia miotonica può essere difficile poiché comporta diagnosi differenziale con varie patologie neuromuscolari che condividono sintomi e segni. Poiché la presentazione è frequentemente atipica e la distrofia miotonica è rara è frequente che non venga riconosciuta precocemente e che il paziente “rimbalzi” tra vari specialisti diversi prima che venga correttamente interpellato un esperto di patologie neuromuscolari. E’ importante che la diagnosi venga formulata correttamente, sia per monitorare il paziente e poter riconoscere precocemente le manifestazioni gravi e fatali (come i problemi cardiaci), sia per fornire una consulenza genetica rispetto all’elevato rischio di trasmissione della malattia ai figli del paziente che, essendo la distrofia miotonica una patologia a trasmissione dominante, è del 50%. La presenza di distrofia miotonica deve essere riferita ad ogni visita medica, anche per problemi non correlati alla patologia.
Terapia
Non esistono trattamenti efficaci contro tale forma di distrofia muscolare, per combattere in parte la miotonia si somministra la mexiletina (dosi 75 mg – 150 mg).
Prognosi e
La prognosi è infausta, il rischio di morte è più elevato in particolare nella tipologia 1 dato che è più soggetta ad aritmie fatali che causano morte improvvisa per torsione di punta. L’aspettativa di vita media di un paziente è generalmente più bassa.[12]
Per approfondire:
- Distrofia miotonica di Steinert (tipo 1) e distrofia miotonica congenita
- Miopatia miotonica prossimale (malattia di Ricker): cause, sintomi, diagnosi, cure
- Distrofia muscolare in adulti e bambini: sintomi, cause, diagnosi e cure
- Distrofia muscolare di Duchenne, di Becker e di Emery-Dreifuss
- Distrofia di Landouzy-Dejerine, oftalmoplegia esterna progressiva, sindrome di Kearns-Sayre e distrofia oculofaringea
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Differenza tra distrofia muscolare e sclerosi multipla
- Differenza tra distrofia muscolare e SLA (sclerosi laterale amiotrofica)
- Differenza tra distrofia muscolare ed atrofia muscolare progressiva
Leggi anche:
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Astenia, quando mancano le forze fisiche o mentali: cause, diagnosi, cure
- Ipostenia (miastenia): cause, sintomi, diagnosi, terapie, complicanze, prognosi
- Rabdomiolisi: sintomi, da statine, conseguenze, valori
- Torcicollo spasmodico (distonia cervicale) e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Miotonia: cause, sintomi, diagnosi e terapie
- Malattie dei canali del cloro: miotonia congenita di Thomsen
- Malattie dei canali del cloro: miotonia congenita di Becker
- Malattie dei canali del sodio: paramiotonia congenita di Von Eulenburg, paralisi periodica iperkaliemica e normokaliemica
- Malattie dei canali del calcio: paralisi periodica ipokaliemica (malattia di Westphall)
- Miastenia gravis e malattia del timo: cause, sintomi, diagnosi, terapia
- Sindrome miastenica di Lambert-Eaton e altre sindromi miasteniche
- Crampo dello scrivano: cause, sintomi, diagnosi e trattamento
- Distonia mioclonica: cause, sintomi, diagnosi e terapie
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Ipotonia e atonia: definizione, etimologia, significato, esempi
- Ipotonia muscolare in neonati, adulti, anziani: cause, sintomi, cure, consigli
- Ipotonia nel lattante: cause, sintomi, diagnosi e trattamento
- Iperstenia: definizione, significato, etimologia, fisiologica e patologica
- Ipertonia: definizione, significato, etimologia
- Ipertonia muscolare: cause, tipi, sintomi, diagnosi, terapie
- Cos’è il tono muscolare, a che serve, come mantenerlo?
- Distonia focale e generalizzata: tipi, sintomi, diagnosi e terapie
- Miotonia: cause, sintomi, diagnosi e terapie
- Ipertermia maligna: cause, fattori di rischio, sintomi, rischi, cure, mortalità
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Che significa malattia autoimmune? Spiegazione ed esempi
- Discinesia, ipocinesia, ipercinesia, acinesia: significato, esempi
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Disturbi della stazione eretta e della deambulazione in neurologia
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenza tra discinesia, ipocinesia, ipercinesia, tardiva e primaria
- Sindrome da fatica cronica: cause, sintomi, diagnosi, terapia
- Sindrome dell’uomo rigido: cause, sintomi, diagnosi, terapia
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Stress: non basta dormire nel weekend per recuperare
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Distrofia muscolare in adulti e bambini: sintomi, cause, diagnosi e cure
- Rabdomiolisi: sintomi, da statine, conseguenze, valori
- Miclono: cause, sintomi, caratteristiche, quando preoccuparsi, cure
- Tic in medicina: significato, tipi, cause, diagnosi, terapie
- Claudicatio intermittens neurologica o vascolare: sintomi, cura, guarigione
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
- Meralgia parestesica: cause, sintomi, diagnosi, terapie
- Sindromi da compressione nervosa: cause, sintomi, diagnosi e terapie
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del tunnel radiale e sindrome del nervo interosseo posteriore
- Sindrome del tunnel cubitale: cause, sintomi, diagnosi e cura
- Sindrome delle fascicolazioni benigne e da crampi: cause, sintomi, cure
- Spasmo in medicina: significato, esempi, cause, diagnosi, cure
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Mielopatia: significato, tipi, sintomi, diagnosi, cure, consigli, prognosi
- Mielopatia vascolare: cause, sintomi, diagnosi, cure, rischi
- Mielopatia ischemica e infarto midollare: cause, sintomi, diagnosi, cure
- Tumori vertebro-midollari: tipi, sintomi, diagnosi, terapia, chirurgia, prognosi
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Test di Romberg: cos’è, a che serve, come si esegue
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Segno di Adson: significato, esecuzione, patologie indicate
- Segni meningei e irritazione meningi in bambini ed adulti
- Esame vestibolare positivo o negativo: come si svolge, è fastidioso, a cosa serve?
- Analisi posturale: un esame che individua gli squilibri corporei
- Esame audiometrico: procedura, valori normali e patologici, costo
- Esame impedenzometrico: cos’è, come si svolge, risultati, valori normali
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Visita otorinolaringoiatrica: come si svolge, fa male, costo
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Differenze tra neurologo e psichiatra
- Differente approccio di psicologo, psicoterapeuta e psichiatra
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Psiconeuroendocrinoimmunologia
- Test di Rorschach: immagini, a cosa serve, interpretazione
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Epilessia infantile ed in adulti: cause, sintomi, diagnosi, cosa fare
- Epilessia: come riconoscere un attacco e soccorrere un ammalato
- Differenza tra epilessia e convulsioni
- Differenza tra epilessia e sincope
- Differenza tra epilessia parziale e generalizzata
- Epilessia: riconoscere in tempo l’arrivo di una crisi e come comportarsi
- Epilessia infantile: come comportarsi col proprio figlio?
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Anche gli esseri umani possono avere una coda
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Pressione intracranica e pressione di perfusione cerebrale
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Differenza tra coma e coma farmacologico
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Differenza tra commozione cerebrale, trauma cranico e contusione cerebrale
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Poligono di Willis: anatomia e varianti anatomiche
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Si può morire di epilessia?
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Encefalopatia epatica: terapia, morte, sopravvivenza, dieta, prognosi
- Ammoniemia (ammoniaca nel sangue): valori e dieta per iperammoniemia
- Esami per valutare funzionalità renale ed insufficienza renale
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Encefalopatia uremica nell’uremia: sintomi e alito di urina
- Coma uremico e uremia: sintomi e morte del paziente
- Ipercapnia: valori, terapia, conseguenze e trattamento
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra muscoli adduttori e abduttori
- Differenza tra muscoli agonisti, antagonisti e sinergici
- Muscoli respiratori volontari ed involontari
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
