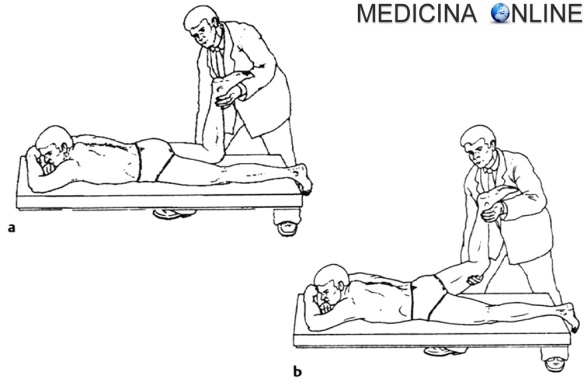
Il paziente con ipertono muscolare oppone involontariamente una resistenza alla mobilizzazione passiva
Con “ipertonia muscolare” (o “ipertono muscolare”, spesso semplicemente “ipertonia” o “ipertonia”) in medicina si indica l’aumento del tono muscolare. L’ipertonia muscolare si riscontra sia durante l’attività fisica del muscolo, ma anche quando il muscolo sia completamente fermo (a riposo). L’ipertonia muscolare può essere localizzata in un determinato muscolo, oppure in un distretto anatomico o essere generalizzata (interessare l’intero organismo). Quando l’ipertono muscolare è molto accentuato, si parla di “spasticità“.
Nonostante il fatto che l’ipertonia muscolare sia solo un tipo specifico di ipertonia, spesso il termine “ipertonia”, adoperato da solo, viene usato come sinonimo di “ipertonia muscolare”.
Ipertonia muscolare ed iperstenia muscolare
Mentre “ipertonia muscolare” indica l’aumento del tono muscolare, “iperstenia muscolare” indica l’aumento della forza muscolare. I due termini non sono sinonimi e non sono necessariamente correlati. L’ipertonia muscolare può in alcuni casi accompagnarsi ad una iperstenia muscolare mentre in altri casi ciò non si verifica, e viceversa. In parole semplici:
- un aumento del tono muscolare non è correlato necessariamente un aumento della forza muscolare;
- un aumento della forza muscolare non è correlato necessariamente ad un aumento del tono muscolare.
Tipi di ipertonia muscolare
L’ipertonia muscolare può essere distinta in due gruppi:
- ipertonia muscolare piramidale: si verifica quando è lesa la via piramidale, cioè quel fascio di fibre nervose correlate ai movimenti volontari; si riscontra in varie patologie che interessano tale via, come SLA (sclerosi laterale amiotrofica), siringomielia e patologie varie del midollo spinale (ad esempio compressione da tumore). L’ipertonia piramidale interessa i muscoli flessori degli arti superiori e gli estensori degli arti inferiori; qualora il medico tenti di muovere l’arto del paziente, il movimento è opposto da una resistenza che aumenta in modo progressivo per poi improvvisamente cessare appena si rilascia la parte con ritorno alla popizione di partenza (rigidità spastica, “coltello a serramanico”);
- ipertonia muscolare extrapiramidale (o “rigidità plastica”): è causata da un danno al sistema extrapiramidale, cioè la via nervosa motoria da cui dipendono il tono muscolare ed il controllo posturale del corpo. L’ipertonia extrapiramidale si verifica tipicamente nella malattia di Parkinson ed interessa sia i muscoli estensori che quelli flessori; la resistenza alla mobilizzazione passiva si esercita con una forza costante (non progressiva come avviene nell’ipertonia piramidale) e non si osserva il ritorno del segmento alla posizione di partenza.
Cause di ipertonia muscolare
L’ipertonia muscolare può essere causata o favorita da varie patologie, tra cui:
- miastenia gravis;
- sclerosi multipla;
- morbo di Parkinson;
- ictus cerebrale;
- tumori del midollo spinale;
- malattia di Chagas;
- paralisi cerebrale infantile;
- pellagra;
- poliomielite;
- sindrome serotoninergica;
- siringomielia
- varie patologie genetiche a carattere ereditario, come la sindrome di Edwards (trisomia 18).
Sintomi e segni di ipertonia muscolare
L’aumento patologico del tono muscolare è facilmente visibile e riconoscibile al tatto ed alla vista: si manifesta come un irrigidimento che rende difficoltoso l’allungamento passivo dei muscoli. Qualora il medico provi ad esempio a ad attuare uno spostamento passivo del distretto corporeo di un paziente (ad esempio un braccio), l’ipertonia muscolare potrebbe arrivare a rendere difficoltoso o addirittura impossibile tale spostamento. L’ipertonia si può tradurre nella inappropriata attività dei muscoli antagonisti e nella incapacità di frazionare l’esecuzione di un dato movimento.
Sintomi e segni associati
In base alla patologia a monte che l’ha determinata, una ipertonia muscolare può essere associata a sintomi e segni anche molto diversi tra loro, tra cui:
- ipostenia o miostenia (diminuzione di forza muscolare);
- facile affaticabilità;
- scarsa resistenza allo sforzo;
- dolore nella sede di insorgenza (ad esempio collo, torace, schiena, zona lombare e/o arti superiori o inferiori, in alcuni casi irradiati fino a piedi o mani);
- difficoltà nel mantenere la testa “dritta”;
- difficoltà nella concentrazione e nella memoria;
- disturbi urinari: ad esempio incontinenza urinaria e difficoltà alla minzione;
- disturbi intestinali: ad esempio incontinenza fecale e stipsi;
- disturbi sessuali: difficoltà a mantenere l’erezione e/o anorgasmia;
- sintomi influenzali come febbre, cefalea, nausea, vomito, stanchezza diffusa, perdita di appetito, malessere generale;
- spasmi muscolari;
- fascicolazioni muscolari;
- perdita dei riflessi;
- difficoltà motorie (ad esempio difficoltà a camminare o ad eseguire movimenti);
- paralisi parziale o totale, temporanea o permanente;
- perdita della sensibilità cutanea;
- indolenzimento;
- formicoli;
- bruciore a mani e/o piedi (parestesia);
- intorpidimento al volto;
- instabilità della postura a volte con perdita di equilibrio;
- atrofia muscolare.
Diagnosi
Le indagini utili per diagnosticare le cause a monte che hanno determinato una ipertonia muscolare, variano in base alla patologia che il medico arriva a sospettare tramite l’anamnesi (raccolta di tutti i dati relativi al paziente, alla sua storia alla modalità di comparsa dei sintomi, molto importante per la diagnosi differenziale di una ipertonia muscolare) e l’esame obiettivo (la visita vera e propria, quella ad esempio in cui il medico esegue la mobilizzazione passiva). In generale esami che potrebbero essere utili a diagnosticare la causa di una ipertonia muscolare, sono:
- analisi del sangue;
- esami di laboratorio atti ad individuare infezioni;
- risonanze magnetiche;
- tomografie computerizzate (TAC);
- radiografie;
- mielografia;
- analisi posturale;
- esame vestibolare;
- elettromiografia;
- elettroencefalogramma;
- rachicentesi (puntura lombare).
IMPORTANTE: non tutti gli esami elencati sono sempre necessari per raggiungere la diagnosi.
Specialisti coinvolti
La diagnosi e la cura di una ipertonia muscolare può richiedere l’intervento di varie figure professionali, tra cui neurologo, neurochirurgo, ortopedico, fisiatra, immunologo, reumatologo, oncologo, otorinolaringoiatra, posturologo, radiologo, ematologo, gnatologo, chirurgo maxillo-facciale, fisioterapista, infermiere, OSS ed altre figure professionali.
Terapia
Il trattamento di una ipertonia muscolare varia in funzione di molti fattori tra cui ovviamente il tipo specifico di patologia che l’ha determinata, l’età del paziente, le condizioni generali del paziente, la gravità dei sintomi. I trattamenti possono includere:
- un semplice follow-up (non intervenire e seguire nel tempo l’andamento della malattia);
- cure fisioterapiche;
- cure farmacologiche (ad esempio farmaci per controllare il dolore o antibiotici in caso di infezioni);
- cure chirurgiche (ad esempio interventi neurochirurgici od ortopedici).
Riportiamo di seguito brevemente alcuni esempi di terapia di una ipertonia in base alla patologia specifica che l’ha determinata (trattando la patologia a monte, l’ipotonia dovrebbe almeno diminuire):
- miastenia gravis: il trattamento consiste nella somministrazione di anticolinesterasici o di corticosteroidi; in caso di tumore al timo si effettua una timectomia (rimozione chirurgica del timo, in genere in toracoscopia);
- malattia di Parkinson: il trattamento consiste nella somministrazione di L-DOPA, agonisti della dopamina, inibitori MAO, catecol o-metiltransferasi, anticolinergici e bloccanti del glutammato;
- sclerosi multipla: si somministrano corticosteroidi, immunomodulanti e immunosoppressori, che prevengono le ricadute e ritardano la progressione della malattia. Per massimizzare l’indipendenza del soggetto, ridurre la disabilità e prevenire complicanze secondarie è molto importante anche inserire il paziente all’interno di un percorso riabilitativo (non solo dal punto di vista fisico, ma anche psicologico e sociale);
- atrofia muscolare spinale: il trattamento si basa su un approccio multidisciplinare finalizzato a migliorare la qualità della vita con ad esempio fisioterapia, ventilazione assistita e gastrostomia; talvolta è necessario ricorrere all’intervento chirurgico per eliminare una grave contrattura di uno o più muscoli;
- sclerosi laterale amiotrofica: somministrazione di riluzolo, che agisce sui livelli di glutammato, la cui assunzione può rallentare la progressione della malattia;
- siringomielia: il trattamento consiste nel follow-up a lungo termine (con visite periodiche di controllo) e nell’intervento chirurgico, eseguito però solo in caso di progressivo deterioramento neurologico, mentre in altri casi si esegue solo una terapia farmacologica sintomatica per contenere il dolore;
- stenosi spinale conseguente a un tumore del colonna vertebrale (tumore spinale): la terapia consiste in un intervento chirurgico mirato alla rimozione della massa tumorale;
- stenosi spinale da spondilosi: la cura consisterà, per i casi meno gravi, in un trattamento conservativo (antinfiammatori, fisioterapia, correzioni di eventuali errori posturali e adozione di uno stile di vita sano) e, per i casi più severi, in un trattamento chirurgico mirato ad alleviare la compressione a carico del midollo spinale (chirurgia decompressiva spinale).
- mielite autoimmune: il trattamento comprende la somministrazione di farmaci corticosteroidi ed immunosoppressori, in modo da alleviare l’infiammazione presente e mitigare la risposta impropria del sistema immunitario (che è il fattore causale della suddetta infiammazione);
- mielite da infezione virale: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) e farmaci antivirali;
- mielite da infezione batterica: il trattamento prevede la somministrazione di antinfiammatori (sia FANS che cortisonici) che farmaci antibiotici;
- mielopatia da lesione spinale a origine traumatica: la terapia prevede l’immobilizzazione, la somministrazione per via endovenosa di un corticosteroide ad elevata azione antinfiammatoria (metilprednisolone) e un’operazione chirurgica alla colonna vertebrale mirata a eliminare eventuali anomalie verificatesi a seguito del trauma.
Distonia e miotonia
I termini fin qui citati non devono essere confusi con altri due termini simili: distonia e miotonia. Con “distonia” in medicina si indica una difficoltà motoria caratterizzata dall’assunzione di atteggiamenti posturali del tutto involontari dell’individuo: il paziente assume senza volerlo posizioni innaturali e le mantiene per tempi prolungati senza poterle modificare volontariamente oppure riuscendo a modificarle ma sono molto lentamente. La distonia rientra nel grande gruppo delle “discinesie” (disordini del movimento). Con “miotonia” si intende un segno localizzato o sistemico, che riguarda la muscolatura volontaria striata, in cui persiste una contrazione muscolare prolungata anche dopo la fine dello stimolo eccitatorio.
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Astenia, quando mancano le forze fisiche o mentali: cause, diagnosi, cure
- Ipostenia (miastenia): cause, sintomi, diagnosi, terapie, complicanze, prognosi
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Ipotonia e atonia: definizione, etimologia, significato, esempi
- Ipotonia muscolare in neonati, adulti, anziani: cause, sintomi, cure, consigli
- Ipotonia nel lattante: cause, sintomi, diagnosi e trattamento
- Iperstenia: definizione, significato, etimologia, fisiologica e patologica
- Ipertonia: definizione, significato, etimologia
- Cos’è il tono muscolare, a che serve, come mantenerlo?
- Distonia focale e generalizzata: tipi, sintomi, diagnosi e terapie
- Miotonia: cause, sintomi, diagnosi e terapie
Leggi anche:
- Sindrome da fatica cronica: cause, sintomi, diagnosi, terapia
- Sindrome dell’uomo rigido: cause, sintomi, diagnosi, terapia
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Paraplegia: etimologia, significato, sintomi, cura e riabilitazione
- Tetraplegia: significato, cause, cure e riabilitazione
- Diplegia: definizione, cause e sintomi
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Differenza tra paraplegia e diplegia
- Classificazione generale delle paresi e delle plegie
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Stress: non basta dormire nel weekend per recuperare
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Miastenia gravis e malattia del timo: cause, sintomi, diagnosi, terapia
- Sindrome miastenica di Lambert-Eaton e altre sindromi miasteniche
- Visita neurologica: svolgimento, esami, patologie, quando è necessaria?
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Che significa malattia autoimmune? Spiegazione ed esempi
- Discinesia, ipocinesia, ipercinesia, acinesia: significato, esempi
- Esame della sensibilità tattile, dolorifica, termica, vibratoria in neurologia
- Esame delle funzioni motorie e dei riflessi in neurologia
- Esame delle funzioni cerebrali superiori (corticali) in neurologia
- Disturbi della stazione eretta e della deambulazione in neurologia
- Distrofia muscolare in adulti e bambini: sintomi, cause, diagnosi e cure
- Rabdomiolisi: sintomi, da statine, conseguenze, valori
- Miclono: cause, sintomi, caratteristiche, quando preoccuparsi, cure
- Tic in medicina: significato, tipi, cause, diagnosi, terapie
- Claudicatio intermittens neurologica o vascolare: sintomi, cura, guarigione
- Spasmi muscolari e mioclonie: da cosa sono causati?
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Spasmi muscolari e mioclonie: cura, trattamento e rimedi
- Spasmi muscolari e mioclonie: come si fa la diagnosi?
- Differenza tra tremori, spasmi, miotonia, crampi, fascicolazioni, tic
- Differenza tra discinesia, ipocinesia, ipercinesia, tardiva e primaria
- Astenia, sonnolenza, stanchezza: cosa li causa e come curarle
- Asterissi (asterixis) in neurologia: caratteristiche, significato, esecuzione
- Torcicollo spasmodico e spasmi linguali, facciali, oromandibolari, della mano (distonie focali)
- Fascicolazioni muscolari, il tremolio spontaneo di un muscolo: cause e cure
- Meralgia parestesica: cause, sintomi, diagnosi, terapie
- Sindromi da compressione nervosa: cause, sintomi, diagnosi e terapie
- Radicolopatia: significato, rimedi casalinghi, attività fisica, integratori, cure
- Sindrome del tunnel carpale: prevenzione, diagnosi e cura di una dolorosa patologia
- Sindrome del tunnel radiale e sindrome del nervo interosseo posteriore
- Sindrome del tunnel cubitale: cause, sintomi, diagnosi e cura
- Sindrome delle fascicolazioni benigne e da crampi: cause, sintomi, cure
- Spasmo in medicina: significato, esempi, cause, diagnosi, cure
- Ernia del disco L5 S1: espulsa, cure naturali, quando operare, guarigione
- Sciatica: quanto dura, come dormire, come farla passare
- Mielopatia: significato, tipi, sintomi, diagnosi, cure, consigli, prognosi
- Mielopatia vascolare: cause, sintomi, diagnosi, cure, rischi
- Mielopatia ischemica e infarto midollare: cause, sintomi, diagnosi, cure
- Tumori vertebro-midollari: tipi, sintomi, diagnosi, terapia, chirurgia, prognosi
- Riflesso di Babinski positivo: sintomi, diagnosi, come evocarlo
- Test di Romberg: cos’è, a che serve, come si esegue
- Segno di Babinski positivo nel neonato e nel bambino: che significa?
- Segno di Babinski nella sclerosi multipla e nella SLA
- Segno di Brudzinski positivo e negativo: semeiotica nella meningite
- Segno di Hoffman positivo in SLA e sclerosi multipla
- Segno di Kernig positivo e negativo: semeiotica nella meningite
- Segno di Lasègue positivo e negativo in semeiotica
- Segno di Wasserman (Lasègue inverso) positivo in semeiotica
- Segno di Binda: cos’è e come si esegue
- Segno di Amoss (o del tripode): cos’è e come si esegue
- Segno di Magnus-De Klein: cos’è e come si esegue
- Segno di Adson: significato, esecuzione, patologie indicate
- Segni meningei e irritazione meningi in bambini ed adulti
- Esame vestibolare positivo o negativo: come si svolge, è fastidioso, a cosa serve?
- Analisi posturale: un esame che individua gli squilibri corporei
- Esame audiometrico: procedura, valori normali e patologici, costo
- Esame impedenzometrico: cos’è, come si svolge, risultati, valori normali
- Tic, ritmie, movimenti stereotipati, acatisia e trasalimento nel paziente neurologico
- Esame della motilità oculare e disturbi dei movimenti coniugati in neurologia
- Sordità, esame dell’udito e tecniche audiologiche speciali in neurologia
- Visita otorinolaringoiatrica: come si svolge, fa male, costo
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Differenze tra neurologo e psichiatra
- Differente approccio di psicologo, psicoterapeuta e psichiatra
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Psiconeuroendocrinoimmunologia
- Test di Rorschach: immagini, a cosa serve, interpretazione
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
- Differenze tra sclerosi laterale amiotrofica e sclerosi multipla
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Atrofia muscolare progressiva: cause, sintomi, cura, aspettativa di vita
- Atrofia muscolare spinale: sintomi, trasmissione, tipi e cure
- Differenze tra atrofia muscolare progressiva e sclerosi laterale amiotrofica
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
- Epilessia infantile ed in adulti: cause, sintomi, diagnosi, cosa fare
- Epilessia: come riconoscere un attacco e soccorrere un ammalato
- Differenza tra epilessia e convulsioni
- Differenza tra epilessia e sincope
- Differenza tra epilessia parziale e generalizzata
- Epilessia: riconoscere in tempo l’arrivo di una crisi e come comportarsi
- Epilessia infantile: come comportarsi col proprio figlio?
- Non riconoscere i volti dei propri cari: la prosopagnosia, cause, test e cure
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielopatia: significato, tipi, sintomi, diagnosi,cure, consigli, prognosi
- Anche gli esseri umani possono avere una coda
- Transilluminazione della testa di un neonato per la diagnosi di idrocefalo
- Idrocefalo: cause, terapia, conseguenze, aspettativa di vita
- Idrocefalo nel feto e neonatale: conseguenze e cura
- Pressione intracranica e pressione di perfusione cerebrale
- Meningismo: triade, segni, cause, diagnosi, definizione e cura
- Sindrome di Arnold-Chiari: linguaggio, aspettative di vita, invalidità, mortalità
- Siringomielia (malattia di Morvan): cause, sintomi, diagnosi, cure
- Siringobulbia: cause, sintomi, diagnosi e trattamento
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Shunt cerebrale e intervento per il drenaggio permanente
- Macrocefalo in neonato e bambino: sintomi, cure e ritardo psicomotorio
- Pressione intracranica e pressione di perfusione cerebrale
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Segni meningei e irritazione meningi in bambini ed adulti
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Emorragia subaracnoidea: cause, conseguenze, linee guida
- Ematoma subdurale: cos’è, da quale malattia è provocata, recidivo, decorso
- Glasgow Coma Scale per la classificazione del coma
- Pediatric Glasgow Coma Scale in italiano: scala pediatrica del coma
- Differenza tra meningite e meningismo: qual è più grave?
- Differenza tra meningite, encefalite, meningoencefalite, encefalomielite
- Differenza tra meningite virale e batterica
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Meningi: anatomia, funzioni e patologia in sintesi
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
- Differenza idrocefalo iperteso, normoteso, comunicante, ostruttivo
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra toracentesi, paracentesi e rachicentesi
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Catatonia: significato, definizione, cause, sinonimi e cure
- Cataplessia: causa, significato, nel sonno, cura ed etimologia
- Catalessia in medicina: cause, sintomi, nel sonno e cure
- Differenza tra catatonia, catalessia e cataplessia
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma: cause, risveglio, tipi, quanto dura, fasi, segni, irreversibile
- Differenza tra coma e coma farmacologico
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Sindrome locked-in: cause, riabilitazione, respirazione, cure
- Stato di minima coscienza: evoluzione, risveglio, riabilitazione
- Stato vegetativo: risveglio, riabilitazione, durata e caratteristiche
- Commozione cerebrale: cos’è, cosa fare, conseguenze, tempi di recupero
- Differenza tra commozione cerebrale, trauma cranico e contusione cerebrale
- Trauma cranico: ematoma, commotivo, sintomi tardivi, cosa fare
- Differenza tra sindrome locked-in e stato vegetativo
- Differenza tra stato vegetativo persistente e permanente
- Differenza tra stato vegetativo e stato di minima coscienza
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Differenza tra morte clinica, biologica, legale, apparente, improvvisa ed istantanea
- Poligono di Willis: anatomia e varianti anatomiche
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso simpatico: funzioni
- Sistema nervoso parasimpatico: funzioni
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Cervello maschile e femminile: quali sono le differenze?
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Differenza tra midollo osseo e spinale
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- A cosa serve il midollo osseo?
- Differenza tra midollo osseo e cellule staminali
- Differenza tra midollo spinale e allungato
- Differenza tra epifisi, diafisi, metafisi ed ipofisi
- Patologie di ipotalamo e ipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Si può morire di epilessia?
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Encefalopatia epatica: terapia, morte, sopravvivenza, dieta, prognosi
- Ammoniemia (ammoniaca nel sangue): valori e dieta per iperammoniemia
- Esami per valutare funzionalità renale ed insufficienza renale
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Encefalopatia uremica nell’uremia: sintomi e alito di urina
- Coma uremico e uremia: sintomi e morte del paziente
- Ipercapnia: valori, terapia, conseguenze e trattamento
- I muscoli: come sono fatti, come funzionano e cosa rischiano quando ti alleni
- Differenza tra muscoli adduttori e abduttori
- Differenza tra muscoli agonisti, antagonisti e sinergici
- Muscoli respiratori volontari ed involontari
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
