 Con “diagnosi differenziale” in medicina si intende per definizione il procedimento decisionale che tende ad escludere tra varie patologie o condizioni simili in un dato soggetto, quelle che non comprendono l’insieme di sintomi e segni che si sono riscontrati durante gli esami, fino a comprendere quale sia la patologia o condizione che realmente appartiene al paziente. Per effettuarla il medico confronta segni, sintomi ed esami del soggetto malato, usando buon senso, statistica e soprattutto esperienza. Il fine ultimo della diagnosi differenziale è una corretta diagnosi della patologia in esame, escludendo patologie simili o che possono dare sintomi/segni simili ed evitando tutti i possibili errori di valutazione.
Con “diagnosi differenziale” in medicina si intende per definizione il procedimento decisionale che tende ad escludere tra varie patologie o condizioni simili in un dato soggetto, quelle che non comprendono l’insieme di sintomi e segni che si sono riscontrati durante gli esami, fino a comprendere quale sia la patologia o condizione che realmente appartiene al paziente. Per effettuarla il medico confronta segni, sintomi ed esami del soggetto malato, usando buon senso, statistica e soprattutto esperienza. Il fine ultimo della diagnosi differenziale è una corretta diagnosi della patologia in esame, escludendo patologie simili o che possono dare sintomi/segni simili ed evitando tutti i possibili errori di valutazione.
Esempio
Dal medico si reca un uomo di 50 anni in sovrappeso, poiché presenta alcuni sintomi che nell’ultimo periodo sono peggiorati: si sente stanco, ha facile affaticabilità, riferisce di avere spesso “fame d’aria” (dispnea). Stanchezza ed affaticabilità sono sintomi aspecifici (poco specifici), mentre già la dispnea – pur essendo presente in moltissime patologie – ci dice qualcosa di più sulla patologia dell’uomo. Se al posto della dispnea, il paziente avesse riferito “mal di testa” con una progressiva difficoltà a camminare bene (ad esempio “ultimamente inciampo spesso”), il medico si sarebbe diretto verso una indagine mirata a scoprire una patologia neurologica e/o muscolare. Grazie al riferimento alla dispnea, il medico si indirizza verso una probabile patologia cardiaca e/o polmonare. I sintomi riferiti dal paziente sono tuttavia provocati da moltissime patologie diverse quindi la diagnosi differenziale è necessaria perché deve discriminare tra tutte le patologie caratterizzate da stanchezza-affaticabilità-dispnea.
A questo punto diventa importantissima l’anamnesi: il paziente ha una storia di allergie? Oppure di ipertensione? Ha dei genitori che soffrono di patologie cardiache o respiratorie? Fuma? Ha mai avuto un infarto? La dispnea viene a riposo o sotto sforzo, di giorno o di notte? Compare insieme a palpitazioni o a dolori al petto? Sono solo alcuni esempi di domande che permettono al medico di scartare alcune patologie, focalizzarsi su alcuni aspetti e formulare una serie di ipotesi diagnostiche.
Alla anamnesi segue l’esame obiettivo che è già in parte “condizionato” dall’anamnesi: se il paziente è un forte fumatore, il medico si focalizzerà su patologie polmonari e ad esempio ausculterà con più attenzione i polmoni; se il paziente è iperteso si focalizzerà su patologie cardiache ed ausculterà con più attenzione il cuore, facendo attenzione alla presenza di eventuali fattori di rischio cardiovascolare (ad esempio, ricordate che il paziente è in sovrappeso? Potrebbe essere utile sapere i valori del suo colesterolo totale ed LDL, la sua glicemia e l’emoglobina glicosilata). Il medico non dovrà tuttavia tralasciare ogni possibile ipotesi, fatto che potrebbe portarlo su una strada totalmente sbagliata.
Raggiungere la diagnosi è seguire un vero e proprio diagramma di flusso, tanto più pieno di ramificazioni quanto più la diagnosi differenziale è complessa. Il medico cercherà ovviamente di “battere” il sentiero del diagramma che è più probabile (ad esempio perché la malattia sospettata è più frequente) e solo successivamente, una volta escluse le ipotesi statisticamente più probabili, si dirigerà verso sentieri meno probabili (che corrispondono a malattie rare), seguendo il “Rasoio di Occam“. L’uso del rasoio rende il processo diagnostico più rapido ed efficace: ciò si rivela letteralmente vitale specie nei casi di urgenza, nella famosa ora d’oro (golden hour) in cui i pazienti urgenti possono sopravvivere solo se diagnosi e terapie sono tempestive.
Per approfondire:
- Cos’è l’anamnesi? Significato medico e come si fa con esempi
- Differenza tra anamnesi patologica prossima e remota
- Esame obiettivo generale: come farlo, importanza ed esempi
- Rasoio di Occam: se senti gli zoccoli, pensa al cavallo, non alla zebra
Dopo l’esame obiettivo, specie se sintomi e segni sono abbastanza specifici, il medico tende ad aver già ristretto di molto il gruppo di possibili patologie. Per avere una diagnosi di certezza, ha però quasi sempre bisogno di ulteriori esami che confermino una delle ipotesi diagnostiche, come esami di laboratorio e/o di diagnostica per immagini. Tali indagini sono ovviamente condizionate dalle ipotesi di diagnosi: se si sospetta una patologia polmonare il medico prescriverà ad esempio una spirometria e/o una rx torace; se si sospetta una patologia immunologica, prescriverà una prova allergica; se si sospetta una patologia cardiaca prescriverà un elettrocardiogramma ed una ecografia cardiaca con colordoppler. Auspicabilmente, grazie a tutti i dati raccolti dal medico e da tutti gli specialisti coinvolti (radiologi, medici di laboratorio, internisti e tanti altri che variano in base alla patologia sospettata…) , si potrà finalmente raggiungere una diagnosi di certezza. In base alla diagnosi di certezza, il medico potrà infine impostare una terapia adeguata.
Quella che ho appena fatto è ovviamente una semplificazione (schematizzata in parte nell’immagine che segue), ma è grossomodo il processo decisionale che il medico affronta partendo dal sintomo “dispnea” per arrivare alla patologia che l’ha determinato e quindi alla giusta cura.
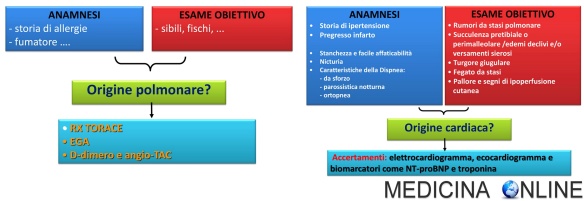
Cosa facilita o rende più complessa una diagnosi differenziale?
La diagnosi differenziale è facilitata quando:
- il paziente riferisce correttamente i propri sintomi, descrivendoli attentamente (e non inventandoli come talora accade!);
- il medico raccoglie con attenzione ogni dato possibile relativo alla diagnosi, tramite anamnesi completa ed esame obiettivo;
- i sintomi e/o i segni sono molto caratteristici e specifici di un gruppo molto ristretto di patologie;
- il medico ha esperienza ed usa alberi decisionali in modo efficace, talvolta affidandosi anche a software appositi che lo aiutano nelle diagnosi differenziali più complesse.
Perché una diagnosi differenziale efficace è importante?
Per vari motivi. Il primo, quello più ovvio, è quello di fare la diagnosi in modo più preciso possibile. Ma ve ne sono altri, ad esempio:
- una diagnosi differenziale efficace consente una diagnosi rapida la quale a sua volta permette di impostare la terapia in tempi brevi, ciò può significare intervenire quando ad esempio un tumore è nelle fasi precoci (quindi più facilmente curabile o quando ancora è curabile) o quando la vita del paziente è ancora “salvabile”: in alcuni casi una diagnosi differenziale lenta può determinare la morte del paziente;
- una diagnosi differenziale efficace permette al paziente di evitare esami inutili, magari anche invasivi e rischiosi. Prendendo l’esempio del paragrafo precedente, è inutile far fare al paziente una fastidiosa colonscopia se tutti i sintomi indicano una malattia allergica;
- una diagnosi differenziale efficace permette al Sistema Sanitario Nazionale di risparmiare su esami inutili: prendendo l’esempio del paragrafo precedente, è inutile far fare al paziente costose risonanze magnetiche, PET e TAC se tutti i sintomi indicano una patologia cardiaca facilmente diagnosticabile con una più economica ecocardiografia.
Malattia rara o frequente?
Una malattia rara da una parte potrebbe avere dei sintomi talmente caratteristici da essere facilmente diagnosticabile e NON confusa con altre malattie; d’altra parte però, essendo rara, è più probabile che il medico conosca meno quella determinata patologia e la riconosca con meno difficoltà oppure che la scarti dalle ipotesi diagnostiche. Al contrario una malattia frequente potrebbe essere inclusa immediatamente tra le ipotesi diagnostiche ed essere ben conosciuta dal medico, ma al contempo avere dei sintomi piuttosto vaghi che rendono difficile la diagnosi differenziale. Ovviamente sono due casi limite: esistono malattie frequenti con sintomi caratteristici e patologie rare con sintomi aspecifici (queste ultime senza dubbio le più difficili da diagnosticare).
Diagnosi differenziale in psicologia e psichiatria
Esiste una vera e propria diatriba di lunga data che coinvolge i medici, in particolare gli psichiatri, gli psicologi e gli psicoterapeuti, ma anche i dietisti ed i biologi nutrizionisti, sul diritto di fare una diagnosi differenziale sul paziente. Tale discussione esula dagli argomenti di questo articolo e la rimandiamo a sedi più appropriate.
Per approfondire:
- Fare diagnosi in medicina: significato ed esempi
- Diagnosi precoce: definizione, significato, tumori, esempi, perché è importante
- Differenza tra diagnosi e diagnosi differenziale
Leggi anche:
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Idiopatico: significato in medicina, etimologia, contrario
- Eziologia in medicina: significato, etimologia ed esempi
- Eziologia, patogenesi ed eziopatogenesi: definizione e significato
- Patogenesi ed eziopatogenesi: significato, sinonimi ed etimologia
- Anatomia, fisiologia e fisiopatologia: definizione e significato
- Anatomia umana macroscopica, microscopica e patologica: cos’è ed a che serve
- Differenza tra anatomia macroscopica e microscopica
- Differenza tra anatomia ed anatomia patologica
- Epidemiologia: definizione, significato, sinonimo, etimologia
- Quando si parla di epidemia: definizione, significato, etimologia
- Pandemia: definizione, significato e progressione da epidemia
- Endemia: definizione, significato, esempi
- Differenza tra epidemia, endemia, pandemia, sindemia
- Sindemia: quando più epidemie si aggregano peggiorando la prognosi
- Comorbilità e comorbidità: significato e sinonimi in medicina e psicologia
- Prognosi: significato, tipi, etimologia, giorni, sinonimi
- Differenza tra prognosi positiva, negativa, riservata, infausta
- Differenza tra prognosi e diagnosi
- Differenza tra prognosi e convalescenza
- Differenza tra prevenzione primaria, secondaria e terziaria con esempi
- Dolore nel lato sinistro e destro del corpo: a cosa corrisponde?
- Quadranti addominali: semeiotica, anatomia ed organi contenuti
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Quali sono i dolori più diffusi?
- Differenza tra dolore somatico, viscerale, superficiale e profondo
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Perché sentiamo dolore? Il meccanismo di trasmissione del dolore
- Differenza tra sintomo e segno con esempi
- Differenza tra apparato e sistema con esempi
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Regioni addominali: semeiotica, anatomia ed organi contenuti
- La zona del dolore addominale indica la patologia corrispondente
- Differenza tra ghiandola esocrina ed endocrina con esempi
- Differenza tra intestino tenue e crasso
- Differenza tra omotrapianto, allotrapianto, xenotrapianto e isotrapianto
- Differenza tra malattia, sindrome e disturbo con esempi
- Differenza tra malattia acuta e cronica con esempi
- Che significa malattia cronica? Esempi di malattia cronica
- Differenza tra laringe, faringe e trachea
- Che significa malattia terminale?
- Differenza tra febbre ed influenza
- Quanto tempo mi rimane da vivere?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Cosa si prova a morire annegati, dissanguati, decapitati… Morti diverse, sensazioni diverse
- Cosa sente chi è in coma?
- Stadiazione e classificazione TNM: cancro curabile o terminale?
- Differenza tra fonendo, fonendoscopio, stetoscopio e stetofonendoscopio
- Esame obiettivo: come si fa l’ispezione ed a cosa serve?
- Palpazione nell’esame obiettivo: cos’è ed a che serve?
- Esame obiettivo: cos’è la percussione e perché si fa?
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- Differenza tra adenocarcinoma e carcinoma con esempi
- Differenza tra cancro e carcinoma con esempi
- Stomie: cosa sono, a che servono, quanti tipi esistono?
- Differenza tra ipertrofia muscolare sarcolplasmatica e miofibrillare
- Ipertrofia muscolare: cosa significa e come si raggiunge
- Cosa sono le metastasi? Tutti i tumori danno metastasi?
- Come nasce un cancro? Cosa sono i cancerogeni e come avviene la cancerogenesi?
- Come prevenire i tumori ed il cancro? I 10 cambiamenti consigliati
- Differenza tra ipertrofia ed iperplasia con esempi
- Differenza tra iperplasia e neoplasia
- Differenze tra ileostomia, colostomia e urostomia
- Differenza tra atrofia, distrofia ed aplasia con esempi
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!

Pingback: Come capisco che mi serve un endocrinologo? Risponde Tiziana Giannone