Con “colite ischemica” (in inglese “ischemic colitis” o “ischaemic colitis“) in medicina si fa riferimento ad un gruppo di patologie infiammatorie intestinali aventi come causa comune la mancanza totale o parziale del flusso di sangue ad uno o più segmenti del colon o all’intero colon. Tale insufficiente apporto ematico può essere dovuto ad alterazioni occlusive o non occlusive dell’arteria mesenterica inferiore. Le cause del ridotto apporto di sangue all’intestino possono includere un deficit di circolazione sistemica (ad esempio per il verificarsi di una bassa pressione arteriosa) o problemi più localizzati, come ad esempio la costrizione di vasi sanguigni o la presenza di un trombo. In molti casi non è possibile identificare alcuna ragione specifica.
La colite ischemica viene solitamente sospettata sulla base del quadro clinico, dell’esame obiettivo e dei risultati dei test di laboratorio; la diagnosi può essere confermata mediante endoscopia o utilizzando il posizionamento sigmoideo o endoscopico di un catetere spettroscopico a luce visibile. La colite ischemica può abbracciare un ampio spettro di gravità; la maggior parte dei pazienti riceve un trattamento di supporto e guarisce completamente, mentre una minoranza con ischemia molto grave può sviluppare sepsi e ammalarsi in modo critico, a volte fatale.
I pazienti con colite ischemica da lieve a moderata sono generalmente trattati con fluidi per via endovenosa, analgesia e riposo intestinale (cioè senza cibo o acqua per via orale) fino alla risoluzione dei sintomi. Quelli con ischemia grave che sviluppano complicanze come sepsi, cancrena intestinale o perforazione intestinale possono richiedere interventi più aggressivi come la chirurgia e la terapia intensiva. La maggior parte dei pazienti guarisce completamente; occasionalmente, dopo una grave ischemia, i pazienti possono sviluppare complicanze a lungo termine come stenosi o colite cronica.
Cenni storici
La denominazione “colite ischemica” apparve per la prima volta in letteratura medica nel 1966 dopo che, solo pochi anni prima, era stato descritta un’occlusione vascolare reversibile del colon.
Epidemiologia
L’esatta incidenza della colite ischemica è difficile da stimare, poiché molti pazienti con ischemia lieve e/o transitoria potrebbero non rivolgersi al medico. La colite ischemica secondo alcune stime costituisce la più frequente patologia ischemica del tratto gastroenterico nel mondo occidentale. La colite ischemica è responsabile di circa 1 ricovero ospedaliero su 2000 ed è osservata in circa 1 endoscopia su 100. Uomini e donne sono colpiti allo stesso modo; la colite ischemica è una malattia degli anziani, con oltre il 90% dei casi che si verificano in persone di età superiore ai 60 anni. E’ raro, ma non impossibile, che possa verificarsi al di sotto dei 60 anni, specie in pazienti con anemia falciforme, altre vasculopatie o coagulopatie, pazienti tossicodipendenti (cocaina), soggetti in terapia estroprogestinica, maratoneti.
Cause
La colite ischemica è determinata dalla mancanza totale o parziale del flusso di sangue relativa ad uno o più segmenti del colon o all’intero colon. Tale insufficiente apporto sanguigno può essere causato principalmente da:
- cause occlusive: il flusso di sangue non arriva a destinazione perché c’è una occlusione arteriosa;
- cause non occlusive: è assente l’occlusione arteriosa, quindi l’alterazione dell’afflusso di sangue ha altre cause.
La colite schemica non occlusiva si può sviluppare a causa di:
- severa ipotensione arteriosa (bassa pressione sanguigna) che a sua volta può essere determinata da varie cause, come disidratazione, cardiopatie, shock o emorragie;
- costrizione dei vasi arteriosi che alimentano il colon, determinata da patologie dei vasi sanguigni o da elementi estermi al vaso che comprimono le arterie (ad esempio masse tumorali).
La colite ischemica occlusiva si può sviluppare a causa di:
- trombo o embolo che interrompe il normale flusso di sangue all’intestino: ad esempio un coagulo di sangue o un embolo gassoso. Eventi tromboembolici possono essere causati o favoriti da fibrillazione atriale, malattia valvolare, infarto miocardico, cardiomiopatia, eccesso di colesterolo, recente intervento chirurgico.
In alcuni casi la colite ischemica non presenta nessuna causa nota: in questo caso si parla di “colite ischemica idiopatica“. La colite ischemica può essere causata o favorita da un intervento di riparazione dell’aneurisma dell’aorta addominale, quando l’origine dell’arteria mesenterica inferiore è coperta dall’innesto aortico.
Fattori di rischio
Possibili fattori di rischio per la colite ischemica, sono:
- famigliarità (avere parenti che hanno sofferto di colite ischemica o di eventi tromboembolici);
- sovrappeso od obesità;
- aterosclerosi;
- eccesso di colesterolo LDL;
- fumo di sigaretta;
- anemia falciforme;
- vasculopatie;
- coagulopatie;
- aritmie cardiache;
- uso di droghe (specie cocaina);
- terapia estroprogestinica;
- soggetti maratoneti;
- alimentazione ricca di grassi;
- scarsa attività fisica;
- recente infarto del miocardio o ictus cerebrale;
- cardiopatie;
- severa ipotensione arteriosa;
- severa emorragia;
- severa disidratazione;
- grandi masse tumorali capaci di comprimere i vasi sanguigni;
- shock;
- recente intervento chirurgico;
- recente intervento di riparazione dell’aneurisma dell’aorta addominale.
Fisiopatologia
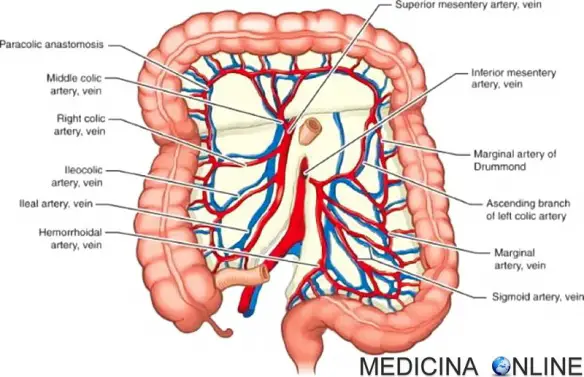
Il colon è irrorato sia dalla arteria mesenterica superiore, sia da quella inferiore. L’apporto di sangue di queste due importanti arterie presenta ampie aeree di sovrapposizione, e pertanto esiste un’abbondante circolazione collaterale. Esistono, tuttavia, alcuni punti deboli, una sorta di aree “spartiacque”, ai confini dei territori tissutali riforniti di sangue e ossigeno da ciascuna di queste arterie, da esempio la regione della flessura splenica e la parte trasversale del colon. Queste aree spartiacque sono decisamente più vulnerabili all’ischemia quando il flusso di sangue viene a diminuire, in quanto presentano una minore possibilità di circolazione collaterale.
Al contrario la regione del retto, ricevendo sangue proveniente dall’arteria mesenterica inferiore così come dall’arteria iliaca interna (arteria ipogastrica), viene raramente implicata in caso di ischemia del colon, proprio in virtù di questa doppia rete ematica. Si deve comunque notare che in soggetti con più di 50 anni d’età l’irrorazione dovuta all’arteria ipogastrica sembra essere meno rilevante. In condizioni normali, il colon riceve tra il 10% e il 35% della gittata cardiaca totale. Se il flusso di sangue al colon si riduce nell’ordine del 50% quasi inevitabilmente si svilupperà un’ischemia di questo tratto di intestino. Le arterie che alimentano il colon sono estremamente sensibili all’azione delle sostanze vasocostrittrici: probabilmente questo sensibilità fa parte di un meccanismo legato ad un adattamento evolutivo, la cui funzione è quella di deviare il sangue dai visceri ed indirizzarla verso organi più nobili (cuore e cervello) in momenti di particolare stress. Pertanto nei momenti di ipotensione arteriosa (da qualsiasi causa), le arterie che alimentano il colon si vasocostringono in modo energico. Un effetto del tutto sovrapponibile si ha quando il paziente assume farmaci ad attività vasocostrittrice (ad esempio l’ergotamina, la cocaina, o vasopressori). Questa vasocostrizione può determinare una colite ischemica non-occlusiva.
Segni e sintomi
I sintomi e segni della colite ischemica variano a seconda della gravità dell’ischemia. I segni precoci più comuni di colite ischemica includono dolore addominale (spesso a sinistra) e rettale, con quantità da lievi a moderate di sanguinamento rettale. In meno del 50% dei pazienti si verifica diarrea e in un paziente su tre si verifica febbre superiore a 38°. In alcuni casi il dolore addominale è assente, ma può essere evocato con la palpazione. In alcuni rari casi, l’ischemia può essere asintomatica o paucisintomatica, soprattutto se l’ischemia è temporanea.
In base ai sintomi e segni, sono state descritte tre fasi progressive della colite ischemica:
- prima una fase iperattiva: i sintomi primari sono forti dolori addominali e feci sanguinolente. Molti pazienti si fermano a questa fase;
- se l’ischemia continua può seguire una seconda fase, detta paralitica; in questa fase, il dolore addominale diventa più diffuso, l’addome diventa più tenero al tatto e la motilità intestinale diminuisce, con conseguente gonfiore addominale, assenza di feci sanguinolente e rumori intestinali assenti all’esame obiettivo;
- può svilupparsi una terza fase, detta di shock quando i fluidi iniziano a fuoriuscire attraverso il rivestimento del colon danneggiato. Ciò può provocare shock e acidosi metabolica con disidratazione, severa ipotensione arteriosa, pelle cianotica, battito cardiaco accelerato, senso di freddo, vertigini, confusione e sincope. I pazienti che progrediscono in questa fase sono spesso gravemente malati e richiedono cure intensive ed immediate, in assenza delle quali può verificarsi coma e decesso.
Anatomia patologica
Nella colite ischemica si verificano una gamma di riscontri patologici, corrispondenti ai diversi spettri di gravità clinica. Nella forme più mite, compaiono quasi esclusivamente emorragia ed edema a carico della mucosa e della sottomucosa, eventualmente con necrosi lieve o ulcerazione. Nelle forme più gravi di ischemia possono essere messi in evidenza quadri patologici simili a quelli riscontrabili nella malattia infiammatoria intestinale (ad esempio ulcere croniche, ascessi e pseudopolipi). Nei casi più gravi si può osservare un infarto transmurale, spesso con la associata e conseguente perforazione intestinale. Dopo la ripresa dalla malattia è possibile che la muscolare propria possa essere sostituito da tessuto fibroso, con conseguente stenosi. In molti pazienti, dopo il ripristino di un adeguato flusso sanguigno, è possibile che un danno da riperfusione contribuisca a peggiorare le preesistenti lesioni del colon.
Continua la lettura con: Colite ischemica: diagnosi, terapia, prognosi, mortalità, complicanze e prevenzione
Leggi anche:
- Differenza tra colite ulcerosa, muco-membranosa, da fermentazione e da putrefazione
- Malattia di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Sindrome dell’intestino irritabile: sintomi, dieta, cibi da evitare e prodotti consigliati
- Colite pseudomembranosa: cause, sintomi, diagnosi, terapia, complicanze, prognosi, mortalità
- Colite collagenosica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite microscopica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite linfocitica: cause, sintomi, segni, diagnosi, trattamento e prognosi
- Colite aspecifica (indeterminata): cause, sintomi, diagnosi, trattamento, prognosi
- Come potenziare la flora batterica intestinale: probiotici e prebiotici
- Fermenti lattici e probiotici: significato, funzioni, benefici per l’organismo
- Differenze tra fermenti lattici, probiotici e prebiotici
- Trapianto di feci per clostridium difficile, colite e malattia di Crohn
- Trapianto di microbiota fecale (trapianto di feci): a cosa serve e come si esegue?
- Trapianto di microbiota fecale (trapianto di feci): effetti collaterali, donatore, omotrasfusione, procedura
- Trapianto di microbiota fecale (trapianto di feci): meccanismo d’azione, efficacia e rischio di recidive
- Flora batterica intestinale (microbiota umano): cos’è, come si sviluppa, a che serve, come si potenzia
- Disbiosi: l’alterazione della flora batterica intestinale
- Yovis granulato per sospensione orale e capsule: foglio illustrativo
- Microbiota umano, flora batterica, microbioma, probiotici, perbiotici, simbionti, postbiotici
- Necrobiota umano: i batteri, virus e funghi che decopongono il corpo dopo la morte
- Emorroidi e gravidanza, morbo di Crohn, colite ulcerosa e cirrosi epatica
- Colonscopia virtuale: procedura, vantaggi, svantaggi, durata, quanto dura, è dolorosa, gravidanza, costo
- Celiachia, cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Differenze tra malattia di Crohn e colite ulcerosa: sintomi comuni e diversi
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Defecografia: cos’è, a che serve, come ci si prepara, è dolorosa?
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Differenza tra colon irritabile, colite e colite spastica: sono la stessa cosa?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Differenza tra omotrapianto, allotrapianto, xenotrapianto e isotrapianto
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Colonscopia tradizionale o colonscopia virtuale?
- Quando il sangue esce dall’ano: rettorragia e proctoragia
- Incontinenza feci e gas intestinali: cause, sintomi, rimedi e dieta
- Meteorismo intestinale: cos’è, cause, rimedi, dieta, cibi da evitare
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Di cosa sono fatte le feci?
- Le feci si formano lo stesso quando si è a digiuno?
- Perché le feci hanno un odore cattivo e sgradevole?
- Dopo quanto tempo il cibo ingerito viene espulso con le feci?
- Le feci più piccole e più grandi del mondo
- Coprofagia umana e animale: cause, rischi e pericoli di ingerire feci
- Si può produrre energia dalle feci?
- Feci chiare, ipocoliche, acoliche significato e terapie
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Differenza tra guanti in nitrile, lattice, vinile e polietilene
- Feci nere e melena: cause e cure in adulti e neonati
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Com’è fatta una siringa e come si usa correttamente?
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Si possono tagliare o spezzare le supposte rettali?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Differenze tra effetto collaterale, effetti indesiderati, reazione avversa, evento avverso
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Coprocoltura feci per salmonella: perché e come si fa
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Gli alimenti più lassativi: addio stitichezza!
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Cause di pancia gonfia: alimentazione ed emozioni
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Differenza tra controindicazioni ed effetti indesiderati
- Differenza tra controindicazione assoluta e relativa con esempi
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su Tumblr e su Pinterest, grazie!
