 Con strabismo si indica una patologia frequente caratterizzata dalla deviazione degli assi visivi causata dal cattivo funzionamento dei meccanismi neuromuscolari che controllano i movimenti degli occhi: gli occhi sono mal allineati e non sono orientati nella stessa direzione col risultato che mentre un occhio fissa un oggetto, l’altro è rivolto all’interno, all’esterno, in alto oppure in basso.
Con strabismo si indica una patologia frequente caratterizzata dalla deviazione degli assi visivi causata dal cattivo funzionamento dei meccanismi neuromuscolari che controllano i movimenti degli occhi: gli occhi sono mal allineati e non sono orientati nella stessa direzione col risultato che mentre un occhio fissa un oggetto, l’altro è rivolto all’interno, all’esterno, in alto oppure in basso.
Può manifestarsi in bambini e adulti, a qualunque età e ne è affetto circa il 4% della popolazione.
Conseguenze
Oltre al fattore estetico ed al disagio avvertito dal paziente, specie in caso di forte strabismo, la patologia determina la perdita parziale del senso di profondità: la differenza tra le due immagini dei due occhi permette al sistema nervoso di valutare la distanza degli oggetti, ed in caso di deviazione degli assi visivi, le informazioni dei due occhi vanno in “contraddizione” tra loro ed il cervello fa più fatica ad interpretare la profondità delle immagini. Negli adulti, il sintomo spesso rilevatore di un alterato funzionamento della muscolatura deputata a muovere gli occhi in maniera coordinata, è la visione doppia (diplopia). Nei bambini, qualora non venga diagnosticato in tempo utile, lo strabismo può concorrere a determinare una significativa riduzione permanente dell’acuità visiva (ambliopia). Nei bimbi si osserva inoltre una riduzione delle abilità motorie (specie nei compiti che richiedono velocità, precisione e destrezza manuale) e ritardo nello sviluppo (specie ritardo nel camminare e nel parlare).
Tipi di strabismo
Lo strabismo può essere:
- intermittente (o periodico): alternarsi a momenti in cui non vi è deviazione degli assi visivi;
- costante nel tempo: essere sempre presente.
Inoltre può essere:
- monolaterale: interessa prevalentemente un solo occhio;
- alternante: interessa un occhio e l’altro in alternanza tra loro.
In base al momento di insorgenza lo strabismo può essere:
- congenito: il difetto è già presente alla nascita;
- acquisito: il paziente sviluppano la condizione dopo la nascita.
Può essere poi:
- latente (eteroforia): è rilevabile annullando il processo di fusione delle immagini; in questo caso non è per nulla compromessa la visione binoculare;
- manifesto (eterotropia): si verifica la perdita della visione binoculare: un occhio appare deviato, mentre l’altro è allineato con l’oggetto d’interesse.
Inoltre, si divide in:
- strabismo concomitante: la deviazione degli assi visivi si mantiene costante nelle differenti direzioni dello sguardo;
- strabismo incomitante: la deviazione degli assi visivi varia nelle differenti direzioni dello sguardo.
Nel caso di strabismo concomitante, esistono due forme:
- esotropia: il movimento oculare non viene limitato e l’angolo di deviazione rimane immutato (ne esistono varie forme: esotropia essenziale infantile o congenita; esotropia accomodativa; esotropia sensoriale; esotropia concomitante acuta);
- exotropia: si ha una tendenza alla divergenza o una difficoltà alla convergenza in uno o in entrambi gli occhi, una sorta di strabismo divergente allo stato latente, in quanto il disallineamento degli assi visivi non è osservabile visivamente, perché compensato da rotazioni opposte messe in atto dalle riserve fusionali. Quando le riserve fusionali di convergenza non sono sufficienti a neutralizzare l’exoforia, il disallineamento diventa manifesto e si ha exotropia cioè strabismo divergente.
La deviazione può essere:
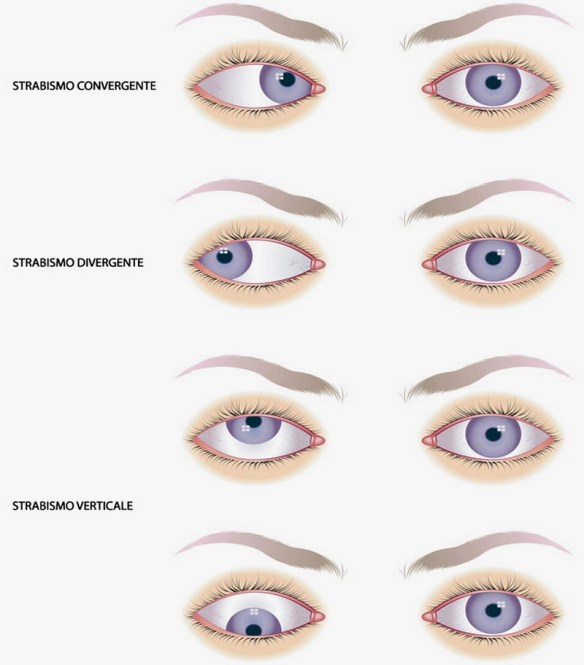
- verso l’interno (strabismo convergente);
- verso l’esterno (strabismo divergente);
- verso l’alto o il basso (strabismo verticale),
- lo strabismo verticale è chiamato ipertropia (quando l’occhio malato va verso l’alto rispetto a quello sano;
- ipotropia (quando l’occhio malato va verso il basso).
Lo strabismo paralitico può essere correlato a:
- sindrome da retrazione del bulbo oculare di Stiling-Turk-Duane;
- sindrome della guaina del muscolo obliquo superiore di Brown;
- miastenia;
- miopatia distiroidea.
Pseudostrabismo
Lo pseudostrabismo è un falso strabismo: il disturbo è solo apparente perché lo strabismo è dato dalle palpebre e dalle orbite.
Strabismo di Venere
L’espressione “strabismo di Venere” non fa parte della terminologia medica, ma è usata volgarmente per descrivere una forma lieve di strabismo divergente che colpisce sia uomini che donne.
Cause e fattori di rischio
Per allineare entrambi gli occhi in modo coordinato, nel soggetto sano funzionano normalmente tre diverse strutture:
- muscoli oculari;
- nervi cranici
- centri cerebrali superiori che controlla il movimento degli occhi.
Un danno diretto o indiretto ad una o più di tali strutture, può determinare strabismo. Le cause e fattori di rischio principali che portano o favoriscono lo strabismo, sono:
- ipermetropia;
- miopia;
- astigmatismo;
- ambliopia (occhio pigro);
- cataratta;
- ptosi;
- ictus cerebrale;
- patologie neurologiche;
- paresi di origine cerebrale;
- paresi dei muscoli oculari;
- patologie endocrinologiche;
- traumi cranici;
- malformazioni delle strutture necessarie al mantenimento dell’allineamento degli occhi;
- malattie vascolari;
- malattie infettive;
- malattie degenerative del sistema nervoso centrale;
- diabete;
- sindrome di Down;
- paralisi cerebrale;
- idrocefalo;
- tumori dell’occhio;
- lesioni agli occhi;
- cataratta;
- retinoblastoma;
- danni al sistema nervoso centrale del feto;
- nascita prematura;
- malattia di Graves (sovrapproduzione di ormone tiroideo);
- malattie della tiroide;
- miastenia grave;
- tumori cerebrali.
La forma acquisita, spesso, insorge a causa di ictus cerebrali o quando un occhio tenta di superare un errore di rifrazione come in caso di ipermetropia, miopia o astigmatismo. Nei bambini si definisce “essenziale” o “idiopatica” quando non sono individuabili le cause.
Sintomi e segni
Il segno ovviamente più evidente dello strabismo è il movimento non coordinato degli occhi, che finiscono per guardare in direzioni anche molto diverse tra loro. Il paziente con strabismo inoltre avverte:
- deficit nella percezione della profondità;
- riduzione della vista;
- affaticamento degli occhi;
- cefalea;
- stanchezza visiva;
- bruciore;
- fotofobia (fastidio alla luce);
- strizzamento frequente degli occhi;
- vertigini e capogiri;
- difficoltà di orientamento nello spazio con possibili cadute (specie negli anziani o nei disabili);
- mal di testa;
- diplopia (visione doppia);
- visione sfocata.
Nei bambini a tale sintomi si associa anche:
- inclinazione compensativa della testa;
- sollevamento del mento per minimizzare la diplopia e consentire la visione binoculare.
Diagnosi
La diagnosi di strabismo si effettua con una visita oculista che includa:
- accurata anamnesi (raccolta dei dati e sintomi del paziente);
- esame obiettivo (visita vera e propria con raccolta dei segni del paziente);
- esame dell’acuità visiva (esame della vista);
- studio della motilità oculare;
- prove prismatiche per la diplopia;
- test di rifrazione per determinare le caratteristiche della lente più appropriata a correggere un errore di rifrazione (come miopia, ipermetropia o astigmatismo);
- allineamento e messa a fuoco per valutare il modo in cui gli occhi si concentrano e si muovono insieme.
A tali indagini diagnostiche – specie se sono presenti altre malattie oculari – in alcuni casi si possono associare altri test, non sempre necessari:
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- esame alla lampada a fessura (o biomicroscopia);
- retinografia tradizionale e a fluorescenza;
- autorefrattometria;
- fluorangiografia retinica;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tavole di Ishihara;
- tonometria.
Terapie non chirurgiche
- migliorare la vista del paziente;
- allineare gli occhi del paziente;
- ripristinare la visione binoculare del paziente.
La terapia dello strabismo ha maggior successo se:
- la diagnosi sia stata fatta precocemente;
- il paziente è un bambino;
- la terapia scelta sia efficace;
- il paziente risponde bene alla terapia;
- il paziente non ha altre patologie oculari.
Lo strabismo diagnosticato e trattato in giovane età ha decisamente molte più possibilità di essere curato con successo, al contrario se il disturbo viene diagnosticato tardivamente e trascurato, il problema rischia di diventare permanenti, peggiorare ed associarsi al altre problematiche degli occhi.
Le opzioni principali di trattamento non chirurgico dello strabismo, includono:
- occhiali: indossare le lenti correttive può aiuta a correggere i disturbi della vista che possono causare lo strabismo (come la miopia, l’ipermetropia e l’astigmatismo);
- iniezioni di tossina botulinica: la tossina botulinica può essere iniettata in uno dei muscoli responsabili del movimento anomalo dell’occhio, permettendo agli occhi di riallinearsi temporaneamente (circa 3 mesi);
- esercizi oculari: contribuiscono a migliorare il movimento dei muscoli oculari e aiutano la coordinazione.
Per migliorare l’eventuale ambliopia, il paziente giovanissimo potrebbe avere bisogno di occludere l’occhio dominante con un cerotto oculare adesivo che si mette da tre a sei ore al giorno, nell’arco da 6 mesi a 2 anni, intorno all’occhio “funzionante”, con o senza occhiali da vista a seconda dei casi, per allenare l’altro occhio pigro, costringendolo a compensare la visione. L’occlusione più consigliabile è sempre il cerotto (o benda) con bordo adesivo sull’occhio fissante. Si preferisce non limitarsi a un bendaggio sull’occhiale perché il bimbo o si toglierà le lenti o guarderà di lato con l’occhio buono. A seconda della gravità del problema, dell’età e della collaborazione del bambino, l’occlusore dovrà essere mantenuto per più o meno ore. Per una maggiore efficacia, è meglio effettuare il trattamento durante le ore di maggiore attività, per esempio quando si gioca, si colora, si legge, si va all’asilo o a scuola, per costringere l’occhio malato a lavorare nei momenti in cui la vista è più in funzione.
Leggi anche:
Terapie chirurgiche
Se i trattamenti non chirurgici hanno avuto successo, molto probabilmente sarà necessario un intervento chirurgico in cui uno o più muscoli oculari vengono rafforzati, indeboliti o spostati in una posizione diversa. Mentre nei bambini la chirurgia migliora la possibilità di ripristinare la normale visione binoculare, negli adulti, l’allineamento chirurgico ha il principale obiettivo di ripristinare un normale aspetto estetico, ma migliora anche la percezione della profondità e può eliminare o ridurre la visione doppia, fatto importante soprattutto quando il paziente non è più giovanissimo.
Intervento chirurgico
Prima dell’intervento viene eseguita un’indagine specialistica chiamata esame sensomotorio; il test è in grado di evidenziare quali muscoli stanno contribuendo allo strabismo e su quali è necessario intervenire per migliorare l’allineamento degli occhi. Si valuta se operare solo su uno o entrambi gli occhi. L’intervento richiede anestesia generale o locale; il paziente deve digiunare 8 ore prima dell’intervento. Il chirurgo esegue una incisione attraverso la congiuntiva per accedere ai muscoli dell’occhio; questi vengono staccati dalla parete oculare ed indeboliti, rafforzati o riposizionati con suture permanenti o riassorbibili. L’intervento dura generalmente 1 o 2 ore. In alcuni casi, possono essere necessari più interventi per correggere nel miglior modo possibile lo strabismo.
Rischi
Gli effetti collaterali associati alla chirurgia, sono:
- visione doppia;
- infezioni;
- dolore;
- rossore;
- sanguinamento;
- abrasione della corne;
- diminuzione della acuità visiva;
- distacco della retina;
- traumi alle strutture oculari;
- complicanze legate all’anestesia;
- allergia a materiali o sostanze usate nell’intervento;
- parziale disallineamento residuo.
Dopo l’intervento chirurgico
Il recupero dopo l’intervento richiedere generalmente alcune settimane. I bambini sono in grado di riprendere le loro normali attività nel giro di pochi giorni. Gli adulti non devono guidare, nuotare o fare sforzi intensi nei giorni successivi all’intervento. Il dolore viene gestito con analgesici come ibuprofene e con impacchi freddi. L’occhio rimane generalmente arrossato per un paio di settimane.
Risultati
I risultati dipendono da molti fattori come età del paziente, sue eventuali patologie e bravura del chirurgo. La maggior parte dei pazienti riscontra comunque un netto miglioramento della propria condizione dopo l’intervento, tuttavia, qualora lo strabismo sia grave, è spesso necessario un ulteriore intervento chirurgico.
Leggi anche:
- Differenza tra strabismo ed occhio pigro (ambliopia)
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
- I muscoli e nervi che controllano i movimenti degli occhi
- Cheratocono: cause, sintomi e terapie
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi articoli, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
