 Con “pressione intraoculare” o più semplicemente “pressione oculare” (in inglese “intraocular pressure” da cui l’acronimo “IOP”) si intende la pressione fisiologicamente presente all’interno degli occhi, determinata dall’equilibrio tra la produzione di liquido prodotto all’interno dell’occhio, chiamato umor acqueo, ed il suo ricambio: più liquido c’è nel bulbo oculare e più alto è il valore della pressione.
Con “pressione intraoculare” o più semplicemente “pressione oculare” (in inglese “intraocular pressure” da cui l’acronimo “IOP”) si intende la pressione fisiologicamente presente all’interno degli occhi, determinata dall’equilibrio tra la produzione di liquido prodotto all’interno dell’occhio, chiamato umor acqueo, ed il suo ricambio: più liquido c’è nel bulbo oculare e più alto è il valore della pressione.
Fisiologia del movimento dell’umor acqueo
L’umor acqueo viene continuamente prodotto e riassorbito, il che permette di mantenere una pressione stabile e fisiologica:
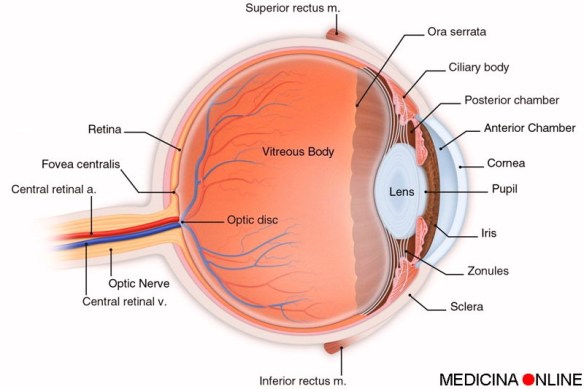
- viene prodotto da una parte del corpo ciliare (dietro l’iride) e circola attraverso la camera posteriore dell’occhio, passando attraverso il foro della pupilla ed arrivando nella camera anteriore dell’occhio;
- viene riassorbito da un’altra zona anatomica chiamata trabecolato sclerocorneale, che si trova nell’angolo della camera anteriore dell’occhio.
In condizioni normali questo ciclo continuo di produzione e riassorbimento consente di mantenere sempre una pressione positiva all’interno dell’occhio, indispensabile per garantire le corrette condizioni adatte ai processi di rifrazione e per rendere ottimale la visione: la pressione intraoculare favorisce infatti il mantenimento della corretta forma del bulbo oculare e protegge quest’ultimo da alcune deformazioni che potrebbero essere causate dalle palpebre, dai muscoli oculari o da altre strutture limitrofe. Se il normale circolo dell’umor acqueo viene ad essere alterato per una qualche ragione, la pressione intraoculare può salire oltre il normale e rappresentare un rischio per la vista del soggetto.
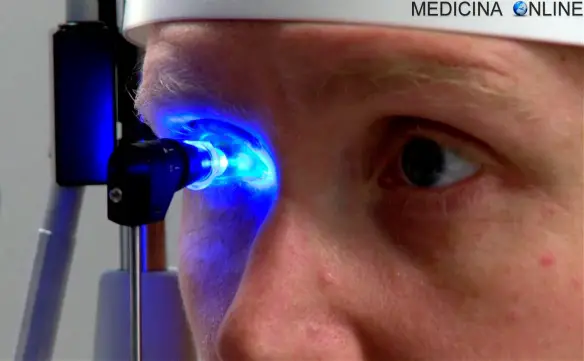
Come si misura la pressione intraoculare?
La pressione oculare si misura durante una visita oculistica. Esistono diversi metodi per la sua misurazione, che rientrano nell’ampio gruppo di tecniche diagnostiche chiamate “tonometrie”. Alcuni esempi sono:
- tonometria ad applanazione;
- tonometria Goldmann;
- tonometria di rimbalzo;
- pneumotonometria;
- tonometria ad indentazione;
- tonometria non-corneale e transpalpebrale;
- tonometria digitale;
- tomografia a coerenza ottica;
- tonometria dinamica a contorno;
- tonometria senza contatto;
- analizzatore di risposta oculare;
- tonometria ad indentazione elettronica.
Attualmente lo strumento più diffuso negli ospedali è il tonometro ad applanazione di Goldmann, mentre per gli screening di massa la tecnologia più diffusa è il tonometro a soffio (anche chiamata “senza contatto” o “a getto d’aria”), che non richiede contatto con la cornea perché si impiega un piccolo getto di aria compressa, anche se è importante ricordare che la tonometria a soffio non è così attendibile e accurata come quella per applanazione. La tonometria per applanazione rappresenta il “gold standard” per la misurazione della pressione intraoculare a livello mondiale, e può essere eseguita solo dal medico oculista in quanto prevede l’instillazione di collirio anestetico nell’occhio e il contatto dello strumento con la superficie oculare. Oggi si ritiene fondamentale, per una corretta valutazione della IOP, affiancare alla lettura della pressione introculare i dati relativi allo spessore centrale medio della cornea (pachimetria centrale), in quanto una cornea più “spessa” del normale necessita di una forza maggiore per essere applanata dal tonometro, con conseguente lettura sovrastimata della IOP. Il tonometro di Pascal è più adatto ai pazienti già sottoposti a chirurgia refrattiva con laser ad eccimeri ed altri interventi alla cornea.
Norme di preparazione
Le norme di preparazione variano in funzione del tonometro usato. L’uso del tonometro a soffio non richiede preparazione, mentre se viene utilizzato il tonometro di Pascal è necessario instillare un anestetico tramite collirio 30 secondi prima dell’esame. Per il tonometro a planazione (o di Goldmann) al collirio anestetico si aggiunge un collirio che serve a colorare le lacrime con fluoresceinato sodico. In caso di dubbio, chiedete al vostro medico quali sono le norme di preparazione che lui richiede.
Svolgimento di una tonometria
Il paziente viene fatto accomodare su uno sgabello appoggiando mento e fronte sullo strumento. Il tonometro a soffio spruzza un soffio d’aria sulla cornea del paziente, che deve mantenere l’occhio ben aperto e osservare una luce. L’operazione dura 15 secondi per entrambi gli occhi. Il tonometro di Goldmann imprime una lievissima forza sulla cornea. Il paziente deve mantenere l’attenzione, rilassarsi e non trattenere il respiro, non chiudere gli occhi e guardare il cono illuminato da una luce azzurra davanti a sé. La procedura dura 20 secondi. Il tonometro di Pascal funziona in modo simile a quello di Goldmann e prevede un contatto di almeno 10 secondi.
La tonometria è un esame fastidioso, doloroso o pericoloso?
Si tratta di una tecnica minimamente invasiva, non pericolosa, non dolorosa, ma lievemente fastidiosa. L’igiene del tonografo a soffio è garantita dall’assenza di contatto fra lo strumento e l’occhio, mentre nella tonometria di Pascal per ogni paziente viene utilizzato un nuovo involucro monouso in gomma per ricoprire il cono di misurazione. Nella tonometria di Goldmann il conetto viene preventivamente pulito con una soluzione disinfettante.
Controindicazioni
L’esame può essere svolto da chiunque, anche anziani, disabili, bambini e donne incinte.
Costo
Il prezzo dell’esame varia molto in funzione del centro dove viene effettuato, ma in genere oscilla tra i 50 ed i 150 euro.
Pressione intraoculare: valori normali
Il valore della pressione interna dell’occhio come quelli della pressione arteriosa, si misurano in millimetri di mercurio (mmHg). La pressione intraoculare normale è compresa tra 10 e 21 mmHg.
Ipertensione oculare: quali sono i sintomi?
L’ipertensione intraoculare è subdola perché risulta spesso asintomatica, cioè non determina alcun segno o sintomo, come dolore o altro, specie nelle fasi iniziali e se l’alterazione è di pochi mmHg. In modo silente la pressione può progressivamente aumentare e iniziare a dare sintomi solo quando è molto elevata. Nelle fasi avanzate l’ipertensione oculare determina la comparsa di alcuni sintomi relativi al glaucoma, tra cui:
- comparsa di aloni;
- buftalmo;
- dolore oculare;
- fotofobia;
- occhi arrossati;
- restringimento del campo visivo;
- riduzione della vista.
Pressione intraoculare alta: a cosa può portare?
Quando la pressione oculare è al di sopra dei 21 mmHg, si parla di “ipertensione oculare“, una condizione che – se non trattata – può portare al glaucoma, una malattia che può provocare cecità a causa di danni al nervo ottico. La pressione oculare elevata non porta però necessariamente a glaucoma: esistono infatti molti casi di ipertensione oculare innocua. Per approfondire, leggi anche:
- Differenza tra glaucoma angolo aperto e chiuso
- Differenza tra maculopatia e glaucoma
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
Altri esami associati
All’esame, in base alla patologia, possono essere associate altre indagini diagnostiche, tra cui:
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- fluorangiografia retinica;
- retinografia tradizionale e a fluorescenza;
- esame alla lampada a fessura (o biomicroscopia);
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- autorefrattometria;
- tavole di Ishihara;
- TAC e risonanza magnetica.
Leggi anche:
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
