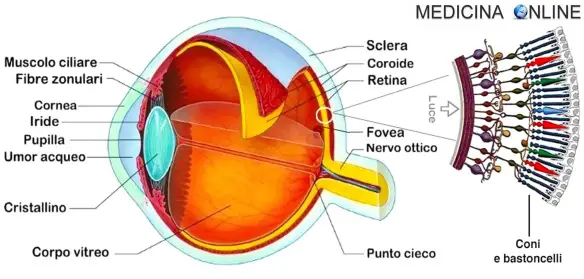
 Con papilledema (anche chiamato “edema della papilla ottica“) si indica una condizione caratterizzata da aumento della pressione all’interno o intorno all’encefalo, che causa edema a livello della “papilla ottica“, che rappresenta il punto in cui il nervo ottico emerge nel bulbo oculare raccogliendo gli assoni che originano dai fotorecettori della retina. La papilla corrisponde ad uno scotoma fisiologico detto zona cieca di Mariotte: un piccolo oggetto posizionato in quella zona non risulterà visibile anche in caso di campo visivo normale.
Con papilledema (anche chiamato “edema della papilla ottica“) si indica una condizione caratterizzata da aumento della pressione all’interno o intorno all’encefalo, che causa edema a livello della “papilla ottica“, che rappresenta il punto in cui il nervo ottico emerge nel bulbo oculare raccogliendo gli assoni che originano dai fotorecettori della retina. La papilla corrisponde ad uno scotoma fisiologico detto zona cieca di Mariotte: un piccolo oggetto posizionato in quella zona non risulterà visibile anche in caso di campo visivo normale.
Cause
Le cause più frequenti di papilledema sono:
- tumori cerebrali;
- ascessi cerebrali;
- traumi cranici;
- emorragia cerebrale;
- ematoma epidurale o subdurale;
- ictus cerebrale;
- encefalite;
- meningite;
- aumento della pressione intracranica (ipertensione intracranica);
- ipertensione arteriosa incontrollata.
Sintomi iniziali
Nei pazienti con papilledema, di solito all’esordio della patologia non c’è interessamento visivo, sebbene possano verificarsi in secondo luogo offuscamenti visivi, visione a carattere intermittente di fonti luminose, confusione o diplopia. Il dolore è generalmente assente. A seconda del tipo di lesione, monolaterale o bilaterale, i sintomi possono interessare un solo occhio o entrambi.
Sintomi tardivi
Nelle fasi secondarie si verificano modificazioni della vista, come:
- annebbiamento visivo;
- visione doppia;
- luci intermittenti;
- perdita completa della vista.
A seconda del tipo di lesione, monolaterale o bilaterale, i sintomi possono interessare un solo occhio o entrambi e possono avere durata diversa. Altri sintomi possono essere causati dalla causa a monte del papilledema, ad esempio in caso di pressione intracranica elevata si può avvertire:
- cefalea;
- nausea;
- vomito.
In altri casi come tumori, ictus cerebrali e meningite, i sintomi possono essere ancora più gravi ed includere:
- difficoltà motorie;
- alterazione negli altri sensi (ad esempio tatto e udito);
- difficoltà a parlare;
- sonnolenza;
- mancanza di concentrazione;
- marcata astenia (perdita di forze);
- perdita di coscienza;
- coma;
- morte.
Per approfondire:
- Meningite: incubazione, fulminante, sintomi, contagio e cura
- Encefalite: conseguenze, è contagiosa, danni, si guarisce?
- Mielite: infettiva, cervicale, dorsale, trasversa, si guarisce?
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Coma da emorragia cerebrale: quanto può durare?
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
Diagnosi
La diagnosi di papilledema avviene durante una visita oculistica. Il medico oftalmologo usa un oftalmoscopio per eseguire un esame del fondo oculare. Altri esami, non sempre necessari, possono essere:
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- tomografia ottica computerizzata (OCT);
- esame alla lampada a fessura (o biomicroscopia);
- autorefrattometria;
- fluorangiografia retinica;
- tavole di Ishihara;
- retinografia tradizionale e a fluorescenza;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tonometria.
L’esame oftalmoscopico rivela vene retiniche congeste e tortuose, un disco ottico (testa del nervo ottico) iperemico ed edematoso ed emorragie retiniche in sede peripapillare ma non nella periferia retinica. Un edema isolato del disco (ad esempio dovuto a neurite ottica o neuropatia ottica ischemica) senza reperti retinali indicativi di ipertensione liquorale non è considerato papilledema. Negli stadi iniziali di papilledema, l’acuità visiva e il riflesso pupillare alla luce sono in genere normali, e divengono anormali solo quando la patologia è molto avanzata. L’esame del campo visivo può rivelare un ampliamento del punto cieco dell’occhio. Successivamente, un test del campo visivo può mostrare difetti del fascio di fibre nervose e la perdita della visione periferica. Si possono eseguire una tomografia computerizzata (TC) o una risonanza magnetica per immagini (RMI). Si esegue una puntura lombare (rachicentesi) per misurare la pressione del liquido cerebrospinale, sempre che non vi siano evidenze alla risonanza magnetica o alla TC indicanti che la rachicentesi non è sicura. Si esamina un campione di liquido cerebrospinale alla ricerca di un tumore o un’infezione cerebrale.
Per approfondire:
- Puntura lombare: complicanze, risultati, è dolorosa, a che serve?
- Liquido cefalorachidiano: dove si trova, perdita dal naso, prelievo
Diagnosi differenziale
Spesso la diagnosi differenziale richiede una valutazione oftalmologia (e a volte anche neurologica) approfondita, in modo da differenziare il papilledema da altre cause di edema del disco ottico, come la neurite ottica, la neuropatia ottica ischemica, l’ipotonia, l’occlusione della vena centrale della retina, l’uveite o lo pseudoedema del disco. Se c’è il sospetto clinico di papilledema, è necessario effettuare immediatamente una RM con gadolinio o una TC con mezzo di contrasto per escludere la presenza di una massa endocranica. Se è stata esclusa la presenza di una lesione endocranica occupante spazio, è necessario eseguire la puntura lombare con la misurazione della pressione del liquido cerebrospinale e l’analisi dello stesso. La puntura lombare in pazienti con una lesione occupante spazio può provocare un’erniazione del tronco encefalico attraverso il forame magno. L’ecografia B-scan e l’autofluorescenza del fundus sono i migliori strumenti diagnostici per la diagnosi differenziale per lo pseudopapilledema del nervo ottico.
Terapia
La malattia che causa un aumento della pressione intracranica necessita di trattamento urgente e rapidissimo: se la pressione elevata del liquido cerebrospinale è causata da un tumore cerebrale, possono essere somministrati corticosteroidi, ma potrebbe essere necessario un intervento chirurgico per rimuovere il tumore o la radioterapia per ridurne le dimensioni. Il papilledema che compare a causa di ipertensione intracranica idiopatica può essere trattato con perdita di peso e un diuretico. Se questo trattamento non dà risultati, è possibile intervenire chirurgicamente. Le infezioni batteriche possono essere trattate con antibiotici. In caso di ascessi cerebrali, essi vengono drenati e si somministrano antibiotici se presente una infezione batterica.
Leggi anche:
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
