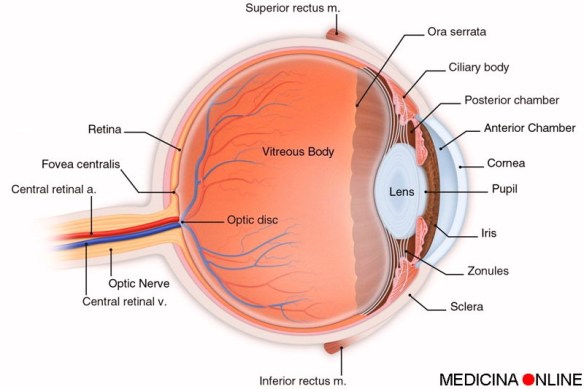
 Le uveiti sono patologie oculari dovute a un processo infiammatorio che interessa l’ùvea (o “tonaca vascolare dell’occhio”) ovvero lo strato intermedio del bulbo oculare (situato tra la retina e la sclera), costituito da iride, corpo ciliare e coroide. L’iride corrisponde alla parte anteriore dell’uvea, mentre il corpo ciliare a quella intermedia e la coroide a quella posteriore.
Le uveiti sono patologie oculari dovute a un processo infiammatorio che interessa l’ùvea (o “tonaca vascolare dell’occhio”) ovvero lo strato intermedio del bulbo oculare (situato tra la retina e la sclera), costituito da iride, corpo ciliare e coroide. L’iride corrisponde alla parte anteriore dell’uvea, mentre il corpo ciliare a quella intermedia e la coroide a quella posteriore.
COME SI CLASSIFICANO?
Ci sono molti modi di classificare le uveiti. Ad esempio a seconda della zona colpita, avremo:
- uveiti anteriori: sono le più diffuse e comprendono l’irite (infiammazione dell’iride) e l’iridociclite (infiammazione dell’iride e del corpo ciliare);
- uveiti posteriori o “corioretiniti“: meno diffuse rispetto a quelle anteriori, sono caratterizzate da infiammazione di retina e coroide;
- uveiti intermedie: comprendono la vitrite, cioè l’infiammazione delle cellule nella cavità vitrea dell’occhio e la pars planite, cioè l’infiammazione della pars plana del corpo ciliare;
- panuveite o “iridocoroidite diffusa” o “uveite totale”: è la contemporanea presenza di infiammazione dell’uvea anteriore e posteriore, quindi con flogosi di tutti gli strati dell’uvea (iris, corpo ciliare e coroide).
Una uveite può essere di due tipi principali:
- uveite monolaterale: l’infiammazione interessa un solo occhio;
- uveite bilaterale: l’infiammazione interessa entrambi gli occhi.
Una uveite, in base a insorgenza/durata, può inoltre essere di due tipi:
- uveite acuta: i sintomi si sviluppano improvvisamente, nel giro di ore o giorni, e in genere durano alcuni giorni;
- uveite cronica: i sintomi si sviluppano gradualmente, nel giro di settimane o mesi, e durano più di sei settimane.
Una uveite può essere anche classificata in base alla causa in:
- uveite infettiva: l’infiammazione è causata da infezione oculare (da virus, batteri, funghi);
- uveite non infettiva: l’infiammazione è causata da cause non infettive, ad esempio traumi oculari.
Le uveiti possono essere provocate da agenti provenienti dall’esterno (uveiti esogene) oppure già presenti nel nostro organismo (uveiti endogene). La causa esatta può rimanere ignota ed in questo caso si parla di “uveite idiopatica“.
Cause
L’infiammazione che caratterizza una uveite può essere determinata a monte da moltissime cause infettive e non infettive anche molto diverse tra loro. Ad esempio può essere causata da:
- infezioni oculari virali, batteriche o micotiche, tra cui:
- herpes zoster (fuoco di Sant’Antonio);
- toxoplasmosi;
- istoplasmosi;
- tubercolosi;
- sifilide.
- infezioni sistemiche come l’HIV (il virus dell’AIDS);
- lesione da trauma oculare (incidenti stradali o sportivi, cadute, impatto con oggetti…);
- operazioni chirurgiche all’occhio;
- ustione chimica;
- allergie;
- sarcoidosi;
- malattie autoimmunitarie;
- malattia di Behçet;
- infezioni sessualmente trasmesse;
- alcuni farmaci, tra cui:
- antibiotico rifabutina (Mycobutin)
- cidofovir farmaco antivirale (Vistide)
- entrambi questi farmaci sono usati per trattare le infezioni da HIV;
- uveite posteriore: una uveite posteriore può propagarsi all’iride.
Fattori di rischio
I principali fattori di rischio che aumentano le possibilità di soffrire di una uveite, sono:
- fumo di sigaretta;
- avere una scarsa igiene;
- infezioni oculari;
- famigliarità (avere parenti con uveite);
- subire traumi ripetuti all’occhio;
- sarcoidosi;
- un recente intervento chirurgico all’occhio;
- frequentare altri soggetti con uveiti infettive;
- frequentare ambienti con sostanze chimiche e/o irritanti;
- alterazione genetica HLA-B27, HLA-A29 e HLA-B51;
- infezione a trasmissione sessuale (STI), in particolare sifilide o virus dell’immunodeficienza umana (HIV);
- malattia di Behçet;
- malattie autoimmunitarie;
- diabete mellito;
- gotta;
- brucellosi.
Leggi anche:
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Candida in uomo e donna: cause, trasmissione e farmaci
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
Predisposizione genetica
La predisposizione genetica aumenta il rischio di soffrire di uveite. Soggetti con HLA-B27, HLA-A29 e HLA-B51, hanno più probabilità di sviluppare alcune malattie autoimmunitarie e non, come spondilite anchilosante, sindrome di Reiter, malattia di Behçet, malattie infiammatorie intestinali e artrite psoriasica. Tali malattie possono essere a loro volta un fattore di rischio per la uveite.
Trasmissione
Una uveite può trasmettersi da persona a persona solo se ha origine infettiva, cioè quando l’infiammazione è causata a monte da un microrganismo, ad esempio un virus o un batterio. In alcuni casi, tuttavia, un occhio infiammato da cause non infettive (ad esempio da sostanza chimica o trauma), potrebbe successivamente infettarsi e peggiorare la uveite, che in questo caso potrebbe diventare infettiva per altre persone.
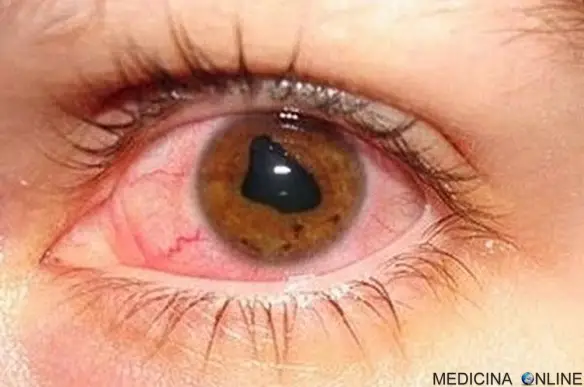
Sintomi e segni
I sintomi e segni generali di una uveite sono in generale:
- lacrimazione abbondante;
- arrossamento generale dell’occhio;
- fastidio avvertito all’occhio;
- segni di edema maculare cistoide;
- segni di vasculite retinica periferica sia non occlusiva che non occlusiva;
- miosi;
- iperemia congiuntivale;
- dolore anche intenso all’occhio;
- dolore da esposizione alla luce intensa (fotofobia);
- alterazione della forma della pupilla (nelle uveiti anteriori e intermedie e nelle panuveiti, vedi immagine in alto);
- arrossamento della sclera (parte bianca dell’occhio) con capillari rosso vivo e ben visibili;
- possibili sintomi e segni di cataratta o glaucoma.
Dolore e fotofobia, pur potendo essere presenti, sono più rari negli adulti e sono correlati all’infiammazione associata a carico del segmento anteriore. Dolore e fotofobia sono invece frequenti nelle uveiti intermedie in età pediatrica. Relativamente alla capacità visiva, una uveite di solito si associa ad:
- calo dell’acuità visiva;
- presenza di miodesopsie (corpi mobili vitreali);
- snowballs vitreali (essudati a palla di neve);
- snowbanks vitreali (essudati a banco di neve);
La sintomatologia specifica, tuttavia, dipende da quale parte dell’uvea è colpita dall’infiammazione:
- le uveiti anteriori acute si presentano con intolleranza alla luce (fotofobia), dolore oculare, peggioramento della vista e lacrimazione, mentre quelle anteriori croniche possono presentarsi con lieve rossore e visione di mosche volanti (miodesopsie) o essere quasi totalmente prive di sintomi (asintomatiche). All’esame oculistico nelle uveiti anteriori l’occhio appare molto rosso (i vasi intorno alla cornea assumono un aspetto violaceo e si dilatano); la cornea non è più trasparente, ma viceversa mostra delle opacità (precipitati corneali); l’umore acqueo, che occupa la camera anteriore, appare torbido per la presenza di cellule infiammatorie, mentre nell’iride possono comparire delle alterazioni visibili (noduli o aree atrofiche), segni che si attenuano nelle forme croniche;
- le uveiti intermedie possono presentarsi con mosche volanti (corpi mobili) o divenire sintomatiche sino alla comparsa di complicanze quali l’èdema maculare (liquido che si forma tra gli strati del centro della retina). All’esame oculistico il corpo vitreo apparirà torbido e la retina potrà apparire normale;
- le uveiti posteriori possono presentarsi come quelle intermedie, cioè con la visione di mosche volanti e/o un minimo di offuscamento della vista; ma possono anche causare un rapido calo della vista nel caso in cui il processo infiammatorio colpisca la fòvea (zona centrale della macula deputata alla visione distinta). All’esame oculistico il corpo vitreo appare opaco, mentre la retina è colpita dall’infiammazione.
In caso di panuveite (interessamento totale dell’uvea) tutti i sintomi e segni elencati possono comparire contemporaneamente.
Quanto dura una uveite?
L’uveite guarisce in un tempo molto variabile, in genere alcuni giorni. Se cronica può superare abbondantemente le 6 settimane e durare mesi o anni. In alcuni casi si osservano periodi di miglioramento alternati a periodi di peggioramento (uveite ricorrente). La uveite traumatica in genere dura uno o due mesi, mentre quella non traumatica può durare alcune settimane o qualche mese. L’uveite infettiva potrebbe durare per settimane o mesi, finché non si interviene con farmaci diretti contro il patogeno. In caso di uveite correlata a malattie sistemiche (come la sarcoidosi o la spondilite anchilosante), l’infiammazione può essere cronica o ricorrente e durare anche anni.
Malattie associate
Le uveiti possono presentarsi singolarmente o associate a malattie sistemiche come malattia di Crohn e sindrome di Sjögren. In alcuni casi si associano cataratta o glaucoma. Possono associarsi inoltre:
- spondilite anchilosante;
- sindrome di Reiter;
- vari tipi di malattia infiammatoria intestinale;
- artrite reumatoide giovanile;
- artrite psoriasica.
Diagnosi
La diagnosi si basa principalmente sull’anamnesi, sull’esame obiettivo, sull’esame dell’acuità visiva, sull’esame del fondo oculare con lampada a fessura (biomicroscopio), eseguiti durante una visita oftalmologica. Altri esami utili sono la fluorangiografia retinica (vasculite retinica) e la tomografia ottica a radiazione coerente OCT (edema maculare cistoide).
L’iride risulta congestionata, con pupilla in miosi e noduli sulla superficie, mentre il cristallino presenta sulla membrana anteriore dei pigmenti e dei depositi che determinano opacità. Si nota anche la comparsa di essudato infiammatorio nella camera anteriore dell’occhio (ipopion). Può manifestarsi un’irregolarità pupillare anche macroscopica, determinata dal formarsi di aderenze tra iride e cristallino (sinechie e atrofia).
Si usa anche l’esame del fondo oculare per escludere la presenza di uveite posteriore, che presenta macchie bianche attraverso la retina insieme a retinite e vasculite.
Altri esami o test potrebbero essere usati nella diagnosi differenziale, ad esempio viene misurata la pressione intraoculare. Quando si misura la pressione oculare nella uveite monolaterale, spesso si trova ad essere elevata nell’occhio con uveite ed inferiore nell’occhio sano.
I test di laboratorio vengono generalmente utilizzati per diagnosticare specifiche patologie sottostanti, inclusi:
- test reumatologici, ad esempio anticorpo antinucleare, fattore reumatoide;
- test sierologici per malattie infettive come sifilide, toxoplasmosi e tubercolosi.
Gli esami ematochimici effettuati sono in genere: ACE, lisozima, TPHA, Quantiferon-TB ed Anticorpi anti-Borrelia burgdorferi.
È possibile eseguire importanti test sull’istocompatibilità per studiare la suscettibilità genetica all’uveite. Gli antigeni più comuni includono HLA-B27, HLA-A29, HLA-B51.
La radiografia può essere utilizzata per evidenziare artrite e la radiografia del torace può essere utile nella sarcoidosi. Una risonanza magnetica dell’encefalo con gadolinio può essere utile se si sospetta sclerosi multipla o linfoma del sistema nervoso centrale.
La luce intensa diretta dal medico all’occhio malato del paziente, provoca un grande fastidio (fotofobia). Se il dolore non era presente, compare. Se il dolore era già presente, peggiora. Ciò accade perché il movimento dell’iride (miosi in risposta alla luce) provoca dolore. E’ interessante notare che anche se la luce viene diretta all’occhio sano (e non al malato), il paziente prova dolore lo stesso all’occhio malato: ciò accade perché la luce diretta nell’occhio sano provoca la costrizione di entrambe le pupille, non solo di quella del sano.
Per approfondire alcune tecniche diagnostiche che potrebbero essere usate nella diagnosi, leggi anche:
- esame alla lampada a fessura (o biomicroscopia);
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- retinografia tradizionale e a fluorescenza;
- autorefrattometria;
- fluorangiografia retinica;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tavole di Ishihara;
- tonometria.
Terapia
La terapia dipende ovviamente dalla causa a monte che ha determinato l’infiammazione dell’iride: intervenendo su di essa, l’uveite dovrebbe sparire o almeno diminuire di intensità. I pazienti affetti da pars planite lieve, in assenza di edema maculare cistoide e con acuità visiva conservata, potrebbero anche NON essere sottoposti ad alcun trattamento ed essere invece controllati periodicamente; al contrario i pazienti che presentano edema maculare cistoide, calo dell’acuità visiva e vasculite retinica periferica attiva, richiedono un trattamento. Vengono usati i seguenti farmaci:
- si instillano nell’occhio interessato farmaci per dilatare la pupilla in modo da rilassare i muscoli dell’iride e diminuire il dolore da spasmi. Si usano a tale scopo i farmaci “cicloplegici“, cioè ciclopentolato ed omatropina;
- i colliri a base di corticosteroidi (ad esempio prednisone) sono usati per diminuire il dolore;
- in caso di dolore intenso il paziente adulto può aggiungere anche anche paracetamolo (Tachipirina) o FANS come l’ibuprofene;
- se l’uveite è infettiva potrebbero essere usati colliri antibiotici, farmaci antivirali, farmaci antifungini o altre terapie sistemiche atte a contrastare l’infezione;
- immunosoppressori come methotrexate, azathioprina, micofenolato mofetil (nelle forme non responsive alla terapia steroidea o nei pazienti che non possono intraprendere terapia steroidea locale e/o sistemica per allergie o effetti collaterali).
Complicazioni
Possibili complicanze di una uveite, specie se non trattata in modo efficace, in generale sono:
- cataratta: tipica di una uveite cronica non trattata;
- pupilla di forma irregolare: il tessuto cicatriziale può modificare l’iride rendendo la pupilla non più tonda ma di forma irregolare;
- glaucoma: l’uveite recidivante può causare aumento della pressione intraoculare, glaucoma e perdita della vista;
- depositi di calcio sulla cornea: la cornea potrebbe alterarsi e ciò potrebbe ridurre la visione;
- neovascolarizzazione retinica periferica ed emovitreo;
- gonfiore della retina (edema maculare cistoide): cisti piene di liquido si sviluppano nella retina sul fondo dell’occhio (retina maculare), con possibile perdita della vista;
- propagazione dell’infezione: se la uveite è infettiva e non viene trattata, l’infezione può diffondersi ad altre parti dell’occhio (ad esempio causare una uveite posteriore), danneggiandole anche in modo irreversibile.
Le complicanze dipendono dal tipo specifico di uveite: le uveiti anteriori si possono complicare con la formazione di aderenze tra l’iride e la superficie anteriore del cristallino (sinechie posteriori). Quando queste adesioni si formano attorno alla pupilla si può avere la cosiddetta seclusio pupillare, con conseguente mancato passaggio di umore acqueo dalla camera posteriore del bulbo oculare a quella anteriore, che può portare a un aumento della pressione oculare. Altre complicanze dell’uveite anteriore sono la cataratta e le sofferenze della cornea. Le uveiti intermedie, invece, hanno come complicanze l’edema maculare cistoide e il distacco di retina per trazione. Nelle uveiti posteriori le complicanze riguardano il diretto coinvolgimento della macula da parte dell’infiammazione che provoca:
- edema maculare;
- fenomeni di occlusione dei vasi della retina;
- formazione di nuovi vasi nella coroide e infiammazione del nervo ottico.
Alcune uveiti possono provocare lesione della cornea. Una uveite non trattata può determinare danni irreversibili alla vista e perdita della vista all’occhio interessato.
Prognosi
Nella maggioranza dei casi, l’uveite risponde bene ad un breve ciclo di colliri steroidei e gocce di dilatazione. Nel caso di recidive, aumentano le possibilità di cicatrici, glaucoma, cataratta e altre gravi lesioni oculari che possono portare ad alterazioni permanenti della visione: se non viene eliminata la causa a monte che l’ha determinata, una uveite infatti può recidivare, cioè ripresentarsi più volte.
La prognosi dipende da molti fattori, tra cui:
- età e condizioni generali del paziente;
- cause dell’infiammazione;
- gravità dell’infiammazione;
- presenza o meno di complicanze oculari: edema maculare cistoide, cataratta, glaucoma e distacco di retina;
- fumo (il fumo di sigaretta in genere peggiora la prognosi);
- tempestività nell’intervento;
- bravura del medico;
- capacità del paziente di seguire la terapia assegnatagli.
Una uveite cronica e ricorrente può rappresentare una brusca diminuzione della qualità della vita, sia sociale che professionale (specie in quelle professioni dove l’uso della vista è di primaria importanza). Come abbiamo visto una uveite può potenzialmente determinare perdita della vista nell’occhio interessato, specie se non trattata in modo efficace.
Una grave conseguenza di una uveite è l’ipopion, associato a perforazione della cornea. A tal proposito, leggi: Ipopion (pus nell’occhio): cause, sintomi, diagnosi e trattamento
Consigli
Consigli per la prevenzione di una uveite, sono:
- smettere di fumare;
- avere una buona igiene;
- curare le infezioni oculari;
- evitare traumi ripetuti all’occhio;
- evitare altri soggetti con uveiti infettive;
- evitare di avere rapporti sessuali non protetti con sconosciuti e soggetti infetti da malattia sessualmente trasmissibile;
- evitare ambienti con sostanze chimiche e/o irritanti;
- curare l’eventuale malattia autoimmunitaria.
Per approfondire:
- Irite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Iridociclite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Corioretinite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Panuveite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Uveiti intermedie, pars planite, vitrite: cause, sintomi, diagnosi e cure
Leggi anche:
- Ipopion (pus nell’occhio): cause, sintomi, diagnosi e trattamento
- Cheratite: cause, sintomi, diagnosi, prevenzione, cure, prognosi
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- I colori esistono? Come fa l’occhio umano a distinguerli? Lo spettro visibile
- Policoria, quando un occhio ha due o più pupille: cause, sintomi, immagini, cure
- Corectopia: quando la pupilla dell’occhio non è al centro dell’iride
- Sindrome iridocorneale endoteliale: cause, sintomi, diagnosi, terapia
- Ectopia lentis: quando il cristallino dell’occhio si sposta
- Sinechia oculare anteriore e posteriore: cause, evoluzione, diagnosi, terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Distacco posteriore vitreo: rimedi, cosa fare e cosa NON fare
- Distacco posteriore di vitreo: vitreolisi laser e mini-invasiva
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Distacco posteriore di vitreo: quali sono le cause
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Come cambiare in maniera permanente il colore degli occhi
- Come difendere la salute dei nostri occhi al mare e cosa fare se si irritano?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Occhi rossi, forse è congiuntivite
- Bruciore agli occhi: cause e rimedi naturali
- Cataratta primaria, secondaria, congenita: sintomi e terapie
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Lacrime: di che sono fatte, a che servono e cosa le produce?
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Differenza diottrie, gradi e decimi
- Cosa significa “diottria”? Che significa avere 10/10 di vista?
- Differenza tra strabismo e diplopia
- I muscoli e nervi che controllano i movimenti degli occhi
- Strabismo nell’adulto: risultati dell’intervento
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra maculopatia secca ed umida
- Differenza tra maculopatia e glaucoma
- Differenza tra maculopatia e retinopatia
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra glaucoma angolo aperto e chiuso
- Differenza tra strabismo ed occhio pigro
- Se uso gli occhiali per la presbiopia poi non ne potrò più fare a meno?
- Che vuol dire “occhio dominante”?
- Come vediamo i colori e cos’è lo spettro visibile?
- Da che dipende il colore degli occhi?
- L’occhio quando fissa è fermo? Cosa sono i movimenti saccadici?
- Nei bambini non usare gli occhiali porta ad un aggravamento della miopia?
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
