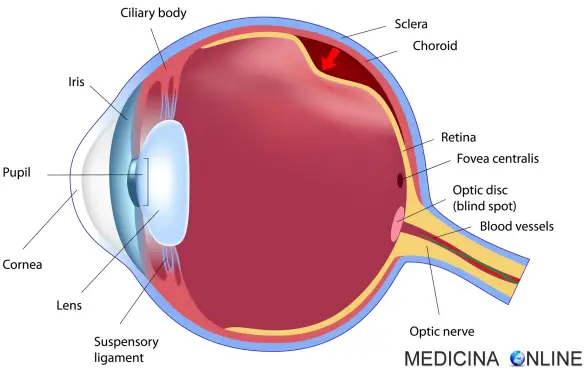
 Con “degenerazione maculare miopica” o “retinopatia miopica” o ancora “maculopatia miopica“, in alcuni casi chiamata “degenerazione maculare giovanile“, si indica una patologia della retina, in particolare della sua zona centrale chiamata macula, tipica delle persone affette da miopia elevata, con una gravità delle alterazioni retiniche che aumenta al crescere del vizio refrattivo anche se alcune alterazioni tipiche degli occhi che non mettono a fuoco da lontano si possono trovare anche in persone affette da una lieve miopia o emmetropi (prive di difetti visivi); dunque sono sempre consigliabili visite oculistiche periodiche, anche in caso di miopia lieve. La degenerazione maculare miopica tende a progredire e peggiorare nel tempo. La degenerazione maculare miopica, al contrario della degenerazione maculare legata all’età (DMLE), tende a presentarsi in giovane età.
Con “degenerazione maculare miopica” o “retinopatia miopica” o ancora “maculopatia miopica“, in alcuni casi chiamata “degenerazione maculare giovanile“, si indica una patologia della retina, in particolare della sua zona centrale chiamata macula, tipica delle persone affette da miopia elevata, con una gravità delle alterazioni retiniche che aumenta al crescere del vizio refrattivo anche se alcune alterazioni tipiche degli occhi che non mettono a fuoco da lontano si possono trovare anche in persone affette da una lieve miopia o emmetropi (prive di difetti visivi); dunque sono sempre consigliabili visite oculistiche periodiche, anche in caso di miopia lieve. La degenerazione maculare miopica tende a progredire e peggiorare nel tempo. La degenerazione maculare miopica, al contrario della degenerazione maculare legata all’età (DMLE), tende a presentarsi in giovane età.
Cause
Nella miopia l’occhio è più allungato rispetto alla norma (superiore a 26 mm). Ciò avviene proporzionalmente al difetto refrattivo, provocando una serie di alterazioni anatomiche: la retina subisce quindi degli stiramenti o delle lesioni in periferia (piccoli fori, anche microscopici) perché non riesce ad adattarsi bene allungamento del bulbo. Pertanto il tessuto retinico risulta essere meno irrorato per mezzo dei vasi sanguigni. Infatti, si assiste all’assottigliamento di uno strato della retina (epitelio pigmentato) suscettibile facilmente a piccole rotture. Nei casi gravi si arriva alla scomparsa dell’epitelio pigmentato retinico e alla presenza fori che provocano, infine, il distacco di retina.
Sintomi
In caso di maculopatia miopica il paziente ha un calo della vista anche importante e più o meno invalidante a seconda della area maculare interessata. Possono essere presenti anche metamorfopsie (distorsione delle immagini).
Diagnosi
La diagnosi avviene principalmente grazie ad una visita oculistica, all’anamnesi, all’esame obiettivo ed a vari test ed esami, tra i quali:
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- esame alla lampada a fessura (o biomicroscopia);
- retinografia tradizionale e a fluorescenza;
- autorefrattometria;
- fluorangiografia retinica;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tavole di Ishihara;
- tonometria;
- test di Amsler o a griglia (una griglia di linee perpendicolari al cui centro compare un piccolo disco nero), che ha la funzione fondamentale di verificare in modo preciso la condizione della capacità visiva nell’area foveale e parafoveale. Nel caso in cui i pazienti dichiarino di non vedere linee rette ma curve la maculopatia è presente.
Non tutti gli esami elencati sono sempre necessari per raggiungere la diagnosi e monitorare la malattia, in genere sono sufficienti:
- esame dell’acuità visiva;
- test di Amsler o a griglia;
- OCT;
- fluorangiografia.
Terapie
Non esiste una terapia medica che curi la retinopatia miopica, tuttavia si possono curare le complicanze che insorgono nella retina di un occhio miope, che viene curata in base alle degenerazioni o lesioni che si vengono ad instaurare. Le rotture, i fori e le aree di maggior assottigliamento retinico (degenerazioni regmatogene) vengono trattate con il laser argon. Contro la formazione di nuovi vasi sottoretinici in zona maculare (CNV) la terapia fotodinamica (PDT) si è dimostrata efficace, così come anche le iniezioni intravitreali di farmaci detti antiangiogenici (o anti-VEGF, che inibiscono la proliferazione di vasi retinici indesiderati).
Leggi anche: Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
Prevenzione
La miopia è dovuta sia a fattori ereditari che a fattori ambientali. È necessario, quindi, far crescere i bambini all’aria aperta, evitare che leggano o giochino in condizioni di scarsa luminosità e bisogna seguire uno stile alimentare (a tutte le età), prediligendo le sostanze antiossidanti. L’assunzione d’integratori alimentari retinici – tra cui la mirtillina – rappresenta una forma di prevenzione importante soprattutto per la protezione dei vasi.
Retinopatia miopica e cecità
La retinopatia miopica non determina cecità completa, tuttavia se può comportare una minorazione visiva rilevante a causa delle sue complicanze (come la neovascolarizzazione coroideale, detta CNV). La CNV può avere un’evoluzione lenta; infatti, dopo un brusco peggioramento iniziale della vista si può assistere a un miglioramento dovuto alla riduzione dei fenomeni emorragici ed essudativi e all’instaurarsi di una fissazione non più centrale, mantenendo quindi una discreta visione al termine della sua evoluzione.
Quando va incontro a cicatrizzazione si può osservare uno scotoma (macchia scura) che col tempo può allargarsi, con conseguente diminuzione della vista sino alla cecità legale (acutezza visiva migliore corretta inferiore a 1/10 o campo visivo inferiore a 20˚ nell’occhio con vista migliore). Altra causa di minorazione visiva può essere lo stafiloma miopico, generalmente presente in giovane età, la cui gravità può aumentare negli anni; la prognosi visiva dipende però dalla sua localizzazione. Infatti, quando lo stafiloma è centrale, nel 50% dei casi il paziente diventa legalmente cieco dopo i 60 anni.
Complicanze
- Stafiloma miopico: si osserva con l’esame del fondo oculare. È localizzato a livello della zona posteriore del bulbo (polo posteriore). È presente in giovane età e consiste in uno sfiancamento oculare che lascia intravedere i vasi sanguigni della sottostante coroide (strato intermedio dell’occhio posto tra la retina e la sclera); si può associare a un’atrofia dell’epitelio pigmentato retinico (strato esterno della retina neurosensoriale, attaccato alla coroide, che nutre le cellule visive).
- Distrofia e atrofia corioretinica: è causata dall’assottigliamento dell’epitelio pigmentato retinico che rende visibile la vascolarizzazione coroideale.
- Tilted disc: è caratterizzato da uno stafiloma decentrato. Il nervo ottico appare di forma ovale con un maggiore asse orizzontale. Si può riscontrare anche in miopie inferiori a 6 diottrie, ma spesso si associa ad un astigmatismo
- Rotture membrana di Bruch: si evidenziano maggiormente negli occhi con una lunghezza assiale superiore a 26 mm. All’esame del fondo oculare appaiono come linee giallastre. Possono essere prive di sintomi o si possono accompagnare ad emorragie sottoretiniche tondeggianti, piccole e a contorni ben definiti. Se presenti a livello foveale (zona centrale della macula) provocano una riduzione della vista.
- Neovascolarizzazione coroideale (CNV): è la complicanza più temibile. Si presenta come una lesione grigiastra al polo posteriore come conseguenza di una rottura della membrana di Bruch. È caratterizzata da essudazione ed emorragie retinica. Provoca visione distorta, annebbiamento e scotoma centrale (zona di non visione al centro del campo visivo).
- Distacco di retina: può essere posteriore, partendo da un foro maculare o si può originare da una rottura retinica periferica.
Leggi anche:
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
