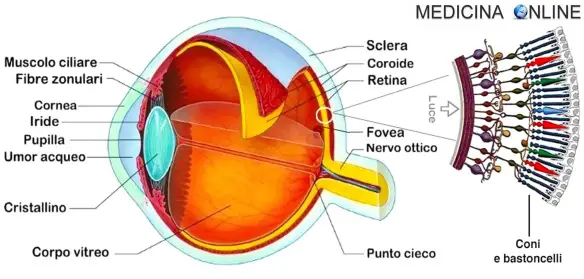
 Con degenerazione maculare legata all’età (DMLE) si indica una patologia che colpisce la macula, cioè la zona centrale della retina. Può essere monolaterale o, più frequentemente, bilaterale, andando ad interessare entrambi gli occhi. La DMLE è una malattia ad eziologia multifattoriale ed ha andamento progressivo, portando alla perdita completa ed irreversibile della visione centrale. La degenerazione maculare legata all’età (DMLE), al contrario della degenerazione maculare miopica, tende a presentarsi in età avanzata. Nei paesi industrializzati, tra cui l’Italia, la DMLE è la prima causa di ipovisione nei soggetti con oltre 60 anni di età, tuttavia può presentarsi anche nella sua forma giovanile.
Con degenerazione maculare legata all’età (DMLE) si indica una patologia che colpisce la macula, cioè la zona centrale della retina. Può essere monolaterale o, più frequentemente, bilaterale, andando ad interessare entrambi gli occhi. La DMLE è una malattia ad eziologia multifattoriale ed ha andamento progressivo, portando alla perdita completa ed irreversibile della visione centrale. La degenerazione maculare legata all’età (DMLE), al contrario della degenerazione maculare miopica, tende a presentarsi in età avanzata. Nei paesi industrializzati, tra cui l’Italia, la DMLE è la prima causa di ipovisione nei soggetti con oltre 60 anni di età, tuttavia può presentarsi anche nella sua forma giovanile.
Se siete interessati alla degenerazione maculare di tipo miopico, leggete questo articolo: Degenerazione maculare miopica: cause, sintomi, diagnosi, terapia
Cause e fattori di rischio
Le cause della malattia non sono state ancora del tutto chiarite e spesso rimangono ignote. Fattori di rischio che aumentano il rischio di soffrire di DMLE, sono:
- età uguale o superiore a 50 anni;
- famigliarità;
- fumo di sigarette (più alto è il numero di sigarette fumate, più alto è il rischio);
- esposizione alla luce solare senza protezioni;
- avere un fototipo “chiaro” (occhi, capelli e carnagione chiari);
- ipertensione arteriosa;
- obesità;
- dieta povera di vitamine e ricca di grassi;
- ipercolesterolemia;
- chirurgia della cataratta;
- sesso femminile;
- abuso di alcolici;
- uso prolungato di alcuni farmaci come antimalarici, tamoxifene, tioridazina e clorpromazina.
Sintomi e segni iniziali
I primi sintomi e segni di degenerazione maculare possono non essere immediatamente riconosciuti poiché l’occhio sano riesce a bilanciare i problemi dell’altro nascondendoli, perciò il paziente può riferire di vedere meno bene rispetto al solito, ma comunque in modo soddisfacente.
Sintomi e segni tardivi
Progressivamente la degenerazione maculare determina un peggioramento dei sintomi e dei segni, ma non porta alla cecità completa perché la visione laterale si conserva. Il sintomo principale delle maculopatie è una caratteristica perdita della funzione visiva senza tuttavia dolore. I sintomi e segni principali generalmente sono:
- perdita di visione al centro del campo visivo (scotoma positivo), da non confondere con la visione di una macchia nera nella zona centrale del campo visivo (scotoma negativo), come denunciato da pazienti colpiti da neurite ottica. Nel nostro caso la parte dell’occhio non sana è quella della fovea, cioè la parte centrale della macula, che distorce e rende quasi irriconoscibili i volti e le espressioni di un probabile interlocutore. Tali problemi possono verificarsi e maturare molto velocemente;
- distorsione delle immagini (metamorfopsie) in quanto gli oggetti appaiono deformati e rimpiccioliti: le righe di congiunzione delle piastrelle non si vedono più diritte;
- errata percezione della dimensione degli oggetti osservati.
Diagnosi
La diagnosi di DMLE avviene principalmente grazie ad una visita oculistica, all’anamnesi, all’esame obiettivo ed a vari test ed esami, tra i quali:
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- esame alla lampada a fessura (o biomicroscopia);
- retinografia tradizionale e a fluorescenza;
- autorefrattometria;
- fluorangiografia retinica;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tavole di Ishihara;
- tonometria;
- test di Amsler o a griglia (una griglia di linee perpendicolari al cui centro compare un piccolo disco nero), che ha la funzione fondamentale di verificare in modo preciso la condizione della capacità visiva nell’area foveale e parafoveale. Nel caso in cui i pazienti dichiarino di non vedere linee rette ma curve la maculopatia è presente.
Non tutti gli esami elencati sono sempre necessari per raggiungere la diagnosi e monitorare la malattia, in genere sono sufficienti:
- esame dell’acuità visiva;
- test di Amsler o a griglia;
- OCT;
- fluorangiografia.
Tipologie
Le maculopatie si dividono in due categorie, ereditarie o acquisite. Si riconoscono tre tipi di degenerazione maculare acquisite:
- degenerazione maculare “secca” o “non essudativa”;
- degenerazione maculare “umida” o “essudativa” o “neovascolare”;
- pucker maculare.
Altre tipologie di forme acquisite sono:
- foro maculare idiopatico;
- corioretinopatia sierosa centrale;
- edema maculare cistoide;
- maculopatia miopica;
- membrane epiretiniche;
- strie angioidi.
DMLE secca
La maculopatia meno aggressiva è quella non essudativa o secca, è più lenta delle altre tipologie e meno comune. Colpisce entrambi gli occhi ma lo fa asimmetricamente: le cellule visive scompaiono o non funzionano poiché la retina si assottiglia. Circa il 90% dei pazienti presenta la forma secca e solo il 10% progredisce verso la forma umida. Per combattere questa forma ad oggi non si può ricorrere al laser ma si usano integratori alimentari. Nella DMLE secca sono presenti depositi sottoretinici (drusen), alterazioni pigmentarie e, successivamente, perdita di epitelio retinico a bordi definiti (atrofia geografica). La perdita della vista è di solito graduale e dipende dall’estensione delle lesioni a livello maculare. Non esiste alcun trattamento provato per questa forma; tuttavia, la visione centrale è spesso conservata e non tutti i pazienti vanno incontro ad una grave riduzione delle capacità visive. Le caratteristiche peculiari sono:
- assenza di edema maculare;
- drusen dure: sulla zona maculare si formano depositi proteici e glicemici dovuti al riassorbimento sanguigno;
- assenza di emorragie sottoretiniche.
DMLE umida
La maculopatia più aggressiva è quella umida: è veloce ma è tuttavia la meno diffusa. È causata da miopia, o da trombosi venosa, diabete, età etc ed è la conseguenza dell’accumulo del liquido che fuoriesce dai neovasi della retina centrale che appunto va a condensarsi in una macula. In questa ultima si creano vasi sanguigni retinici anomali (neovascolarizzazione coroideale o CNV) che si evolvono creando cicatrici sottoretiniche. Il 10% dei pazienti affetti da DMLE umida hanno cicatrici non sottoretiniche ma bensì verso la coroide. Un’altra sottocategoria di maculopatia umida è la vasculopatia polipoidale che colpisce il 3-4% dei pazienti affetti da DMLE umida. Essa consiste in sanguinamenti sotto la retina con il successivo sollevamento dell’epitelio pigmentato. Le terapie migliori con la forma umida intervengono attraverso iniezioni intravenali ripetute all’interno dell’occhio oppure attraverso l’uso del laser. Le caratteristiche peculiari sono:
- presenza di edema maculare;
- drusen molli: i depositi hanno diffusione spaziale maggiore, con bordi indistinti; la proliferazione di vasi sanguigni, dovuta all’ipossia, tende ad aggravare il quadro clinico;
- emorragie sottoretiniche frequenti.
Pucker maculare
L’ultima categoria di degenerazione maculare è chiamata pucker maculare: in questo tipo di patologia cui cresce una sottile membrana all’interno della retina che può portare ad una visione deformata. Lo stadio precedente ad esso è la maculopatia a cellophane. Per diagnosticare immediatamentre il pucker maculare si usa principalmente l’OCT.
Per approfondire, leggi: Pucker maculare: cause, sintomi e terapie
Trattamenti
Nei casi di iniziazione della malattia, prima di un vero e proprio intervento, è necessario considerare dei piccoli consigli che possono riuscire anche a limitare il rischio dell’evoluzione della maculopatia. Alcuni dati scientifici mostrano che attuando uno stile di vita sano molti pazienti hanno stabilizzato il deterioramento retinico.
Consigli per modificare il proprio stile di vita
Si consiglia di:
- limitare il fumo di sigaretta
- evitare lo sfregamento degli occhi
- evitare l’assunzione di anticoagulanti o fluidificanti ematici
- alimentarsi con una dieta povera di grasso e colesterolo e ricca di sostanze antiossidanti (vitamina C, vitamina E, zinco etc.), frutta fresca, noci e cibi ricchi di acidi grassi polinsaturi (Omega-3 e Omega-6)
- perdere peso se in sovrappeso o obesi;
- idratarsi con adeguati liquidi giornalieri (almeno 1,5 litri di acqua al giorno)
- proteggere gli occhi dai raggi ultravioletti del sole;
- evitare gli alcolici.
Luteina e zeaxantina: cibi ed integratori consigliati
Negli ultimi anni hanno preso piede nel commercio alcuni integratori alimentari a base di luteina e zeaxantina i quali sono i principali carotenoidi contenuti nella macula.
- La luteina filtra la luce e quindi inibisce gli effetti nocivi delle radiazioni, si trova in vegetali verdi o gialli (broccoli, cavoli, spinaci, zucche e piselli); aumenta in quantità con l’andare dell’età ed infatti se si assume la luteina di più nell’infanzia e nella pubertà diminuisce l’incidenza dalla malattia.
- La zeaxantina è un carotenoide della famiglia delle xantofille ed è presente soprattutto in alimenti come il granoturco, il succo d’arancia, il mango e il tuorlo d’uovo, ai quali conferisce, insieme al carotene, il colore.
Un ottimo integratore di luteina e zeaxantina, consigliato ed usato dal nostro Staff sanitario, è quello prodotto da Nutravita: https://amzn.to/3t2YEbT
A tale integratore vi consiglio anche di associare due integratori:
- multivitaminico e multiminerale: https://amzn.to/2NEizvu
- omega 3: https://amzn.to/2OKDWaF
Trattamento laser
In caso di maculopatia umida il laser può essere un buon trattamento: utilizza un raggio di luce che elimina i neovasi dal quale fuoriesce il liquido anomalo. Il laser di colore giallo serve per chiudere l’anastomosi responsabile della proliferazione angiomatosa retinica. Si può intervenire in diversi modi: se per esempio i neovasi sono ben visibili da poco tempo alla Fluorangiografia possono essere chiusi con il laser mentre se sono situati al centro della macula e sono presenti da molto tempo è necessario procedere in maniera differente.
Iniezioni intravitreali
Per bloccare direttamente la proteina VEGF sono stati messi a punto dei farmaci anti-VEGF che inibiscono la formazione di nuovi vasi sanguigni. Con questo trattamento si iniettano farmaci all’interno dell’occhio per stabilizzare lo stato delle retine dei pazienti affetti da DMLE umida. Essi bloccano la nascita dei vasi sanguigni attraverso una serie di iniezioni (1-3 mesi di iniezioni costante fino al miglioramento) fatte in ambulatorio o in sala operatoria (in alcuni casi). Se ci dovesse essere una ricaduta visiva o se si riscontrasse la presenza del liquido ambiguo è importante fare dei nuovi esami OCT-angiografia. Tra tali farmaci, ricordiamo:
- Lucentis (Ranibizumab);
- Macugen (pegaptanib);
- Eylea o Aflibercept;
- Avastin (bevacizumab).
Impianto di cortisone
Il cortisone è utilizzato per la cura di uveiti, edema maculare secondario a retinopatia diabetica, edema maculare secondario a occlusione venosa retinica e degenerazione maculare senile (attraverso iniezioni intravitreali). Si può somministrare in sospensione, attraverso i cristalli di triamcinolone, in soluzione oppure in fase solida, con il desametasone (Ozurdex). Quest’ultimo è ciò che viene utilizzato maggiormente: è una microcompressa che si scioglie lentamente fino a riassorbimento completo. Come per le iniezioni intravitreali precedenti le somministrazioni devono avvenire per 4-5 mesi consecutivi. Il desametason è un corticosteroie e blocca il fattore di crescita endoteliale vascolare (VEGF) e altre sostanze coinvolte. Gli studi sull’Ozurdex sono stati due, condotti su 1 267 pazienti con maculopatia. Come negli altri studi veniva comparato il desametasone conila placebo, una finta iniezione. Gli effetti positivi si sono presentati dopo 90, 180 giorni: il 23% dei pazienti sottoposti all’esame di vista standard erano riusciti a leggere molte più lettere della tabella contro il 17% di pazienti curati con placebo. Nel secondo studio le percentuali rimasero stabili: un 22% contro un 12%. Il dosaggio e il prolungamento nel tempo del cortisone e della terapia può portare a degli effetti indesiderati, come l’aumento della pressione intraoculare, l’emorragia congiuntivale (la probabile conseguenza dell’iniezione) e la formazione della cataratta (per eliminare il cortisone in circolo il paziente deve curarsi con un collirio). Infine, il paziente per essere sottoposto a questa terapia non deve essere allergico né all’Ozurdex né ai suoi eccipienti.
Traslocazione retinica
Con l’intervento della traslocazione retinica si ruota, come dice il nome stesso, la retina dell’occhio spostando la macula dove l’epitelio pigmentato non è stato ancora danneggiato. È un’operazione molto complessa ma nel 30% (delle volte anche il 50%) dei casi riesce a stabilizzare la maculopatia. Prima di decidere di portare avanti un’operazione simile il paziente deve fare altri esami per verificare quale sia lo stato della retina nelle altre zone dell’epitelio pigmentato. Nel caso in cui la retina sia in perfette condizioni si porta avanti l’operazione: la retina viene stabilizzata iniettando olio di silicone mentre il laser a 360° esegue la corretta adesione. Alla fine la visione dell’occhio sarà ruotata e per eliminare questa modifica il chirurgo dovrà indurre una rotazione inversa dei muscoli oculari mentre asporterà l’olio di silicone.
Terapia fotodinamica
La terapia fotodinamica è spesso usata insieme alle iniezioni intravitreali e per la cura della maculopatia miope e umida. Con questa terapia si inietta endovena una sostanza fotosensibilizante, chiamata Verteporfina, che si accumula selettivamente nei neovasi. La Verteporfina viene attivata attraverso un laser non termico il quale produce le forme reattive dell’ossigeno in grado di distruggere i vasi sanguigni selezionati. Messa a punto nell’ambito oncologico la terapia deve essere ripetuta più volte: 3-4 volte nel corso nel primo anno e 2-3 volte nel secondo anno. Nei tre giorni dopo le sedute è importante non esporsi al sole poiché la luce potrebbe creare dei danni.
Cellule staminali
E’ un trattamento ancora nella fase sperimentale che avviene attraverso il trapianto di cellule epiteliali del pigmento retinico derivato dalle cellule staminali pluripotenti indotte: si preleva un pezzetto di cute da un paziente affetto da degenerazione maculare e si isola le cellule per trasformarle in cellule della retina.
Leggi anche:
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su LinkedIn, su Tumblr e su Pinterest, grazie!
