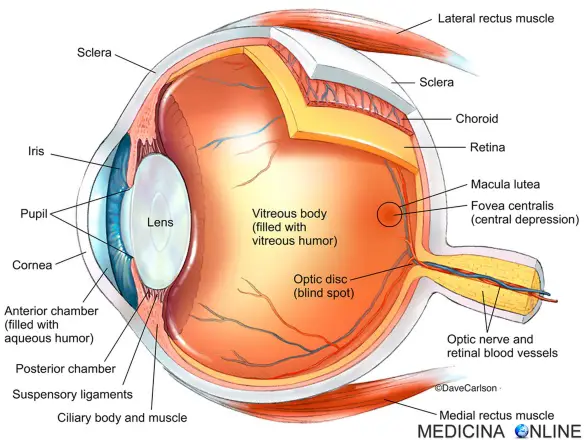
 Con “trabeculectomia” ci si riferisce ad un intervento chirurgico oculistico che la lo scopo di arrestare la progressione del danno oculare provocato da una pressione intraoculare cronicamente elevata caratteristica del glaucoma. E’ un intervento chirurgico invasivo quindi dovrebbe essere effettuato solo su pazienti con diagnosi certa di glaucoma e che abbiano dimostrato una scarsa risposta ai farmaci (colliri ipotonizzanti) e/o una scarsa tolleranza nei loro confronti.
Con “trabeculectomia” ci si riferisce ad un intervento chirurgico oculistico che la lo scopo di arrestare la progressione del danno oculare provocato da una pressione intraoculare cronicamente elevata caratteristica del glaucoma. E’ un intervento chirurgico invasivo quindi dovrebbe essere effettuato solo su pazienti con diagnosi certa di glaucoma e che abbiano dimostrato una scarsa risposta ai farmaci (colliri ipotonizzanti) e/o una scarsa tolleranza nei loro confronti.
Controindicazioni
L’intervento è adatto alla maggioranza dei pazienti ad eccezione di quelli con glaucoma allo stadio terminale: in tali casi non porterebbe ad alcun beneficio.
Preparazione
Nei gironi precedenti generalmente il paziente è invitato ad instillare specifici colliri prescritti dal medico; il giorno precedente dell’intervento il paziente si deve presentare per la verifica della pressione oculare ed un controllo generale.
Intervento
L’intervento prevede l’asportazione di una piccola porzione profonda di tessuto oculare esterno (limbus corneo-sclerale contenente il trabecolato e il canale di Schlemm) creando una sorta di “sportellino” per far defluire l’umor acqueo, facendo così diminuire la pressione interna dell’occhio. Più precisamente lumor acqueo filtra attraverso uno spazio che si trova sotto la congiuntiva e fuoriesce dall’occhio dalla parte anteriore chiamata “camera” mediante una fistola creata chirurgicamente. La parte di occhio asportata durante l’intervento è un piccolo tassello di tessuto sclero-corneale delle dimensioni di circa 1 x 3 mm e al di sopra dell’area di filtrazione viene suturata la congiuntiva.
Anestesia
La trabeculectomia negli adulti viene praticata in anestesia locale mediante un’iniezione retrobulbare di circa 3 cc di anestetico. La trabeculectomia nei bambini viene invece praticata in anestesia
Durata
La durata trabeculectomia è generalmente di circa 30-45 minuti, salvo complicazioni che potrebbero prolungarne la durata.
E’ dolorosa, fastidiosa o rischiosa?
Durante una trabeculectomia il paziente viene fatto sdraiare su una poltrona. L’occhio rimane scoperto, invece il viso e la maggior parte del corpo vengono coperti con un telo sterile steso su supporti che mantengono liberi naso e bocca per respirare. Durante l’intervento il paziente non avverte alcun dolore grazie all’anestesia mentre potrebbe essere fastidioso il momento in cui quest’ultima viene somministrata. L’operazione è generalmente ritenuta sicura se eseguita da un chirurgo esperto, tuttavia alcune complicanze possono presentarsi.
Leggi anche:
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
Complicanze intraoperatorie
I rischi e complicanze che possono verificarsi durante l’operazione sono le emorragie, l’allergia a materiali e sostanze usati per l’operazione e l’anestesia, traumi a strutture vicine a quelle operate.
Complicanze nel postoperatorio
Le complicanze postoperatorie includono:
- peggioramento dell’opacità del cristallino;
- perdita di 3 o più linee di acuità;
- infezioni;
- sanguinamenti;
- eccessivo deflusso dell’umor acqueo verso l’esterno che causa una riduzione della pressione intraoculare (ipotono);
- formazione di aderenze nell’angolo della camera anteriore dell’occhio (goniosinechie) e di anomale dislocazioni dell’umore acqueo appena formato;
- inefficacia del trattamento con necessità di nuovo intervento (ad esempio con innesto di impianto drenante.
Convalescenza, tempi di recupero e guarigione
La chirurgia del glaucoma viene eseguita in regime di day-surgery, senza ricovero notturno: il paziente può quindi tornare a casa subito dopo l’intervento (non deve guidare e deve essere accompagnato da altra persona). I controlli postoperatori vengono eseguiti fin dal primo giorno e sono essenziali per la buona riuscita dell’intervento, in quanto consentono al chirurgo di controllare se la pressione intraoculare ha raggiunto il valore desiderato e, qualora sia troppo bassa o alta, di adottare i provvedimenti del caso.
Nei primi giorni dopo l’intervento, quando i processi cicatriziali sono ancora all’inizio e non vi è alcun ostacolo alla filtrazione lungo il tubo di silicone, vi potrebbe essere il rischio di ipotono (abbassamento eccessivo della pressione intraoculare). Nelle prime 2-3 settimane dopo l’intervento la pressione intraoculare potrebbe subire delle fluttuazioni della pressione sia “in alto” che “in basso” ma più spesso tendenti verso valori elevati, che superano i 20 mmHg). Una terapia medica adeguata è di norma in grado di controllare sia l’eventuale ipertono sia la possibile comparsa di dolore o fastidio all’occhio. In alcuni pazienti tuttavia, l’eccessivo abbassamento o innalzamento della pressione intraoculare può essere risolto soltanto con un secondo intervento chirurgico.
Per circa un mese dopo l’intervento il paziente deve instillare alcuni colliri, necessari per ridurre l’infiammazione e per prevenire le infezioni.
Nelle prime 3-4 settimane dopo l’intervento occorre fare grande attenzione a:
- non compiere sforzi eccessivi (ad esempio sollevamento pesi) perché questo potrebbe comportare una brusca alterazione della pressione oculare;
- evitare l’esposizione al sole;
- evitare gli sport acquatici (nuoto);
- evitare lo sfregamento degli occhi;
evitare qualunque trauma all’occhio operato; - dormire sul lato opposto all’occhio operato;
- applicare sull’occhio operato l’apposito copriocchio in plastica trasparente durante la notte.
Il dolore può essere controllato con paracetamolo (Tachipirina) o FANS (antinfiammatori non steroidei) solo dopo parere positivo del medico.
Nei primi due mesi le visite di controllo sono settimanali. A partire dal terzo mese vengono riprogrammanti controlli a distanza variabile in base al decorso postoperatorio. I tempi di recupero sono generalmente di circa 3-4 settimane ma variano decisamente in funzione di molti fattori come età del paziente e sue eventuali altre patologie.
Successo della trabeculectomia
Il trattamento è efficace in molti casi. A quattro anni dall’operazione l’obiettivo di mantenere una pressione intraoculare minore o uguale a 18 mmHg, è raggiunto in circa il 70% dei pazienti, anche se tale valore è fortemente influenzato da vari fattori come età del paziente, sue eventuali altre patologie e bravura del chirurgo.
Gli eventuali insuccessi nella trabeculectomia sono legati generalmente ad una cicatrizzazione che ostacola il deflusso dell’umor acqueo: per prevenire questo processo (che si manifesta rapidamente specie nei giovani o nei diabetici) si usano sostanze particolari che inibiscono la proliferazione del tessuto cicatriziale (antimetaboliti) o si procura artificialmente un aumento del deflusso innestando un impianto drenante.
Impianti drenanti
Qualora una o più trabeculectomie non siano riuscite ad ottenere la riduzione pressioria desiderata a causa dei processi cicatriziali, oppure il rischio di fallimento della trabeculectomia sia considerato troppo alto, la scelta del chirurgo ricade sugli impianti di drenaggio, come quello di Baerveldt o quello di Molteno. Questi dispositivi prevedono il deflusso dell’umore acqueo attraverso un piccolo tubo in silicone la cui estremità viene introdotta all’interno dell’occhio. L’estremità opposta del tubo in silicone si raccorda ad un guscio in materiale sintetico, il quale viene suturato alla parete esterna dell’occhio. Il guscio consente la creazione di uno spazio all’interno del quale l’umore acqueo può raccogliersi indipendentemente dai processi cicatriziali.
L’impianto di Baerveldt e quello di Molteno rappresentano oggi gli impianti di scelta; numerosi studi hanno dimostrato che essi offrono importanti vantaggi in termini di sicurezza e di efficacia. Entrambi sono costituiti da un tubo di silicone (con diametro esterno di 0,6 mm ed interno di 0,3 mm) inserito su un guscio anch’esso di silicone. Il guscio è sottile (spessore di 1 mm) e flessibile. L’intervento dura circa un’ora e viene eseguito in anestesia locale. Le principali indicazioni all’intervento sono:
- fallimento di precedente intervento antiglaucomatoso;
- glaucomi afachici e pseudofachici, in quanto gli occhi già sottoposti ad estrazione di cataratta (con o senza l’impianto di una lente artificiale) possono presentare reazioni cicatriziali eccessive, che in alcuni casi richiedono l’utilizzo di un impianto di drenaggio;
- glaucoma in occhi sottoposti a trapianto di cornea;
- glaucoma uveitico;
- glaucoma da emulsione di olio di silicone;
- glaucoma pediatrico.
Leggi anche:
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Differenza tra iridotomia e iridectomia: tecniche e rischi
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
