 La sclera è la parte dell’occhio comunemente chiamata “bianco dell’occhio” ed è una membrana fibrosa che riveste in gran parte il bulbo oculare, circa i 5/6 della sua superficie. La sclera è ricoperta esternamente dalla congiuntiva, mentre anteriormente confina con la cornea; posteriormente lascia passare il nervo ottico. E’ costituita principalmente da fibre connettivali che si intrecciano tra loro in varie direzioni disposte principalmente come i meridiani e i paralleli di un mappamondo. Per approfondire: Sclera: anatomia, funzioni e patologie in sintesi
La sclera è la parte dell’occhio comunemente chiamata “bianco dell’occhio” ed è una membrana fibrosa che riveste in gran parte il bulbo oculare, circa i 5/6 della sua superficie. La sclera è ricoperta esternamente dalla congiuntiva, mentre anteriormente confina con la cornea; posteriormente lascia passare il nervo ottico. E’ costituita principalmente da fibre connettivali che si intrecciano tra loro in varie direzioni disposte principalmente come i meridiani e i paralleli di un mappamondo. Per approfondire: Sclera: anatomia, funzioni e patologie in sintesi
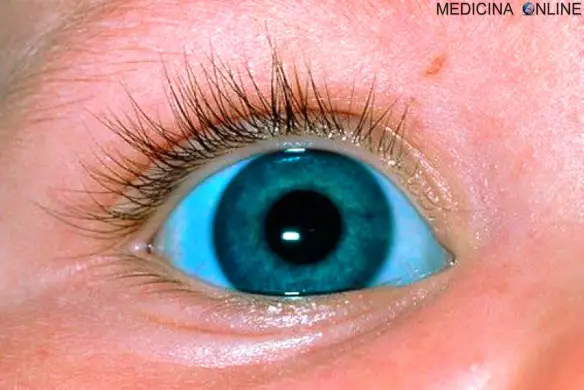
Colore normale della sclera
La parte esterna della sclera (quella visibile) ha un colorito bluastro nel bambino in relazione alla maggior sottigliezza della membrana che lascia così trasparire la sottostante corioidea molto vascolarizzata. La sclera assume un colorito bianco-biancastro nell’adulto, per poi diventare progressivamente biancastro-giallastro con l’età a causa del deposito di grasso.
Colore patologico della sclera
Non sempre ma eventuali cambiamenti di colore della sclera possono effettivamente essere spia di malattie dell’occhio o sistemiche: in questo caso il colore che assume la sclera aiuta il medico oftalmologo a raggiungere più agevolmente la diagnosi durante la visita oculistica, aiutato in alcuni casi da alcune indagini come:
- esame del fondo oculare;
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- tomografia ottica computerizzata (OCT);
- esame alla lampada a fessura (o biomicroscopia);
- retinografia tradizionale e a fluorescenza;
- fluorangiografia retinica;
- ecografia oculare;
- tonometria.
Sclera arrossata-grigiastra, gonfia e dolorante nelle scleriti
La sclera può andare incontro a infiammazioni chiamate scleriti, generalmente espressione di patologie generali (artrite reumatoide, vasculiti sistemiche, poliartrite nodosa, malattia di Wegner e spondilite anchilosante) o di infezioni a causa di virus erpetici (varicella/zoster) o di batteri provenienti da congiuntiva, cornea, uvea o dai tessuti orbitari. Le scleriti sono frequenti soprattutto nelle donne tra i 40 ed i 60 anni. La sclera appare gonfia ed arrossata e/o grigiastra-rossastra, inoltre il paziente ha:
- dolore oculare anche intenso che aumenta muovendo gli occhi;
- riduzione della visione;
- iperlacrimazione;
- ipersensibilità alla luce (fotofobia).
Le scleriti possono anche essere posteriori: in questi casi si associano generalmente ad uveite, cataratta o pars planite (uveite intermedia) possono manifestarsi con distacco retinico essudativo, emorragie retiniche ed èdema maculare cistoide. In questi casi si lamenta dolore irradiato alla tempia, allo zigomo e all’arcata sopraccigliare; nei casi più gravi si può avere diplopia. Complicanze delle scleriti sono:
- riduzione grave della vista;
- assottigliamento sclerale;
- uveiti;
- cheratopatie (patologie della cornea).
La terapia sintomatica delle scleriti si avvale di corticosteroidi per via topica e sistemica (antinfiammatori in grado di ridurre il dolore), tuttavia la terapia specifica dipende dalla gravità della sclerite e soprattutto dalla causa a monte che l’ha determinata, ad esempio autoimmune o infettiva.
Sclera rossa e nodulo nelle episcleriti
Quando l’infiammazione coinvolge solo lo strato più superficiale della sclera si parla di “episclerite”: l’esordio è spesso acuto con l’occhio diventa improvvisamente rosso, non c’è mai secrezione, ma ci può essere un aumento della lacrimazione. Spesso le episcleriti si possono presentare con un nodulo che solleva la congiuntiva sovrastante (episclerite nodulare). Generalmente il rossore è intenso e frequentemente interessa solo un settore dell’occhio.
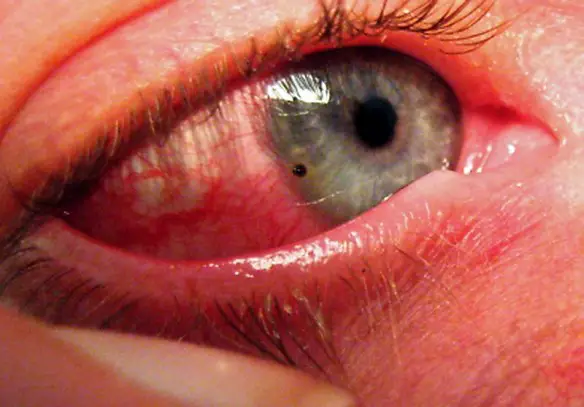
Sclera rossa e gonfia nella congiuntivite
La sclera può arrossarsi e gonfiarsi anche nella congiuntivite, una infiammazione della congiuntiva (membrana mucosa che riveste la parte bianca dell’occhio e la superficie interna delle palpebre), causata da sensibilità eccessiva a sostanze estranee. Esistono varie forme cliniche: congiuntivite allergica stagionale, congiuntivite primaverile, cheratocongiuntivite atopica, congiuntivite giganto-papillare e dermatocongiuntivite da contatto. Tutte le forme allergiche mostrano un certo grado di infiammazione e tendono a ripresentarsi in forma più o meno accentuata a seconda delle stagioni. Per approfondire: Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
Colore giallo-giallastro nell’ittero
La sclera assume un colore tipicamente giallastro in caso di ittero a causa dell’accumulo di pigmenti biliari ed in questo caso anche la pelle assume colorito giallastro; a tal proposito leggi anche:
- Ittero emolitico, colestatico, ostruttivo, neonatale: significato, occhi, cura
- Pelle gialla: differenza tra ittero e carotenodermia
- Bilirubina diretta e indiretta: ittero, significato, patologie collegate
- Anemia emolitica: farmaci, bilirubina, ittero, diagnosi di laboratorio
Colore blu-bluastro nella osteogenesi imperfetta di tipo 1
Una sfumatura bluastra dovuta all’assottigliamento della sclera si può manifestare nell’adulto in caso di artrite reumatoide, per approfondire leggi: Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
La sclera può assumere un colore tendente al bluastro nel bambino in caso di osteogenesi imperfetta, una malattia genetica caratterizzate da un aumento della fragilità scheletrica, una diminuzione della massa ossea e una suscettibilità alle fratture di gravità variabile, dovuta a mutazioni dei geni che codificano per la sintesi di collagene tipo I. L’osteogenesi imperfetta caratterizzata dal colore blu delle sclere è il tipo 1. Per approfondire: Osteogenesi imperfetta (malattia delle ossa di cristallo): cause, sintomi e cure
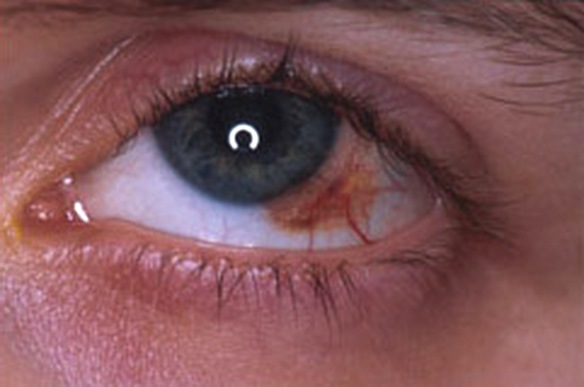
Macchie scure sulla sclera
La presenza di macchie scure sulla sclera potrebbero indicare la presenza di un tumore oculare, a tal proposito leggi: Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
Leggi anche:
- I muscoli e nervi che controllano i movimenti degli occhi
- Sclera: anatomia, funzioni e patologie in sintesi
- Cheratocono: cause, sintomi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Elettroretinografia (ERG): come si esegue l’esame e in cosa consiste
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Retinopatia diabetica: cause, sintomi e terapie
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
