 La tetralogia di Fallot (pronuncia “Fallò”) detta anche “tetralogia di Steno-Fallot” o “sindrome del bambino blu” o “quadrilogia di Fallot” (in inglese “steno-Fallot tetralogy” o “tetralogy of Fallot” da cui l’acronimo TOF o ToF) è una malformazione cardiaca congenita, cioè già presente alla nascita, che classicamente ha quattro elementi anatomici che differenziano il cuore del neonato con tetralogia di Fallot dal cuore di un neonato sano. Se alla tetralogia di Fallot si associa anche il “forame ovale pervio” oppure un difetto del setto interatriale, la sindrome viene denominata “pentalogia di Fallot“.
La tetralogia di Fallot (pronuncia “Fallò”) detta anche “tetralogia di Steno-Fallot” o “sindrome del bambino blu” o “quadrilogia di Fallot” (in inglese “steno-Fallot tetralogy” o “tetralogy of Fallot” da cui l’acronimo TOF o ToF) è una malformazione cardiaca congenita, cioè già presente alla nascita, che classicamente ha quattro elementi anatomici che differenziano il cuore del neonato con tetralogia di Fallot dal cuore di un neonato sano. Se alla tetralogia di Fallot si associa anche il “forame ovale pervio” oppure un difetto del setto interatriale, la sindrome viene denominata “pentalogia di Fallot“.
Diagnosi
La diagnosi si basa per prima cosa sull’anamnesi e sull’esame obiettivo: se la madre è diabetica, fumatrice, ultraquarantenne ed il bimbo è prematuro e presenta cianosi e difficoltà respiratorie, il medico dovrebbe considerare la tetralogia di Fallot come una possibilità probabile. Il dubbio diagnostico viene poi confermato da tre diversi test diagnostici essenziali utilizzati per la diagnosi della tetralogia di Fallot:
- radiografia del torace (RX torace),
- elettrocardiogramma (ECG),
- ecocardiogramma (ECG) ed ecocolordoppler cardiaco.
L’ecocardiografia determina la diagnosi finale e in genere offre informazioni sufficienti per la pianificazione del trattamento chirurgico. In circa la metà di tutti i casi, la tetralogia di Fallot viene diagnosticata prima della nascita (diagnosi prenatale) grazie all’ecocardiogramma.
Radiografia del torace
Prima che diventassero disponibili tecniche più sofisticate, la radiografia del torace era il metodo diagnostico definitivo. L’aspetto anormale “coeur-en-sabot” (cuore con conformazione a “zoccolo”, in inglese “boot-shaped’ heart”) di un cuore con tetralogia di Fallot è classicamente visibile tramite radiografia del torace, sebbene la maggior parte dei bambini con tetralogia potrebbe non mostrare questo risultato. La forma a zoccolo (o “a stivale” o comunque simile ad una scarpa) del cuore è dovuta all’ipertrofia ventricolare destra e al segmento arterioso polmonare concavo presenti nella tetralogia di Fallot. I campi polmonari sono spesso scuri (assenza di segni polmonari interstiziali) a causa della diminuzione del flusso sanguigno polmonare.
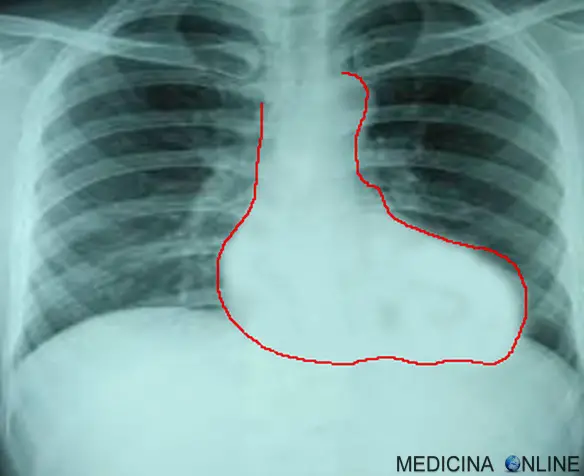
Radiografia del torace di neonato con tetralogia di Fallot: visibile il cuore a zoccolo
Elettrocardiogramma
Un elettrocardiogramma (ECG) è una delle procedure più importanti per la valutazione del cuore. Piccoli elettrodi vengono applicati in aree specifiche del corpo, vicino al torace, al braccio e al collo. I cavi delle derivazioni collegano gli elettrodi a una macchina ECG. Viene quindi misurata l’attività elettrica del cuore. Gli impulsi elettrici normali aiutano a mantenere il flusso sanguigno corretto coordinando le contrazioni in diverse aree del cuore. Questi impulsi sono registrati da un ECG, che mostra la velocità, il ritmo, l’intensità e la tempistica degli impulsi elettrici mentre viaggiano attraverso il cuore. L’elettrocardiografia nel bimbo con tetralogia di Fallot mostra l’ipertrofia ventricolare destra insieme alla deviazione dell’asse destro. L’ipertrofia ventricolare dx è notata sull’ECG come onde R alte nella derivazione V1 e onde S profonde nella derivazione V5-V6.
Ecocardiogramma e colordoppler
I difetti cardiaci congeniti vengono ora diagnosticati con l’ecocardiografia, che è rapida, economica e non comporta radiazioni, inoltre è molto specifica e può essere eseguita in fase prenatale, tuttavia è una tecnica “operatore dipendente” quindi l’ecografista deve essere esperto. L’ecocardiografia stabilisce la presenza di tetralogia di Fallot dimostrando le alterazioni anatomiche classicamente presenti nella tetralogia. Molti pazienti vengono diagnosticati in fase prenatale. Con l’uso del colordoppler si misura il flusso all’interno del cuore ed il grado di stenosi polmonare. Nel periodo neonatale viene eseguito un attento monitoraggio del dotto arterioso per garantire che vi sia un adeguato flusso sanguigno attraverso la valvola polmonare.
Cateterismo cardiaco
In alcuni casi, l’anatomia dell’arteria coronaria non può essere visualizzata chiaramente utilizzando l’ecocardiogramma. In questo caso, è possibile eseguire il cateterismo cardiaco.
Test genetico
Dal punto di vista genetico, è importante eseguire lo screening per la sindrome di DiGeorge in tutti i bambini con tetralogia di Fallot.
Diagnosi differenziale
La diagnosi differenziale si pone nelle seguenti malattie, che hanno sintomi e segni simili a quelli rilevabili nella tetralogia di Fallot:
- difetti del setto atriale: sono un tipo di anomalia cardiaca congenita in cui esiste una apertura tra i due atri del cuore. Il carico sul lato destro del cuore è aumentato a causa di queste anomalie, così come il flusso sanguigno ai polmoni: ciò porta a un flusso sanguigno eccessivo ai polmoni e a un aumento del carico di lavoro sul lato destro del cuore. Un altro reperto comune associato è l’ipertrofia ventricolare destra, nota anche come allargamento del ventricolo destro.
- difetti ventricolari: la presenza di due atri e un solo grande ventricolo è abbastanza comune nei bambini con anomalie congenite. I sintomi di queste malattie includono una frequenza respiratoria insolitamente alta (tachipnea), una tonalità bluastra della pelle (cianosi), respiro sibilante, battito cardiaco accelerato (tachicardia) e/o un fegato ingrossato anormalmente, che sono simili a quelli di altre malattie congenite (epatomegalia), accumulo di liquido intorno al cuore, che può portare a insufficienza cardiaca congestizia;
- stenosi della valvola mitrale: è un’anomalia cardiaca rara che può verificarsi alla nascita (congenita) o svilupparsi più tardi nella vita (acquisita). Il restringimento aberrante dell’apertura della valvola mitrale caratterizza questa condizione. I sintomi della stenosi congenita della valvola mitrale comprendono un’ampia gamma di infezioni respiratorie, difficoltà respiratorie, palpitazioni cardiache e tosse. I sintomi della stenosi della valvola mitrale acquisita includono anche un’ampia gamma come perdita di coscienza, angina, debolezza generale e disagio addominale.
Continua la lettura con:
- Tetralogia di Fallot: caratteristiche, diffusione, comorbilità, etimologia e cenni storici
- Tetralogia di Fallot: fattori di rischio e cause
- Tetralogia di Fallot: sintomi, segni e crisi asfittiche ipercianotiche
- Tetralogia di Fallot: terapia farmacologica, chirurgica, palliativa e complicanze
- Tetralogia di Fallot: rischi, prognosi, sopravvivenza e mortalità
Leggi anche:
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Difetto del setto interventricolare: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Pervietà del dotto di Botallo: cause, sintomi, diagnosi, terapia, prognosi, rischi nell’adulto
- Forame ovale pervio: cause, sintomi, diagnosi, rischi, terapie, prognosi
- Shunt in medicina: cardiaco, cerebrale, polmonare ed altre tipologie
- Ipertensione polmonare persistente nel neonato: sintomi, segni, esordio, gravità
- Saturazione dell’ossigeno: valori normali e patologici in anziani e bambini
- Pentalogia di Cantrell: il cuore batte fuori dal corpo [VIDEO]
- Com’è fatto il cuore, a che serve e come funziona?
- Come si muove il sangue all’interno del cuore?
- Incubatrice neonatale: funzionamento, prezzo, per quali neonati si usa?
- Parto prematuro: cause, fattori di rischio, prevenzione e psicologia dei genitori
- Indice di Apgar 6-7-8-9-10: tabella e conseguenze se basso
- In quale settimana di parto un neonato viene detto prematuro?
- Percentuale di sopravvivenza del neonato prematuro: peso e prognosi
- Parto pretermine: conseguenze sul neonato prematuro
- Ecocolordoppler cardiaco (ecocardio): funzioni, preparazione, gravidanza
- Insufficienza respiratoria acuta e cronica: cause e conseguenze
- Crisi respiratoria acuta e rischio di morte: cosa fare?
- Differenza tra ipossiemia, ipossia ed anossia
- Differenza tra ipossiemia e ipercapnia
- Ipossiemia: significato, valori, sintomi, conseguenze, rischi, cure
- Ipercapnia: valori, terapia, conseguenze e trattamento
- Ipossia: valori, conseguenze, sintomi, cure
- Anossia: definizione, cause, sintomi, sinonimo, cure
- Ipocapnia: significato, cause, valori, alcalosi respiratoria
- Ossigenoterapia: uso, controindicazioni, domiciliare, con maschera
- Differenza tra insufficienza e stenosi valvolare
- Valvole cardiache: cosa sono, quali sono ed a che servono?
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Insufficienza mitralica lieve, moderata, severa e sport
- Insufficienza polmonare lieve, severa, acuta: sintomi e cura
- Prolasso mitralico: gravità, sintomi, sport, ansia, intervento minivasivo
- Insufficienza aortica: lieve, sport, pressione differenziale, acuta
- Insufficienza tricuspidale: lieve, severa, sport, soffio, sintomi
- Stenosi aortica: lieve, severa, sintomi, intervento, nell’anziano
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
- Differenza tra circolazione sistemica, polmonare ed intracardiaca
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Sindrome di Wolff-Parkinson-White: cos’è, cosa fare, come si cura
- Bimba nata con organi fuori dal corpo, glieli avvolgono con una pellicola
- Il miracolo della bambina nata con mezzo cuore
- Di cosa è composto il sangue e quali sono le sue funzioni?
- Anastomosi vascolare arteriosa e venosa: tipi e differenze
- Effetto Doppler: cos’è e come viene usato in campo medico?
- Ecocolordoppler: cos’è, a che serve e come funziona?
- Ecocolordoppler arterioso e venoso degli arti inferiori e superiori
- Ecocardiogramma per via transesofagea: preparazione, è doloroso?
- Differenza tra ecocardiografia ed elettrocardiogramma
- Ecocardiogramma da stress (ecostress) fisico e farmacologico: come si svolge, è pericoloso?
- ECG: cosa indicano le onde P, T, U, il complesso QRS ed il segmento ST
- Come si muove l’impulso elettrico cardiaco nel cuore?
- Perché il cuore si trova a sinistra e non a destra nel torace?
- Malattie cardiovascolari: i 10 comandamenti del cuore in salute
- Endocardite batterica: profilassi in bambini ed adulti
- Riduzione della riserva coronarica: cos’è e come si studia
- Ecocolordoppler dei tronchi sovraortici: come si effettua e quali patologie studia
- Doppler transcranico: a che serve, è pericoloso o doloroso?
- Plasma e cellule (elementi corpuscolati) che compongono il sangue
- Plasma e suoi derivati (plasmaderivati)
- Gruppi sanguigni: cosa sono e quali sono compatibili tra loro
- Differenza tra sangue, plasma e siero
- Come si ottiene il plasma?
- Ritmo sinusale ECG: normofrequente, tachicardico, valori, ai limiti della norma
- Pugno precordiale sul petto: significato, quando farlo, linee guida
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Reddit, su Tumblr e su Pinterest, grazie!
