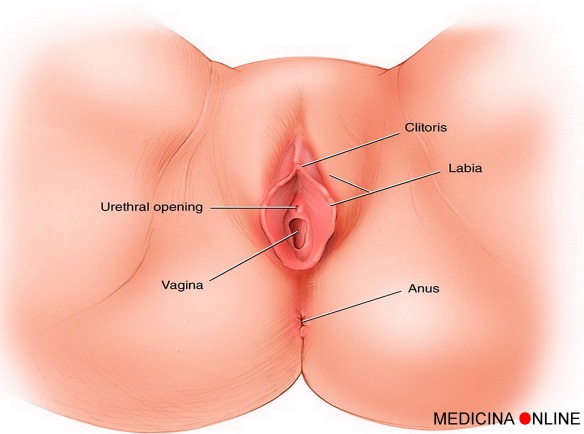
 La vulvodinia è una condizione patologica che può interessare la vulva caratterizzata da dolore, bruciore e fastidio che interferiscono con la qualità della vita. Ricordiamo al lettore che il termine vulva (anche chiamato “pudendo muliebre” o “complesso vulvare” o “pudendo femminile”) identifica l’insieme degli organi genitali esterni della donna, cioè:
La vulvodinia è una condizione patologica che può interessare la vulva caratterizzata da dolore, bruciore e fastidio che interferiscono con la qualità della vita. Ricordiamo al lettore che il termine vulva (anche chiamato “pudendo muliebre” o “complesso vulvare” o “pudendo femminile”) identifica l’insieme degli organi genitali esterni della donna, cioè:
- clitoride e prepuzio clitorideo;
- apertura della vagina;
- apertura dell’uretra;
- piccole labbra o ninfe;
- grandi labbra o valve;
- alcune piccole ghiandole.
Tali strutture possono essere individuate facilmente grazie all’immagine in alto.
Nella vulvodinia non è presente alcun segno o lesione fisica riconoscibili, a parte un arrossamento. La condizione è diagnosticata per esclusione ed altri problemi vulvovaginali come ad esempio la candidosi e la vaginosi batterica o la vaginite da traumi. Il dolore può essere generalizzato (sito in una porzione ampia) o localizzato in un punto specifico della regione vulvare. Il dolore può essere inoltre:
- provocato: si verifica solo quando la vulva viene stimolata, ad esempio dal contatto con un oggetto;
- spontaneo: si verifica anche in assenza di uno stimolo specifico.
Vulvodinia dispareunia o femminile
La vulvodinia non va assimilata alla dispareunia femminile, un disturbo che si manifesta solo durante il rapporto sessuale.
Vulvodinia, vestibolodinia e clitorodinia
Se localizzata in particolare nella regione vestibolare, si parla di “vestibolodinia“. Il dolore della vulvodinia può interessare il clitoride: in questo caso si parla di “clitorodinia“. Non è ancora chiaro se queste condizioni sono manifestazioni della stessa malattia, poiché la diagnosi è la stessa, ma la storia naturale della condizione è ancora oggetto di discussione.
Per approfondire, leggi: Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
Leggi anche:
- Differenza tra vagina e vulva
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
- Non riesco a far raggiungere l’orgasmo alla mia donna: ecco come fare
- Guida completa al sesso anale piacevole e sicuro
- Lubrificanti, clisteri e lavande anali: 6 consigli per il sesso anale
Cause e fattori di rischio
Le cause precise di vulvodinia non sono state ancora del tutto comprese, ma vi sono varie teorie riguardo a svariati fattori di rischio, tra cui:
- allergie ad alcuni tessuti o sostanze;
- uso di contraccettivi orali (in particolare drospirenone);
- sensibilità a sostanze chimiche ambientali;
- malattie autoimmunitarie (come il lupus eritematosi sistemico);
- tensione cronica o spasmi dei muscoli dell’area vulvare;
- infezioni da vari tipi di patogeni (virus, batteri, funghi e parassiti);
- traumi;
- sensibilità chimica;
- neuropatia;
- pregressi interventi di chirurgia genitale, come la labiectomia.
Un ruolo fondamentale nello sviluppo della vulvodinia sembra sia da attribuirsi a un mediatore proinfiammatorio detto mastocita (in inglese mastcell). Tale mediatore ha la funzione di scatenare la reazione infiammatoria, in risposta a qualsiasi danno, infettivo, chimico, o fisico. Nelle donne con vulvodinia il mastocita è sovraregolato, ciò significa che l’area vulvare è perennemente infiammata anche in assenza di una reale minaccia per l’organismo, ovvero che è sufficiente uno stimolo innocuo a scatenare la risposta infiammatoria.
Fattori di rischio
Fattori di rischio che potrebbero avere un ruolo nella vulvodinia, sono:
- avere rapporti sessuali con individui malati di una malattia a trasmissione sessuale (ad esempio candida o clamidia);
- avere rapporti sessuali non protetti;
- avere rapporti sessuali con molti partner sconosciuti;
- usare sex toys sporchi;
- usare sex toys in modo improprio causando traumi ripetuti alla mucosa vaginale;
- usare sex toys in comune con individui infetti;
- scarsa igiene intima;
- stress psico-fisico prolungato;
- uso di prodotti per igiene intima non adatti;
- eccessiva igiene intima (ad esempio irrigazioni vaginali troppo frequenti);
- smegma maschile;
- smegma femminile;
- patologie che indeboliscono il sistema immunitario (ad esempio AIDS);
- rapporti sessuali intensi con traumi ripetuti alla mucosa vaginale.
Leggi anche:
- Prima volta e sesso: consigli su come introdurre il pene in vagina
- Come si fa a capire se un ragazzo è vergine o no? E come si comporta?
- Come capire se a lui o a lei è piaciuto fare l’amore?
- Come si pratica un buon sesso orale ad un uomo?
- Cosa NON devi assolutamente fare prima di un rapporto sessuale
- Non riesco a trovare il punto G femminile: come fare?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
Diagnosi
La diagnosi è basata sul dolore percepito dalla paziente, con riscontri fisici normali, e sull’assenza di cause identificabili per diagnosi differenziali. Viene usato un “test del cotton-fioc” per delineare le aree di dolore e categorizzare la loro severità. Le pazienti spesso descrivono il tocco del cotton-fioc come estremamente doloroso, come l’attrito di un coltello. Molte pazienti visiteranno molti dottori prima che venga fatta una corretta diagnosi. Molti ginecologi non hanno familiarità con la condizione, ma la consapevolezza si sta diffondendo col tempo. Inoltre le pazienti spesso esitano a cercare cure per il dolore vulvare cronico, specialmente perché molte donne iniziano a sentire i sintomi quando diventano sessualmente attive. Inoltre, l’assenza di sintomi visibili significa che, prima di essere diagnosticata, viene detto a molte pazienti che il dolore è di origine psicogena (“nella loro testa”).
Diagnosi differenziale
Per la diagnosi di vulvodinia, devono essere escluse:
- candidosi;
- herpes genitale;
- infezioni da HPV;
- lichen planus;
- morbo di Paget;
- carcinoma vulvare o altri tipi di tumori;
- nevralgia.
Per la diagnosi differenziale, possono essere usati vari trumenti:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- visita ginecologica;
- tampone vaginale;
- ecografia pelvica transvaginale;
- tampone uretrale;
- Pap test;
- esame del sangue (emocromo);
- valutazione endocrinologica;
- VES;
- consulenza psicologica/psichiatrica;
- esame delle urine;
- esame per valutare la funzionalità renale;
- uroflussometria;
- urinocultura.
Non tutti gli esami sono ovviamente necessari per raggiungere la diagnosi.
Terapia
Non essendo ancora ben chiari i motivi alla base della vulvodinia, attualmente non esiste è un approccio uniforme al trattamento, e numerosi trattamenti proposti sono basati principalmente sull’esperienza empirica e su opinioni. Il trattamento è spesso molto diverso da medico a medico. Molto spesso tale situazione determina il fatto che la paziente potrebbe dover cambiare diversi medici, prima di ottenere una terapia realmente efficace.
In linea di massima, i trattamenti più usati in caso di vulvodinia, sono:
- Misure di cura vulvare: mutandine di cotone, non sintetiche; evitare gli irritanti vulvari (lavande, shampoo, profumi, detergenti); lavaggio solo con acqua (senza sapone); assorbenti esterni di cotone; lubrificazione nei rapporti sessuali; asciugamento della vulva dopo la minzione.
- Medicazioni: farmaci per uso topico, orali, e iniettabili che includono anestetici, soprattutto anestetici in crema da applicare prima dei rapporti sessuali, estrogeni, antidepressivi triciclici coadiuvati in forma topica o sistemica. Gli antidepressivi triciclici, e in particolare la amitriptilina, non vengono utilizzati a dosaggi psichiatrici, bensì a dosaggi di gran lunga inferiori, perché è stato dimostrato che in tali quantità hanno una attività antinfiammatoria sulle fibre nervose e una funzione analgesica.
- Dieta: dieta povera di ossalati (per la vulvodinia associata ai calcoli di ossalato di calcio).
- TENS. La terapia TENS, che si è rivelata utile nel trattamento del dolore cronico collegato a numerose patologie, si è rivelata utile anche nel trattamento del dolore vulvovestibolare.
- Biofeedback e terapia fisica: il Biofeedback è una tecnica che insegna alla donna a rilassare i muscoli perivaginali attraverso un meccanismo di retroazione. Si utilizza una sonda vaginale, collegata ad un computer. Quando la donna sta rilassando correttamente i muscoli, il computer glielo segnala tramite una luce o un suono. Nella chinesiterapia, la paziente impara a comandare la muscolatura pelvica con l’aiuto di un fisioterapista esperto in problematiche pelviche. Il rilassamento dei muscoli perivaginali è fondamentale nella terapia della vulvodinia, in quanto l’ipertono dei muscoli pelvici può precedere il dolore, oppure verificarsi in seguito all’infiammazione. Nei casi più lievi, o quando la guarigione è vicina, la donna può praticare a casa massaggi vaginali ed esercizi specifici allo scopo di rilassare la muscolatura pelvica.
- Chirurgia: vestibolectomia. Durante una vestibolectomia, le fibre innervate vengono escisse. Può essere effettuata un’estensione vaginale, con cui il tessuto vaginale viene tirato avanti e cucito al posto della pelle rimossa. Il tasso di successo di una vestibolectomia varia da un minimo di 60% (Stewart, 2002) ad un massimo di 93% (Goldstein et al., 2006). Ci sono più di 20 studi che indicano un tasso di successo superiore all’80% (Goldstein, online). La vestibolectomia viene impiegata quando altre terapie falliscono. La sua validità è stata riscontrata nel 60-72% degli interventi.
- Rapporti sessuali: Generalmente, durante la terapia della vulvodinia, si sconsiglia alla donna di avere rapporti penetrativi fino al momento della guarigione, perché tale attività, oltre a essere dolorosa per la donna, costituisce un evento stressante per le mucose vulvovaginali, già infiammate e lese quando si è in presenza di tale patologia. Anche nel momento in cui la donna si sente meglio, la ripresa delle attività sessuali dovrebbe essere graduale. Un valido aiuto è rappresentato dall’uso di un lubrificante intimo. Le pazienti sono spesso incoraggiate ad esplorare attività sessuali diverse dal coito. Comunque, il sesso orale sarà spesso meno doloroso. Le pazienti possono cercare l’assistenza di un terapeuta sessuale, medico o psicologo.
Per approfondire:
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
Leggi anche:
- La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
- Candida in uomo e donna: cause, trasmissione e farmaci
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Emissione di pus dal pene: cause, sintomi, diagnosi, rischi e terapie
- Spermatorrea: la perdita involontaria di sperma senza eccitazione sessuale
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Infezioni sessuali in aumento tra i minorenni italiani
- I giovani italiani precoci e disinformati: uno su cinque ha il primo rapporto sessuale entro i 14 anni
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Differenza tra malattia, sindrome e disturbo con esempi
- Sto per morire: le 7 fasi di elaborazione del dolore e della morte
- Differenza tra virus HIV1 e HIV2
- AIDS: 6000 italiani sono affetti dal virus HIV senza saperlo
- Papilloma vescicale: virus, sintomi, vaccino e cure
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- In un rapporto orale dove va a finire e cosa accade allo sperma ingoiato? Può dare problemi alla salute?
- Il sesso orale provoca cancro alla gola
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
