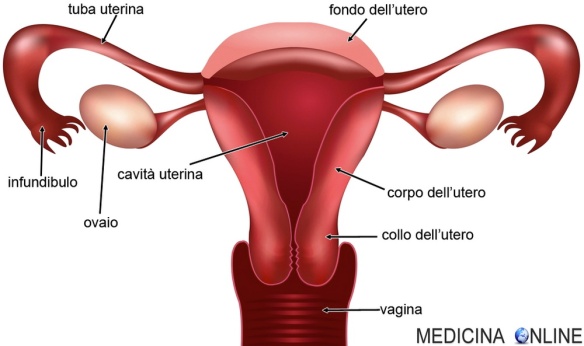
 Con “malattia infiammatoria pelvica” (in inglese “Pelvic Inflammatory Disease” da cui l’acronimo PID) si intende una infezione a carico dell’apparato genitale femminile causata nella maggioranza dei casi dalla risalita di batteri dalla vagina agli organi interni quali utero, tube di Falloppio e peritoneo.
Con “malattia infiammatoria pelvica” (in inglese “Pelvic Inflammatory Disease” da cui l’acronimo PID) si intende una infezione a carico dell’apparato genitale femminile causata nella maggioranza dei casi dalla risalita di batteri dalla vagina agli organi interni quali utero, tube di Falloppio e peritoneo.
Cause
La malattia infiammatoria pelvica è causata da batteri, frequentemente Chlamydia trachomatis e Neisseria gonorrhoeae, responsabili di due infezioni spesso causa di vaginite (infiammazione della vagina): la clamidia e la gonorrea. Anche il Mycoplasma hominis determina PID. Altri possibili patogeni, sono:
- Gardnerella vaginalis;
- Escherichia coli;
- Streptococcus pyogenes;
- Streptococco del gruppo B;
- Streptococco alfa-emolitico;
- Prevotella bivia;
- Peptostreptococcus asaccharolyticus;
- Peptostreptococcus anaerobius;
- Atopobium vaginae;
- Leptotrichia;
- Mogibacterium;
- Porphyromonas;
- Propionibacterium acnes;
- Sphingomonas;
- Veillonella;
- Mycoplasma genitalium;
- Ureaplasma.
Tali microrganismi, dopo aver colonizzato la vagina, risalgono dirigendosi agli organi interni come utero, tube di Falloppio e peritoneo, instaurando una nuova infezione in tali organi e determinando appunto la PID. L’infezione, pur verificandosi prevalentemente per via ascendente, in meno dell’1% dei casi può però anche essere dovuta ad un focolaio extragenitale (frequentemente appendicolare) che raggiunge l’apparato riproduttivo per via ematica, linfatica o per contiguità. Semplificando:
- nella maggioranza dei casi i batteri giungono agli organi interni spostandosi dalla vagina;
- in rari casi i batteri possono giungere da siti anche molto distanti, semplicemente usando sangue o linfa come “mezzo di trasporto”, o ancora giungere da organi vicini ma diversi dalla vagina.
Contagio
La trasmissione dei batteri che possono determinare una PID può avvenire attraverso rapporti sessuali non protetti da profilattico e l’uso di indumenti, biancheria o sex toys contaminati.
Incubazione
Il periodo di incubazione, cioè il periodo che passa tra il contagio e la comparsa dei sintomi, oscilla fortemente per tre motivi:
- perché sono diversi i microrganismi che possono determinare PID (ed ognuno di loro ha un diverso periodo di incubazione);
- perché bisogna tenere conto del tempo che intercorre tra la comparsa dei sintomi vaginali e quelli relativi agli organi interni;
- perché spesso sia l’infezione vaginale che la PID sono asintomatiche.
Molto in generale possiamo dire che, tra il contagio e la comparsa della PID, può intercorrere un periodo che oscilla tra i 10 ed i 30 giorni.
Fattori di rischio
Fattori di rischio che possono aumentare direttamente o indirettamente il rischio di infezioni che portano alla PID, sono:
- avere rapporti sessuali con individui infetti;
- avere rapporti sessuali non protetti;
- avere rapporti sessuali con molti partner sconosciuti (ad esempio prostitute);
- tossicodipendenza;
- usare sex toys sporchi;
- usare sex toys in modo improprio causando traumi ripetuti alla mucosa vaginale;
- usare sex toys in comune con individui infetti;
- scarsa igiene intima;
- stress psico-fisico prolungato;
- uso di prodotti per igiene intima non adatti;
- eccessiva igiene intima (ad esempio irrigazioni vaginali troppo frequenti);
- smegma maschile;
- smegma femminile;
- patologie che indeboliscono il sistema immunitario (ad esempio AIDS);
- rapporti sessuali intensi con traumi ripetuti alla mucosa vaginale;
- radioterapia;
- avere rapporti sessuali anali e subito dopo vaginali senza pulire il pene;
- lavarsi l’ano e subito dopo la vagina o il pene.
L’uso della pillola anticoncezionale non limita in le possibilità di contrarre patologie sessualmente trasmissibili, ma può indirettamente diminuire il rischio di PID poiché aumenta la densità del muco cervicale: tale liquido vischioso rappresenta infatti un ostacolo naturale alla risalita dei batteri nel tratto genitale superiore. L’interruzione volontaria della gravidanza, il parto od una biopsia endometriale favoriscono la penetrazione dei batteri negli organi riproduttivi.
Sintomi e segni
Nella maggior parte dei casi (4 pazienti su 5) la PID è asintomatica, cioè il paziente è malato, ma non ha alcun sintomo oppure ha sintomi talmente lievi ed aspecifici che non si accorge di essere malato. Quando sintomatica, la malattia infiammatoria pelvica si può manifestare con:
- dolori al basso ventre;
- disuria: difficoltà ad urinare;
- stranguria: dolore e bruciore durante la minzione;
- febbre (in genere lieve);
- dispareunia: dolore durante i rapporti sessuali;
- leucoxantorrea: perdite vaginali di cattivo odore;
- spotting: sanguinamenti vaginali anomali intermestruali;
- ipermenorrea: flusso mestruale particolarmente abbondante)
- lombalgia: dolore alla bassa schiena;
- astenia (debolezza);
- malessere generale;
- diarrea;
- vomito.
Si possono associare anche:
- lesioni da grattamento;
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- enuresi notturna: perdita involontaria di urina durante la notte;
- anuria;
- emazie nelle urine;
- uretrorragia;
- smegma;
- ematuria.
Complicanze e rischi
La malattia infiammatoria pelvica, se non efficacemente trattata, può compromettere anche in modo irreversibile gli organi riproduttivi e determinare infertilità o addirittura sterilità. Il rischio di alterazione delle funzioni riproduttive è tanto maggiore quanto più volte la malattia recidiva.
Sindrome di Fitz-Hugh-Curtis
La sindrome di Fitz-Hugh-Curtis si verifica quando la PID si associa alla presenza di aderenze tra diaframma e fegato: in questo caso si assoceranno sintomi ginecologici ed epatici. La prognosi non è peggiore rispetto alla PID senza interessamento epatico.
Complicanze e rischi in gravidanza
La malattia infiammatoria pelvica è un importante fattore di rischio per la gravidanza extrauterina, cioè la gravidanza in cui l’ovocita fecondato fatica a lasciare la tuba di Falloppio e si impianta in questa sede anomala e non nella sua sede naturale (l’utero). Ricordiamo anche che molti microrganismi alla base della PID, possono essere trasmessi dalla madre infetta al neonato nel momento del parto.
Leggi anche: La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
Diagnosi
La diagnosi si fa analizzando in laboratorio le secrezioni genitali del paziente (tampone). L’analisi di laboratorio permette di identificare i microorganismi patogeni specifici alla base della PID e ciò è molto importante per poter imbastire una terapia efficace. La diagnosi avviene attraverso vari step:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- visita ginecologica;
- tampone vaginale;
- tampone uretrale;
- Pap test;
- esame del sangue (emocromo);
- VES;
- esame delle urine;
- esame per valutare la funzionalità renale;
- uroflussometria;
- urinocultura;
- tomografia computerizzata (TC);
- risonanza magnetica.
Oltre al tampone, a volte si effettua una biopsia endometriale, cioè il prelievo di un piccolo campione di endometrio, il tessuto che riveste internamente la cavità uterina); in alcuni casi si effettua anche una laparoscopia cioè l’esplorazione degli organi interni effettuata tramite microtelecamera inserita attraverso un piccolo taglietto nell’addome; utile anche l’ecografia pelvica transvaginale. Il laboratorio spesso annota un aumento di VES e PCR, unito a leucocitosi neutrofila. Utile anche la ricerca di DNA di batteri. Il Nucleic Acid Test (AAT), il direct fluorescent antibody (DFA) e l’enzyme-linked immunosorbent assay (ELISA) sono molto sensibili e in grado di identificare gli agenti patogeni specifici presenti.
Non tutti gli esami elencati sono ovviamente necessari per raggiungere la diagnosi: in genere basta l’osservazione della zona interessata ed un tampone vaginale che viene poi inviato in laboratorio per identificazione con microscopia e coltura. La maggior parte degli esami prima elencati, specie quelli più invasivi come la biopsia, sono usati molto raramente e solo in caso di diagnosi differenziale per altre malattie che hanno sintomi simili.
IMPORTANTE: in caso di forte sospetto di malattia infiammatoria pelvica potrebbe decidere di prescrivere terapia antibiotica anche prima di ricevere gli esiti degli esami.
Diagnosi differenziale
Molte altre patologie possono provocare sintomi simili alla PID, tra cui:
- appendicite
- gravidanza ectopica
- emorragia
- rottura di cisti ovariche
- endometriosi
- gastroenterite
- peritonite
- vaginosi.
Il medico dovrà ovviamente escludere la presenza di tutte queste possibili patologie. La malattia infiammatoria pelvica può presentarsi con maggior probabilità quando vi è una precedente storia di infezione, un recente rapporto sessuale, recente inizio delle mestruazioni, inserimento di un dispositivo intrauterino o se il proprio partner ha una infezione a trasmissione sessuale. La malattia infiammatoria pelvica acuta è altamente improbabile, quando non vi sono stati rapporti recenti o un dispositivo intrauterino non è presente. Un test di gravidanza sierologico può essere eseguito per escludere una gravidanza ectopica. La culdocentesi è in grado di differenziare tra emoperitoneo (rottura di gravidanza ectopica o cisti emorragica) dalla sepsi pelvica (salpingite, rottura di ascesso pelvico o di appendice).
Trattamenti
Il trattamento della malattia infiammatoria pelvica prevedere l’uso di antibiotici; la terapia può coinvolgere anche il partner al fine di evitare ulteriori infezioni. Per lo stesso motivo, nel corso della terapia antibiotica è consigliabile astenersi dai rapporti sessuali. In alcuni casi è necessario il ricovero ospedaliero e la somministrazione di terapia antibiotica per via endovenosa. Raramente si rende necessario l’intervento chirurgico.
Tempi di guarigione
In quanto tempo si guarisce dalla malattia infiammatoria pelvica? Purtroppo non c’è una risposta unica a questa domanda, perché i tempi di guarigione dipendono da molti fattori soggettivi, tra cui:
- età del paziente;
- gravità della situazione;
- efficienza del sistema immunitario del paziente;
- eventuali altre patologie;
- risposta alla terapia;
- eventuali partner infetti.
In molti casi, se il trattamento della malattia infiammatoria pelvica è tempestivo, la guarigione è rapida ed avviene in pochi giorni senza lasciare sequele.
Prognosi
Anche quando l’infezione è guarita, i suoi effetti possono purtroppo essere permanenti; ciò rende la sua precoce identificazione essenziale per una buona prognosi. Il trattamento, con conseguente cura, è molto importante nella prevenzione di danni al sistema riproduttivo. L’eventuale formazione di tessuto cicatriziale a causa di uno o più episodi di malattia infiammatoria pelvica può portare al blocco delle tube, aumentando il rischio di incapacità di rimanere incinta e ad un dolore pelvico/addominale per lungo tempo.
Recidive
Dopo il primo episodio di malattia non si acquisisce la resistenza, quindi la malattia si può prendere più volte nella vita se non ci si protegge. Frequenti sono le recidive, specie se la terapia è stata inefficace (ad esempio perché non si sono seguite attentamente le indicazioni del medico) e/o se il partner non è stato trattato ed è ancora infetto. Per questi motivi si raccomanda di seguire attentamente le terapie indicate dal medico ed il trattamento di tutti i partner, oltre al seguire le giuste norme igieniche di prevenzione, inoltre, nelle donne e negli uomini sessualmente attivi con clamidia, si raccomanda un controllo entro 1/2 mesi dal termine della terapia. Alcuni eventi aumentano il rischio di contrarre un’infezione che può portare a recidive della malattia, tra cui:
- un intervento chirurgico in zona pelvica;
- il periodo di tempo subito dopo il parto;
- il verificarsi di un aborto spontaneo o un aborto.
Partner
In caso di malattia infiammatoria pelvica, è molto probabile che il partner (o i partner, sia maschili che femminili) avuto negli ultimi uno/tre mesi, possano essere contagiati dall’infezione alla base della PID: è opportuno che anche loro vengano visitati da un medico ed eventualmente trattati, anche se sono asintomatici, cioè anche se non hanno alcun sintomo specifico. Se il partner non viene trattato, si può verificare l’effetto ping pong, cioè i due partner – pur se uno dei due guarisce – continuano a infettarsi a vicenda e questa situazione può andar avanti per mesi o addirittura anni. Se uno dei due partner è infetto di una malattia sessualmente trasmessa, le probabilità di trasmissione all’altro sono in genere molto elevate.
Prevenzione
E’ importante per prima cosa che tutti i partner infetti siano trattati farmacologicamente, anche se asintomatici. E’ poi preferibile evitare ambienti e oggetti potenzialmente infetti. Si consiglia soprattutto di usare il preservativo durante i rapporti sessuali ed evitare se possibile i rapporti sessuali con sconosciuti. Per ridurre il rischio di recidiva dell’infezione è importante seguire le indicazioni relative a dosaggio e durata del trattamento prescritto: seguire la terapia in modo errato o con dosaggi troppo bassi o interromperla anzitempo può favorire l’insorgere di resistenza e comportare la mancata eradicazione del patogeno con conseguenti recidive frequenti, anche tra i partner. In linea generale, per limitare le infezioni a trasmissione sessuale, è importante:
- usare il profilattico;
- avere una adeguata igiene intima;
- evitare lo stress psico-fisico prolungato;
- usare prodotti per igiene intima adatti;
- evitare l’eccessiva igiene intima;
- evitare ambienti sporchi e potenzialmente contaminati;
- non usare indumenti o sex toys sporchi e/o contaminati e/o usati da una persona infetta;
- non avere rapporti sessuali con individui infetti;
- non avere rapporti sessuali con molti partner sconosciuti.
Per approfondire:
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
Leggi anche:
- Candida in uomo e donna: cause, trasmissione e farmaci
- Balanite, lichen planus, verruche, candida, gonorrea: le infezioni del pene
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Emissione di pus dal pene: cause, sintomi, diagnosi, rischi e terapie
- Spermatorrea: la perdita involontaria di sperma senza eccitazione sessuale
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Infezioni sessuali in aumento tra i minorenni italiani
- I giovani italiani precoci e disinformati: uno su cinque ha il primo rapporto sessuale entro i 14 anni
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
- Differenza tra malattia, sindrome e disturbo con esempi
- Sto per morire: le 7 fasi di elaborazione del dolore e della morte
- Differenza tra virus HIV1 e HIV2
- AIDS: 6000 italiani sono affetti dal virus HIV senza saperlo
- Papilloma vescicale: virus, sintomi, vaccino e cure
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra antigeni esogeni, endogeni, tumorali, nativi ed autoantigeni
- Epitopi sequenziali e conformazionali: cosa sono e come funzionano
- In un rapporto orale dove va a finire e cosa accade allo sperma ingoiato? Può dare problemi alla salute?
- Il sesso orale provoca cancro alla gola
- Presenza di sangue nello sperma: cause e terapie dell’ematospermia
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
