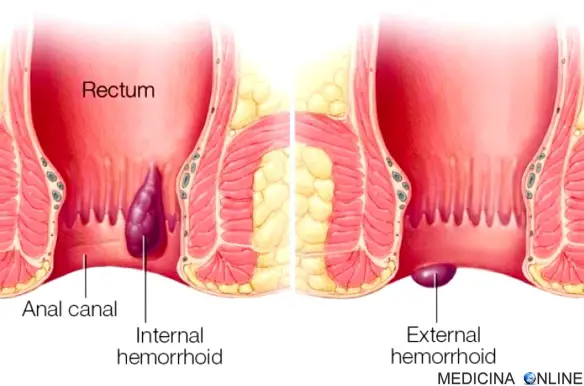
Con il termine “emorroidi” (in inglese “hemorrhoids”) si identifica un gruppo di strutture vascolari appartenenti al canale anale. Tali strutture nel loro stato fisiologico agiscono come cuscini composti da strutture artero-venose anastomizzate e da tessuto connettivo con un alto contenuto di fibre elastiche e collagene. Le emorroidi fisiologicamente giocano un ruolo molto importante nella continenza fecale. Esse, al termine della defecazione, si riempiono rapidamente di sangue e contribuiscono, a riposo, al 15-20% della pressione di chiusura anale, impedendo accidentali fuoriuscite di feci, inoltre agiscono a protezione dei muscoli dello sfintere anale, durante il passaggio delle feci.
Emorroidi patologiche
Quando, per vari motivi, le emorroidi sono gonfie ed infiammate, diventano patologiche e causano una sindrome nota come malattia emorroidaria. Nel linguaggio comune, con il termine “emorroidi“, ci si riferisce proprio alla malattia emorroidaria, quindi “emorroidi” è ormai un sinonimo di “malattia delle emorroidi“.
Le emorroidi patologiche sono un problema che nella pratica clinica viene facilmente frainteso sia dai medici sia dai pazienti: vengono infatti spesso confuse con una varietà di altri problemi della regione anorettale, come:
- prurito anale
- ragadi anali
- fistole ano-rettali
- cancro del retto
- cisti pilonidali
- cisti sebacee ascessualizzate perianali.
L’insorgenza prima dei 20 anni d’età è del tutto inusuale, mentre tassi di picco si verificano tra i 45 e i 65 anni di età. Dopo i 65 anni si registra invece una lieve flessione. Mentre la causa esatta delle emorroidi non è nota, una serie di fattori che aumentano la pressione intra-addominale, come obesità, gravidanza ed in particolare la costipazione, si ritiene rivestano un ruolo importante nel loro sviluppo. Il trattamento iniziale per la malattia, da lieve a moderata, consiste nell’aumentare l’assunzione di fibre e di liquidi per mantenere l’idratazione. I FANS (farmaci antinfiammatori non steroidei) possono, temporaneamente, essere utilizzati per lenire il dolore. Nei casi più gravi si interviene con la chirurgia. Circa metà delle persone possono andare incontro a problemi con le emorroidi a un certo punto della loro vita. Molte persone si sentono in imbarazzo riguardo alla condizione e, spesso, cercano cure mediche solo quando la situazione è ormai in uno stadio avanzato. La prognosi di emorroidi ben trattate è generalmente molto buona.
Fisiopatologia
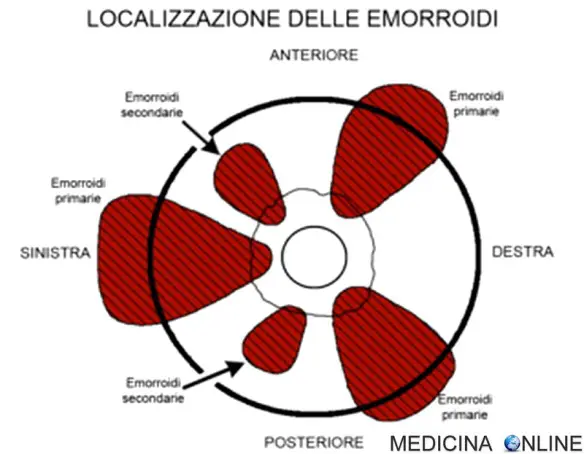
Secondo una teoria patogenetica le vene emorroidarie superiori, prive di valvole, vedono aumentare costantemente la pressione al loro interno ogni qualvolta si assume la posizione eretta, e perciò, con il tempo, vengono inevitabilmente a dilatarsi. Questa visione è suffragata dalla relativa rarità della comparsa di emorroidi nei quadrupedi e dall’alta incidenza del disturbo nelle donne incinte: in gravidanza infatti si viene a determinare un aumento della pressione addominale che secondariamente si riflette in una compressione, quindi in un aumento della pressione, a carico delle vene pelviche. Anche l’aumento della pressione addominale legato allo sforzo della defecazione di feci dure e voluminose comporterebbe, alla lunga, aumento di pressione nelle vene emorroidarie, la loro dilatazione e l’insorgenza della malattia emorroidale. Questo meccanismo non appare però esaustivo, mancando di spiegare per quale motivo in molti casi le emorroidi compaiano all’inizio della gravidanza, quando l’utero non è ancora marcatamente dilatato. Inoltre il sanguinamento dalle emorroidi appare rosso vivo, macroscopicamente simile a quello di tipo arterioso, quando ci si aspetterebbe un sanguinamento più scuro, tipico di una vena congesta. Ciò in qualche modo suggerisce che le emorroidi siano una rete vascolare assai ricca e complessa (per la quale è stato utilizzato anche il termine di “corpo cavernoso del retto”) con una vasta possibilità di comunicazioni (shunt) artero-venose. Si ritiene che quando le strutture di sostegno e supporto cedono, la muscosa del retto prolassi verso il basso, trascinando i cuscinetti vascolari anali. La malattia emorroidaria è la conseguenza di questo spostamento verso il basso dei cuscinetti anali. Ciò può avvenire con il ripetuto passaggio di feci, in particolare in quei soggetti che presentano un’elevata pressione anale a riposo, la quale si associa a un insufficiente rilassamento dello sfintere interno nel corso della defecazione: ciò contribuisce alla congestione e ingorgo dei cuscinetti vascolari emorroidari. Le strutture vascolari perciò crescono eccessivamente di dimensione (iperplasia vascolare), si può verificare una reazione infiammatoria che colpisce la parete del vaso e il tessuto connettivo, che determina verosimilmente una lesione ischemica della mucosa e facilita l’insorgenza di una trombosi vascolare, permettendo così lo spostamento della mucosa e la sporgenza attraverso l’ano: le emorroidi divengono così sintomatiche. A ulteriore riprova di un ruolo del cedimento delle strutture di sostegno nella patogenesi della malattia emorroidaria recenti studi hanno evidenziato un grave disordine del metabolismo del collagene in questi pazienti, pur rimanendo non ancora chiaro se questo disordine sia correlato a fattori esogeni o endogeni.
Cause e fattori di rischio
Come già anticipato, la causa specifica della patologia emorroidaria sintomatica è ad oggi sconosciuta. Si ritiene che vi siano un certo numero di fattori di rischio che possono favorirne la comparsa, tra cui: mancanza di esercizio fisico, fattori nutrizionali (una dieta povera di fibre), un aumento della pressione intra-addominale (sforzo prolungato, ascite, presenza di una massa intra-addominale o di una gravidanza), la genetica, l’assenza di valvole all’interno delle vene emorroidarie e l’invecchiamento. Altri fattori che si ritiene possano aumentare il rischio sono l’obesità, una prolungata posizione seduta, tosse cronica e disfunzione del pavimento pelvico. Per anni è stato ritenuto che la stipsi associata alla defecazione di feci dure (con conseguente aumento della forza di taglio sui cuscinetti anali) fosse un fattore importante per lo sviluppo di questo disturbo, ma molte osservazioni anche recenti tendono a limitare la validità di questa relazione. Molti studi non hanno provato in modo incontrovertibile un’associazione significativa tra emorroidi e stipsi, mentre sembra che anche altre alterazioni del ritmo intestinale, come per esempio la diarrea, possano essere un fattore di rischio per lo sviluppo di emorroidi. In generale le prove dell’esistenza di queste correlazioni sono piuttosto scarse. Durante la gravidanza, la pressione del feto sul ventre e i cambiamenti ormonali causano l’ingrandimento dei vasi emorroidari. Ciò porta anche a un aumento delle pressioni intra-addominali. Il trattamento chirurgico si rende raramente necessario nelle donne in stato di gravidanza, i sintomi si risolvono solitamente dopo il parto. Un’ulteriore causa possono essere gli sport effettuati in posizione seduta, soprattutto in presenza di vibrazioni o scotimenti, come il ciclismo, il motociclismo e l’equitazione, e altri come il sollevamento pesi in cui vi è una forte pressione endoaddominale.
Segni e sintomi
Le emorroidi interne ed esterne possono presentarsi in modo diverso, ma molte persone possono avere una combinazione delle due. I sintomi di emorroidi patologiche dipendono dalla localizzazione. Le emorroidi interne di solito si presentano indolori e con sanguinamento rettale, mentre le emorroidi esterne possono produrre alcuni sintomi e forte dolore se si verifica trombosi e gonfiore nella zona dell’ano. Un sanguinamento abbastanza significativo da causare anemia è raro, un’emorragia tale da mettere in pericolo di vita è ancora più raro. Le emorroidi con trombosi possono essere molto dolorose con risoluzione che si ha in genere in più di 2 o 3 giorni. Il gonfiore può richiedere un paio di settimane per scomparire, e dopo la guarigione un’escrescenza di pelle può rimanere. Se sono di grandi dimensioni e provocano problemi con l’igiene, possono causare irritazione della pelle circostante e prurito intorno all’ano. Le emorroidi interne, solitamente, si presentano indolori, di colore rosso vivo e con sanguinamento rettale che si verifica durante i movimenti intestinali: una condizione nota come ematochezia. Le feci, solitamente, si presentano di un colore normale o con tracce di sangue rosso vivo. Altri sintomi possono includere scarico delle mucose, una massa perianale se vi è prolasso attraverso l’ano, prurito e incontinenza fecale. Le emorroidi interne sono solitamente dolorose solo se diventano trombotiche o necrotiche.
Emorroidi interne
Le emorroidi interne sono quelle che hanno origine al di sopra della linea dentata. Sono ricoperte da epitelio colonnare che è privo di recettori del dolore. A partire dal 1985, esse vengono classificate in quattro categorie, differenziate in base al grado di prolasso:
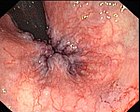
- Grado I: Solo interne, no prolasso. Possono sanguinare ma, generalmente, non provocano dolore.
- Grado II: Aumento di volume, tendono a prolassare. Si riducono e rientrano spontaneamente.
- Grado III: Prolasso spontaneo all’esterno. Richiede riduzione manuale.
- Grado IV: Prolasso stabile all’esterno che non può essere ridotto manualmente.
| Grado | Diagramma | Fotografia |
|---|---|---|
| 1º grado | 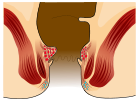 |
 |
| 2º grado | 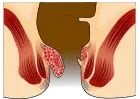 |
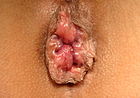 |
| 3º grado | 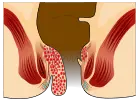 |
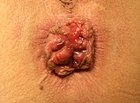 |
| 4º grado | 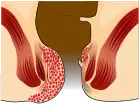 |
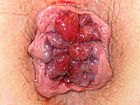 |
Emorroidi esterne
Le emorroidi esterne sono quelle che si verificano al di sotto della linea dentata. Esse sono coperte prossimalmente da derma dell’ano e distalmente dalla pelle, entrambe le quali, sono sensibili sia al dolore sia alla temperatura.
Leggi anche:
- Differenza tra emorroidi e fistole
- Differenza tra emorroidi interne ed esterne
- Emorroidi interne ed esterne: rimedi, pressione alta, gravidanza e chirurgia
Diagnosi
La diagnosi di malattia emorroidaria si formula tipicamente grazie a un visita proctologica. Un esame visivo dell’ano e della zona circostante può essere in grado di diagnosticare le emorroidi esterne o un prolasso. Un esame rettale può essere effettuato per individuare eventuali tumori del retto, polipi, un’ipertrofia prostatica o la presenza di un ascesso. Questo esame può non essere possibile senza un’adeguata sedazione a causa del dolore, anche se la maggior parte delle emorroidi interne non appaiono dolorose. La conferma visiva delle emorroidi interne può richiedere un anoscopio, uno strumento dotato di un tubo cavo con una luce posta a un’estremità. Vi sono due tipi di emorroidi, interne ed esterne, che si differenziano per via della loro posizione rispetto alla linea pectinea. Alcuni pazienti possono presentare contemporaneamente forme sintomatiche di entrambe. Se il dolore è presente, la condizione più probabile è che vi sia una ragade anale o delle emorroidi esterne piuttosto che emorroidi interne.
Diagnosi differenziale
Come anticipato all’inizio dell’articolo, molti problemi ano-rettali, tra cui ragadi, fistole, ascessi, cancro del colon-retto, varici rettali e prurito, hanno sintomi simili e possono essere erroneamente scambiati per emorroidi sintomatiche. Il sanguinamento rettale può verificarsi anche a causa della presenza di un cancro del colon-retto, delle coliti tra cui alcune malattie infiammatorie croniche intestinali, della malattia diverticolare e dell’angiodisplasia. Se si riscontra anemia, devono essere considerate altre possibili cause. Altre condizioni che possono portare alla formazione di una massa anale, comprendono: alterazioni della cute, verruche anali, prolasso rettale, polipi e papille anali allargate. Varici anorettali causate da un aumento della pressione del sangue nel sistema venoso portale possono presentarsi simili a emorroidi.
Complicanze
Se le emorroidi patologiche vengono trascurate e non s’instaura un adeguato trattamento medico, possono dare luogo a conseguenze più gravi fino allo sviluppo di complicanze, come ad esempio la trombosi emorroidaria, l’anemia dovuta alle ripetute emorragie, i processi flebitici e lo sviluppo di ragadi anali. Non esiste un rapporto diretto tra emorroidi sintomatiche e patologia neoplastica.
Cure
Le cure sono principalmente di due tipi: conservative o chirurgiche. Vi anticipiamo che una crema consigliata dal nostro Staff sanitario, capace di migliorare di molto la situazione, è questa: Diosmin Expert Procto Complex
Un integratore molto efficace in caso di emorroidi, è l’Arvenum; a tal proposito vi invitiamo alla lettura di questo articolo: Alternative economiche a Daflon 500 mg e ad Arvenum 500 mg
Un altro prodotto estremamente utile in caso di emorroidi è una ciambella antidecubito come questa: https://amzn.to/2IWjlfO
Trattamento conservativo
Il trattamento conservativo consiste tipicamente nell’aumentare l’assunzione di fibre alimentari e di fluidi per mantenere l’idratazione, di assumere anti-infiammatori non steroidei(FANS) e, in aggiunta, viene consigliato il riposo. L’assunzione maggiore di fibre ha dimostrato di migliorare i risultati e può essere ottenuta con una modifica della dieta o grazie al consumo di integratori alimentari. Mentre molti agenti topici e supposte sono disponibili per il trattamento delle emorroidi, vi sono poche prove per sostenere il loro uso. Preparati contenenti steroidi non devono essere usati per più di due settimane in quanto possono causare assottigliamento della pelle. La maggior parte degli agenti comprendono una combinazione di principi attivi. Questi possono includere una crema come vaselina oppure ossido di zinco, un analgesico come la lidocaina e un vasocostrittore come l’adrenalina. Possibile anche l’impiego di preparazioni contenenti dobesilato o mesalazina. I flavonoidi sono di discutibile beneficio con potenziali effetti collaterali. In caso di gravidanza i sintomi, solitamente, si risolvono dopo il parto e quindi il trattamento viene ritardato fino a quel momento per determinare se è ancora necessario.
Anche la medicina tradizionale cinese propone il ricorso a una varietà di erbe per il trattamento del sanguinamento emorroidale. Tuttavia una recente “review” comprendente 9 studi effettuati su 1.822 pazienti non ha fornito una sufficiente evidenza dell’efficacia di un simile approccio. Alcune di queste erbe (Radix Sanguisorbae, Radix Rehmanniae, Fructus Sophorae, Radix Angelicae Sinensis, Radix Scutellariae e altre) potrebbero avere una qualche efficacia nell’attenuare alcuni sintomi causati dal disturbo.
Procedure ambulatoriali
Un certo numero di procedure ambulatoriali possono essere praticate. Generalmente sono considerate sicure, ma molto raramente possono verificarsi effetti collaterali gravi, come sepsi perianale.
- La legatura elastica è generalmente il trattamento di prima linea raccomandato nei pazienti che presentano un grado tra 1º e 3º della malattia. Si tratta di una procedura in cui vengono applicati elastici sulle emorroidi interne, almeno 1 cm al di sopra della linea pectinea, con lo scopo di interrompere la perfusione sanguigna. Entro 5-7 giorni, le emorroidi cadono. Se la banda è posizionata troppo vicino alla linea pectinea, si ha un forte dolore subito dopo l’applicazione. Il tasso di successo dell’intervento è stimato intorno all’87% mentre le complicanze avvengono nel 3% dei casi.
- La scleroterapia comporta l’iniezione nelle emorroidi di un agente sclerosante, come il fenolo. Ciò comporta che le pareti delle vene collassino e che le emorroidi raggrinziscano. Il tasso di successo, a quattro anni dopo il trattamento, è di circa il 70%.
- La crioterapia selettiva è una metodica ambulatoriale che coniuga la legatura elastica del nodulo emorroidario con la crioterapia. In questo modo, utilizzando una adeguata apparecchiatura a controllo digitale delle temperature, alla punta dello strumento si induce una necrosi guidata e circoscritta che nell’arco di circa 10 giorni porta alla colliquazione del nodulo trattato e alla guarigione del nodulo stesso, senza il rischio di ledere la parete del retto, provocando cicatrici stenosanti o lesioni al muscolo dello sfintere.
- Alcune tecniche di cauterizzazione hanno dimostrato di essere efficaci per le emorroidi, ma sono generalmente utilizzate solo quando altri metodi falliscono. Questa procedura può essere effettuata utilizzando l’elettrocauterizzazione, la radiazione infrarossa, la chirurgia laser. La cauterizzazione all’infrarosso può essere un’opzione per il grado 1º o 2º della malattia. Nei pazienti con grado 3º o 4º della malattia, i tassi di recidiva sono piuttosto importanti.
Trattamento chirurgico
Vi sono diverse tecniche chirurgiche che possono essere utilizzate quando la gestione conservativa e le procedure ambulatoriali non sortiscono effetti. Tutte sono associate a un certo grado di complicanze, tra cui: sanguinamento, infezione, stenosi anale e ritenzione urinaria causata dalla vicinanza al retto dei nervi che servono la vescica. Vi può essere anche un leggero rischio di creare incontinenza fecale, con tassi riportati che variano tra lo 0 e il 28%.
- L’emorroidectomia escissionale è l’asportazione chirurgica delle emorroidi, ed è utilizzata principalmente solo nei casi più gravi. È associata a un significativo dolore post-operatorio e solitamente richiede da 2 a 4 settimane per il recupero, tuttavia, vi è un maggior beneficio a lungo termine rispetto alla legatura elastica nei pazienti con emorroidi di grado 3º. È il trattamento consigliato nei pazienti con emorroidi esterne trombotiche, se effettuato entro 24-72 ore.
- Dearterializzazione emorroidaria transanale (metodo THD, acronimo dall’inglese transanal hemorrhoidal dearterialization) Doppler guidata: è un trattamento minimamente invasivo che si avvale dell’ausilio di una sonda Doppler per individuare con precisione l’afflusso di sangue arterioso ai cuscinetti emorroidari. I rami terminali delle arterie emorroidarie vengono quindi legati e il tessuto prolassato viene ricollocato nella sua posizione naturale. Studi scientifici dimostrano che il metodo THD Doppler ha la stessa efficacia dell’emorroidectomia tradizionale anche per i gradi più avanzati , un tasso di recidive simile e una percentuale di complicanze postoperatorie inferiori rispetto a quest’ultima.
- Prolassectomia con emorroidopessi (stapled hemorrhoidopexy), nota anche come emorroidopessi con suturatrice meccanica, è una procedura chirurgica utilizzata in particolare per il trattamento di emorroidi di 2º o 3º grado. L’intervento non comporta la rimozione di tessuto emorroidario, ma piuttosto del tessuto di sostegno lasso, allentato e anormalmente espanso che ha permesso alle emorroidi di prolassare verso il basso. Asportato il tessuto in eccesso i cuscinetti emorroidari e il tessuto rimanente sono tirati indietro fino nella loro corretta posizione all’interno del canale anale. Una suturatrice circolare fissa la posizione. L’intervento è generalmente meno doloroso ed è associato a una guarigione più rapida rispetto alla completa rimozione delle emorroidi. Tuttavia, la possibilità di recidiva di emorroidi sintomatiche è maggiore rispetto ad altri interventi ed è per questo motivo che non è consigliata per il grado 4º della malattia. L’intervento di resezione può essere eseguito per via transanale e non richiede incisioni esterne, pertanto non lascia cicatrici visibili. In caso di emorroidi di grado 3º avanzato o grado 4º è necessario ricorrere alla procedura di Longo, descritta per la prima volta nel 1993 dal chirurgo italiano Antonio Longo e rapidamente adottata in tutta Europa. Evitando l’insulto chirurgico sulla zona perianale sensibile, si ha l’indiscutibile vantaggio di ridurre notevolmente il dolore post operatorio del paziente.
- Dearterializzazione emorroidaria Doppler-guidata con laser (tecnica HeLP – Hemorrhoidal Laser Procedure): l’intervento viene eseguito senza alcun tipo di anestesia (solo lieve sedazione) e consiste nella chiusura, attraverso l’utilizzo di un laser a diodi da 980 nm di lunghezza d’onda, delle arteriole che irrorano direttamente il plesso venoso emorroidario, che va quindi incontro a una progressiva riduzione di volume delle vene emorroidarie responsabili della malattia con loro successiva chiusura. La completa obliterazione delle vene emorroidarie avviene in un arco di tempo variabile dai 30 ai 45 giorni. Vengono chiusi tutti e 12 i rami responsabili dell’afflusso ematico alle emorroidi senza rischi per la parete dell’intestino in quanto la loro funzione è solo quella di trasportare il sangue ai plessi venosi emorroidari.
Trattamento post-chirurgico
Gli interventi chirurgici per patologie ano-rettali sono spesso gravati da un’alta incidenza di effetti collaterali e pertanto risulta di fondamentale importanza assicurare ai pazienti operati un adeguato follow-up al fine di prevenire probabili complicanze, quali la mancata riparazione dei tessuti e le sovrainfezioni. L’utilizzo di una soluzione salsobromoiodica (fertomcidina U) nel post-operatorio proctologico si è dimostrata efficace e sicura nella riduzione del dolore postoperatorio, nella più rapida cicatrizzazione delle ferite chirurgiche e nel miglioramento della qualità della vita dei pazienti.
Prevenzione delle recidive
Un certo numero di misure preventive vengono raccomandate, tra cui evitare la stitichezza e diarrea attraverso una dieta ricca di fibre, l’assunzione di molti fluidi e l’esercizio fisico. Inoltre viene consigliato di evitare sforzi nel tentativo di defecare, di diminuire il peso in coloro che sono in sovrappeso e di evitare il sollevamento di carichi pesanti.
Per approfondire:
- Visita proctologica: preparazione, costo, procedura, è dolorosa?
- Prolasso rettale: intervento, cure, ginnastica, immagini, pomate
- Prurito anale notturno esterno e interno in bambini e adulti: cure e rischi
- Incontinenza fecale: dieta, Alzheimer, parto, cause e terapie
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Fistola anale e ascesso: sintomi, intervento, cura, immagini
- Manometria anorettale: preparazione, risultati, valori, costo
- Anoscopia: preparazione, costo, procedura, è dolorosa?
Leggi anche:
- Quando il sangue esce dall’ano: rettorragia e proctoragia
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Fistola: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Differenza tra emorroidi e tumore
- Differenza tra prolasso rettale ed emorroidi
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale: quale scegliere?
- Colonscopia: rischi, effetti collaterali e complicanze
- Differenza tra sepsi e setticemia
- Differenza tra empiema ed ascesso
- Differenza tra sepsi e Sindrome da risposta infiammatoria sistemica (SIRS)
- Sepsi: cause, sintomi, diagnosi e terapie
- Differenza tra macula, papula, pustola, vescicola, bolla, flittene e pomfo
- Batteriemia: cura, segni, sintomi, diagnosi ed antibiotici
- Differenza tra edema infiammatorio, non infiammatorio, essudato, trasudato, idropisìa e idrope
- Infiammazione purulenta e pus: cause, tipi, sintomi e terapie
- Empiema: cos’è, tipologie, cause, diagnosi, complicanze e terapia
- Ascesso: cause, sintomi, diagnosi, rischi, complicanze, cure
- Ascesso dentale e gonfiore guancia: quanto dura e rimedi
- Flemmone: definizione, cause, sintomi, diagnosi e terapia
- Piemia: cos’è, cause, sintomi, immagini, diagnosi, rischi e cura
- Setticemia: contagio, cause, decorso, significato, durata, si guarisce?
- Pus bianco, giallo o verde: cos’è e come eliminarlo
- Foruncolo doloroso: cos’è, come si cura, rischi e rimedi
- Favo in medicina: significato, cause, sintomi e cure
- Patereccio: significato, tipi, come si cura, incisione
- Idrosadenite suppurativa cronica: cause, sintomi, diagnosi e terapia
- Empiema pleurico: guarigione, saccato, complicanze, RX, cura
- Empiema subdurale: cause, sintomi, diagnosi, rischi, cure
- Empiema della colecisti: cause, sintomi, diagnosi, rischi, cure
- Idrope: cause, tipi e terapia
- Cos’è l’Idropisìa?
- Pneumotorace spontaneo primario, secondario ed iperteso: cause, sintomi, terapie
- Emotorace (sangue nella cavità pleurica): sintomi, cause e cura
- Idrotorace: cause, patologie, sintomi, diagnosi e cure
- Drenaggio toracico (toracostomia): a che serve, quando si rimuove
- Valvola di Heimlich: com’è fatta, a che serve e come funziona
- Versamento pleurico, scompenso cardiaco, neoplastico, conseguenze
- Chilotorace: cause, sintomi e trattamento
- Edema infiammatorio e vasi sanguigni nell’infiammazione
- Differenza tra toracentesi, paracentesi e rachicentesi
- Meningite: contagio, sintomi, vaccino, gravità e profilassi
- Endocardite: cause, sintomi, diagnosi e terapie
- Differenza tra batteri Gram negativi e Gram positivi
- Differenza tra batteri bacilli, cocchi, streptococchi e spirilli
- Triade di Virchow: i tre fattori di rischio per la trombosi
- Chetosi: cos’è, da cosa è causata, sintomi e terapia in adulti e bambini
- Coagulazione intravascolare disseminata: cause e trattamenti
- Sindrome da disfunzione multiorgano: cause, sintomi, stadi e cure
- Coprocoltura feci per salmonella: perché e come si fa
- I cinque segni cardinali dell’infiammazione
- Differenza tra infezione ed infiammazione: sono la stessa cosa?
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Differenza tra infezione acuta e cronica
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infezione ed infestazione
- Differenza tra infestazione interna ed esterna
- Differenza tra infiammazione cronica granulomatosa e non granulomatosa
- Differenza tra granulomi asettici (da corpo estraneo) e settici
- Linfonodi: cosa sono, come riconoscerli, quando sono pericolosi
- Linfonodo sentinella: cos’è e perché è importante in caso di cancro
- Biopsia del linfonodo sentinella: a che serve, perché è importante
- Sistema linfatico e linfonodi: anatomia e funzioni in sintesi
- Differenza tra cisti e linfonodo
- Differenza tra cisti, pseudocisti, ascesso ed empiema
- Differenza tra acidosi ed alcalosi, metabolica e respiratoria
- Apparato respiratorio: anatomia in sintesi, struttura e funzioni
- Asma bronchiale: spirometria e diagnosi differenziale
- Esofago e trachea: zona, anatomia, rapporti e differenze
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra BPCO ed asma: terapia e sintomi comuni e diversi
- Broncopneumopatia cronica ostruttiva (BPCO): sintomi, diagnosi e cura
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Embolia polmonare: massiva, diagnosi, da tumore, terapia
- Polmoniti nosocomiali: cause, terapie e linee guida ATS
- Polmonite interstiziale, atipica, senza febbre: sintomi e cure in bimbi ed adulti
- Polmonite in bimbi ed adulti: quando chiamare subito il medico
- Polmonite in bimbi ed adulti: quando diventa davvero pericolosa
- Broncoscopia polmonare con biopsia: a cosa serve, fa male, è pericolosa?
- Tutti gli articoli sullo smettere di fumare
- Enfisema polmonare: sintomi, tipi, cause, diagnosi e terapia
- Alveoli polmonari: cosa sono e che funzioni svolgono?
- Enfisema polmonare: cure, complicazioni, quando chiamare il medico
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Che significa malattia autoimmune? Spiegazione ed esempi
- Parametri della spirometria: capacità, volumi, rapporti e flussi
- Polmoni: anatomia e funzioni in sintesi
- Differenza tra laringe, faringe e trachea
- Sangue dal naso (epistassi) in bambini e adulti: cause, rimedi naturali, cosa fare e cosa NON fare
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!