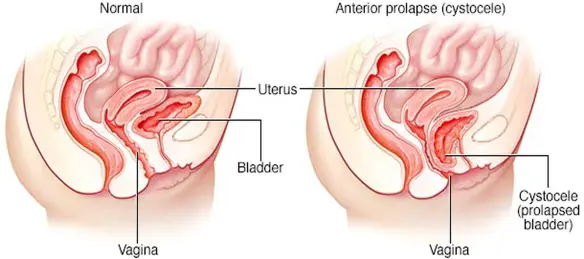
 Con “cistocele” (anche chiamato prolasso vescicale) in medicina si intende una condizione in cui la vescica si sposta dalla sua posizione originale finendo per protrudere attraverso la vagina, cosa che avviene sono nei casi più gravi, mentre se il cistocele è lieve può essere del tutto asintomatico. Sintomi possibili sono incontinenza urinaria, pollachiuria o minzione imperiosa, a volte complicati da infezioni ricorrenti delle vie urinarie e ritenzione urinaria. Il cistocele si associa spesso a un uretrocele e in questo caso la condizione viene chiamata cistouretrocele. E’ più diffuso superati i 50 anni, in menopausa, quando il pavimento pelvico si indebolisce.
Con “cistocele” (anche chiamato prolasso vescicale) in medicina si intende una condizione in cui la vescica si sposta dalla sua posizione originale finendo per protrudere attraverso la vagina, cosa che avviene sono nei casi più gravi, mentre se il cistocele è lieve può essere del tutto asintomatico. Sintomi possibili sono incontinenza urinaria, pollachiuria o minzione imperiosa, a volte complicati da infezioni ricorrenti delle vie urinarie e ritenzione urinaria. Il cistocele si associa spesso a un uretrocele e in questo caso la condizione viene chiamata cistouretrocele. E’ più diffuso superati i 50 anni, in menopausa, quando il pavimento pelvico si indebolisce.
Cause e fattori di rischio
Il cistocele si verifica quando i muscoli, la fascia, i tendini ed il tessuto connettivo tra la vescica e la vagina si indeboliscono. Tale indebolimento può essere causato o favorito da varie condizioni e patologie, tra cui:
- donna in menopausa;
- donna di oltre 50 anni;
- donna multipara (varie gravidanze);
- gravidanza gemellare;
- feto di grandi dimensioni;
- gravidanza e parto;
- sollevamento pesi;
- malattia polmonare cronica;
- fumo di sigaretta;
- tosse cronica;
- famigliarità;
- ipoestrogenismo;
- interventi chirurgici a vescica, utero o vagina;
- traumi del pavimento pelvico;
- disturbi del tessuto connettivo;
- spina bifida;
- isterectomia;
- pressione intraddominale cronicamente elevata a causa di masse addominali come tumori;
- sovrappeso o obesità;
- broncopneumopatia cronica ostruttiva;
- stipsi cronica;
- infezioni croniche;
- collagenopatie.
Classificazione
Il cistocele può essere di vari tipi:
- cistocele apicale: si trova nel terzo superiore della vagina;
- cistocele mediale: si forma nella vagina media ed è correlato a un difetto nella sospensione dovuto in particolare a un deficit del sistema di sospensione sagittale nei legamenti uterosacrali e nella fascia pubocervicale;
- cistocele laterale: si forma quando si sviluppa un difetto a carico del muscolo pelviperineale e delle sue strutture legamentose e fasciali.
Gravità del cistocele
Il cistocele può presentarsi in forma lieve, moderata o grave:
- cistocele di 1° grado (lieve): una piccola porzione di vescica scivola sulla vagina;
- cistocele di 2° grado (moderato): una porzione ampia di vescica scivola sulla vagina, andando a raggiungere l’apertura vaginale;
- cistocele di 3° grado (grave): la vescica fuoriesce dalla vagina perché la fascia vescico-vaginale non riesce a contenerla.
Leggi anche:
- Incontinenza fecale: dieta, Alzheimer, parto, cause e terapie
- Incontinenza urinaria maschile e femminile: cause, tipi, da sforzo, rimedi
- Urgenza minzionale e incontinenza: definizione e vescica iperattiva
Sintomi e segni
I sintomi di un cistocele sono variabili e possono includere:
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- disuria: difficoltà ad urinare;
- stranguria: dolore durante la minzione;
- ritenzione urinaria (o iscùria): accumulo di urina nella vescica, come conseguenza dell’incapacità – parziale o totale – della vescica di svuotarsi;
- incontinenza urinaria: incapacità di trattenere l’urina che porta a perdita involontaria di urina;
- svuotamento incompleto: dopo aver urinato, è la sensazione che la vescica non sia stata del tutto svuotata;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- enuresi: perdita involontaria di urina durante la notte;
- gocciolamento post-minzionale: perdita di alcune gocce di urina che si verifica subito dopo aver urinato;
- tenesmo vescicale: contrazione spasmodica e dolorosa, dello sfintere vescicale accompagnata da pressione e fastidio in regione uretrale o sovrapubica e stimolo minzionale urgente, con emissione minima di urina. Anche subito dopo aver urinato, il paziente avverte ancora lo stimolo di urinare ma nel tentativo di minzione spesso non riesce ad emettere urina;
- gonfiore o pienezza vaginale;
- sensazione di imminente fuoriuscita di organi attraverso la vagina;
- sensazione di pienezza pelvica;
- incontinenza fecale;
- cistite ed altre infezioni delle vie urinarie (vescica, ureteri ed uretra) frequenti;
- dolore dorsale/lombare/pelvico;
- astenia (facile affaticabilità);
- dispareunia (rapporti sessuali dolorosi);
- sanguinamento dalla vagina.
Leggi anche:
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Ipertrofia o iperplasia prostatica benigna: cause, sintomi e cure
Diagnosi
Gli esami di cui il medico si può servire per la diagnosi di cistocele e delle sue cause a monte, sono:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con esame pelvico per valutare la perdita di urina quando alla paziente viene chiesto di effettuare una manovra di Valsalva);
- ecografia renale;
- esame del sangue (emocromo);
- VES;
- esame delle urine;
- esame per valutare la funzionalità renale;
- clearance della creatinina;
- azotemia;
- cistoscopia;
- cistografia;
- biopsia renale;
- radiografia, TAC e/o risonanza magnetica;
- test genetici;
- uro-TAC;
- scintigrafia;
- uroflussometria;
- urinocultura.
Non tutti gli esami sono sempre necessari per raggiungere la diagnosi.
Leggi anche:
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Incontinenza urinaria maschile e femminile: cause, tipi, da sforzo, rimedi
- Prostatite batterica ed abatterica: cause e cure dell’infiammazione della prostata
- Stranguria: significato, dolore alla minzione, cura
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Sangue nelle urine (ematuria): iniziale, terminale, microscopica e
Trattamento
Le opzioni di trattamento sono differenti in base alla gravità del cistocele. Il trattamento chirurgico non è indicato per quelle donne che hanno un prolasso lieve ed asintomatico. In questi casi, per prevenire l’aggravamento del cistocele, è consigliabile:
- perdere peso;
- prevenire la costipazione: la dieta deve contenere il giusto quantitativo di fibre (né troppe né troppo poche);
- curare la tosse cronica;
- smettere di fumare;
- fare gli esercizi di Kegel;
- evitare di sollevare grandi pesi.
Indipendentemente dal grado di cistocele l’intervento chirurgico può risultare opportuno se la paziente accusa sintomi quali ostruzione urinaria o idronefrosi, spesso attribuibili a “inginocchiamento” cronico del giunto ureterale. La scelta del trattamento è anche correlata all’età della paziente, al desiderio di avere figli, alla gravità della menomazione, al desiderio di continuare i rapporti sessuali e deve tenere in conto altre malattie da cui può essere affetta la paziente.
Terapie non chirurgiche
Sono essenzialmente tre:
- controllo del peso e degli altri fattori di rischio, eseguendo periodicamente gli esercizi di Kegel;
- pessario: un anello di gomma, o di plastica, inserito nella vagina che serve a bloccare il prolasso degli organi pelvici. Ne esistono di misura diversa. Il suo prolungato può causare una irritazione della vagina;
- terapia estrogenica: gli estrogeni rinforzano i muscoli del pavimento pelvico e rallentano la progressione del cistocele.
Sono rimedi palliativi e temporanei, spesso effettuati solo per ritardare l’intervento chirurgico.
Trattamento chirurgico
L’intervento chirurgico di riparazione della parete vaginale anteriore può essere combinato con altre procedure operatorie che mirano alla riparazione di altri punti di supporto degli organi pelvici, ad esempio la riparazione antero-posteriore e la colporrafia anteriore. Il trattamento del cistocele spesso accompagna la più invasiva isterectomia. Poiché il tasso di fallimento nella riparazione dei cistocele rimane elevato, talvolta può essere necessario un ulteriore intervento chirurgico. Le donne che necessitano di un intervento chirurgico di riparazione di un cistocele hanno il 17% di possibilità di aver bisogno di un’altra operazione nell’arco dei successivi dieci anni. Il trattamento chirurgico del cistocele dipende dalla causa del difetto e dal fatto che si verifichi nella parte superiore (apice), nella parte centrale o inferiore della parete vaginale anteriore. Il tipo di intervento dipende anche dal tipo di danno che si instaura tra le strutture di supporto e la parete vaginale. Una delle riparazioni chirurgiche più comuni è la colporrafia. Questa procedura chirurgica consiste nel far eseguire un piegamento longitudinale al tessuto vaginale, suturandolo quindi in questa posizione e creando così un punto di resistenza più forte al tentativo di intrusione della parete vescicale. Talvolta il chirurgo utilizza una rete chirurgica con il fine di rafforzare la parete vaginale anteriore. Questa procedura ha un tasso di errore del 10-50%. In alcuni casi la stessa rete chirurgica viene utilizzata per rinforzare la riparazione appena eseguita. Durante l’intervento chirurgico, la riparazione della parete vaginale consiste nell’eseguire una plicatura e quindi nel suturare il tessuto esistente tra la vagina e la vescica con il fine di rafforzarlo. Questo procedura rinforza gli strati di tessuto e così promuove il riposizionamento degli organi pelvici nella loro sede naturale. L’intervento chirurgico fornisce anche più supporto per la vescica. L’intervento può essere eseguito in anestesia generale o anche in anestesia locale ed epidurale, da parte di un chirurgo specializzato in ginecologia, in regime di ricovero ospedaliero. I tempi di recupero possono variare da quattro a sei settimane. L’intervento oltre che con chirurgia tradizionale vaginale può essere eseguito per via laparoscopica. Tuttavia in quest’ultimo caso la durata dell’intervento può variare da circa 90 minuti a oltre 3 ore: per questo motivo nelle pazienti anziani con co-patologie (ad esempio problemi cardio-respiratori) in genere si preferisce la tecnica tradizionale vaginale, in quanto eseguire l’intervento per via laparoscopica, per circa 3 ore e in posizione di trendelemburg, comporterebbe un rischio anestesiologico decisamente più elevato. La sacrocolpopessi è una procedura chirurgica che consiste nell’ancorare l’utero e la vescica prolassati all’osso sacro. L’ancoraggio è garantito dall’impiego di una mesh (rete) che stabilizza la volta vaginale (cioè la porzione superiore della vagina). L’intervento di sacrocolpopessi richiede un’anestesia generale. Questa procedura è spesso scelta come trattamento per il cistocele, soprattutto se interventi precedenti non hanno avuto successo. Il tasso di successo di questa procedura si aggira intorno al 90% e inoltre è gravato da un minor rischio di recidiva di cistocele. Alcune donne, in genere donne anziane che scelgono di non volere più avere rapporti sessuali per via vaginale, scelgono di sottoporsi ad un intervento chirurgico che comporta la chiusura della vagina. Questo intervento, chiamato colpocleisi, tratta il cistocele attraverso la chiusura dell’apertura vaginale. Spesso il trattamento chirurgico viene preceduto dalla somministrazione per via vaginale di estrogeni. La somministrazione intravaginale di estrogeni rafforzare il tessuto vaginale (come confermato dall’aumento dello spessore vaginale dopo la terapia ormonale), fornendo così un risultato più efficace quando si deve ricorrere all’utilizzo di reticelle o punti di sutura per la riparazione.
Leggi anche:
- Perché viene la cistite e come curarla?
- Pavimento pelvico: come cambia durante la menopausa?
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
Complicanze postchirurgiche
Le possibili complicanze intraoperatorie e postoperatorie sono:
- incontinenza urinaria;
- stipsi;
- lesioni vescicali;
- reazioni allergiche a materiali o sostanze usate durante l’intervento;
- reazioni avverse legate all’anestesia;
- emorragie;
- infezioni;
- dispareunia (rapporto sessuale vaginale doloroso);
- lesioni all’uretere;
- erosione vaginale dovuta alla mesh (rete).
Convalescenza
Dopo l’intervento chirurgico la paziente è essere istruita a limitare le sue attività fisiche (soprattutto evitando di sollevare grossi pesi, sopra i 4-5 kg) e monitorarsi periodicamente alla ricerca di eventuali segni di infezione, come ad esempio una temperatura corporea elevata, perdite vaginali dall’odore sgradevole, dolore addominale/pelvico ricorrente o costante. I medici consigliano di evitare di starnutire o tossire, cosa che viene facilitata enormemente smettendo di fumare. La paziente viene invitata a perdere peso se obesa o sovrappeso e di intraprendere adeguate misure contro la stitichezza, ad esempio tramite una dieta che contenga la giusta quantità di fibre: né troppe né troppo poche. Una leggera pressione addominale quando si tossisce fornisce supporto all’area sottoposta ad intervento e riduce il dolore associato alla tosse. Possono essere usati antidolorifici come il paracetamolo (Tachipirina) e – solo DOPO parere positivo del medico – di FANS (farmaci antinfiammatori non steroidei, come l’aspirina).
Ripresa dell’attività fisica
Dopo l’intervento ci si sente ovviamente più affaticati del solito: è importante concedersi il riposo necessario. La ripresa delle normali attività può iniziare con brevi passeggiate quotidiane; camminare e’ un buon esercizio perché non sollecita la ferita in alcun modo.
A seconda di come ci si sente, le attività andrebbero via via aumentate. E’ buona norma riprendere gli esercizi per il pavimento pelvico se possibile in 1-2 settimane, mentre non e’ raccomandato svolgere ginnastica, corsa, aerobica o camminate impegnative per almeno 6 settimane. Generalmente la maggioranza delle pazienti torna alle normali attività entro massimo un paio di mesi.
C’è una dieta particolare da seguire?
Non ci sono particolari restrizioni, ma è importante seguire una dieta normocalorica (o ipocalorica nel caso di sovrappeso o obesità), cercando di includere frutta, fibre ed un adeguato apporto di liquidi, di almeno 1,5/2 litri al giorno per sfavorire la comparsa di stitichezza. Potrebbe essere estremamente utile consultare un medico dietologo ed effettuare una bioimpedenziometria per calcolare la % di massa magra e grassa ed idratazione.
Integratori consigliati per la salute delle vie urinarie
Di seguito trovate una lista di integratori alimentari acquistabili senza ricetta, potenzialmente in grado di diminuire infiammazioni e bruciori e migliorare la salute delle vie urinarie, quindi utilissime in caso di cistite e/o uretrite:
- Uva ursina: https://amzn.to/2rPzEon
- Mirtillo rosso: https://amzn.to/2Gr6EbV
- D -Mannosio, mirtillo rosso, biotina e zinco: https://amzn.to/2GrsYlE
- Mirtillo rosso, semi di pompelmo, fermenti lattici e zinco: https://amzn.to/2k7yOQd
Leggi anche:
- Rettocele maschile e femminile: sintomi, cure, intervento, ginnastica
- Enterocele: cos’è, definizione, sintomi, cause, intervento, immagini
- Uretrocele (prolasso uretrale): cause, sintomi, diagnosi, terapie
- Prolasso rettale: intervento, cure, ginnastica, immagini, pomate
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- Visita proctologica: preparazione, costo, procedura, è dolorosa?
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Vagina: anatomia, funzioni e patologie in sintesi
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Defecografia: cos’è, a che serve, come ci si prepara, è dolorosa?
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Emorroidi interne e esterne: cause, sintomi, cura e rimedi
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Tenesmo rettale: emorroidi, notturno, stipsi, significato, esami
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Clistere: quanto tempo va trattenuto affinché agisca?
- Feci chiare, ipocoliche, acoliche significato e terapie
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Coprocoltura feci per salmonella: perché e come si fa
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci dalla bocca: il vomito fecaloide
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Di cosa sono fatte le feci?
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Quanto misurano il canale anale ed il retto?
- Le feci si formano lo stesso quando si è a digiuno?
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Perché le feci hanno un odore cattivo e sgradevole?
- Trapianto di feci per clostridium difficile, colite e Morbo di Crohn
- Quanto pesano le feci prodotte in un giorno?
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Dopo quanto tempo il cibo ingerito viene espulso con le feci?
- Le feci più piccole e più grandi del mondo
- Coprofagia umana e animale: cause, rischi e pericoli di ingerire feci
- Si può produrre energia dalle feci?
- Quando il sangue esce dall’ano: rettorragia e proctoragia
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Incontinenza feci e gas intestinali: cause, sintomi, rimedi e dieta
- Meteorismo intestinale: cos’è, cause, rimedi, dieta, cibi da evitare
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Differenza tra guanti in nitrile, lattice, vinile e polietilene
- Feci nere e melena: cause e cure in adulti e neonati
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Feci pastose e maleodoranti: malassorbimento e cattiva digestione
- Com’è fatta una siringa e come si usa correttamente?
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Si possono tagliare o spezzare le supposte rettali?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Differenze tra effetto collaterale, effetti indesiderati, reazione avversa, evento avverso
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Coprocoltura feci per salmonella: perché e come si fa
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Gli alimenti più lassativi: addio stitichezza!
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Che significa prendere un farmaco off label?
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Cause di pancia gonfia: alimentazione ed emozioni
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Differenza tra controindicazioni ed effetti indesiderati
- Differenza tra controindicazione assoluta e relativa con esempi
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Differenza tra farmaco originale, generico ed equivalente
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
