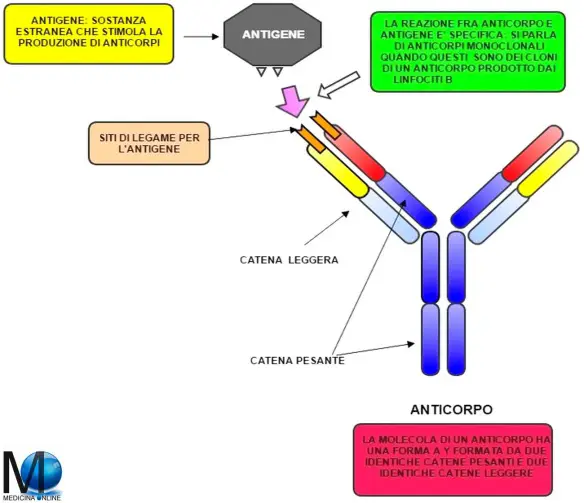
Antigene e anticorpo
Con “reazione di ipersensibilità” (in inglese “hypersensitivity” o “hypersensitivity reaction” o “intolerance”) in medicina si indica una risposta immunitaria anomala e dannosa per l’organismo umano, determinata dall’interazione di un antigene endogeno o esogeno (cioè rispettivamente interno all’organismo o presente nell’ambiente) con anticorpi umorali o da reazioni immunitarie cellulomediate. Le reazioni di ipersensibilità possono essere classificate sulla base del meccanismo immunologico che vanno ad attivare; si distinguono:
- reazioni di ipersensibilità tipo I (anafilattico): l’attivazione è molto rapida (alcuni minuti) e vengono liberate sostanze vasoattive e spasmogene che agiscono sui vasi e sulla muscolatura liscia alterandone le funzioni;
- affezioni di tipo II (citotossico): gli anticorpi interagiscono con gli antigeni presenti sulla superficie cellulare, cioè vanno a danneggiare direttamente le cellule rendendole suscettibili alla fagocitosi;
- affezioni di tipo III (mediata da immunocomplessi): Il legame antigene-anticorpo forma un complesso che attiva il sistema del complemento;
- affezioni di tipo IV (mediata da cellule o “cellulo-mediata”): Il danno tissutale è prodotto dall’attivazione di cellule del sistema immunitario (linfociti T).
- affezioni di tipo V (mediata da autoanticorpi): Presenza di anticorpi circolanti in grado di attivare o inibire uno specifico recettore.
La classica classificazione iniziale delle reazioni di ipersensibilità, secondo Gell e Coombs (1963), prevedeva solo i primi quattro tipi. L’uso della classificazione che include il tipo V è raro in Italia mentre viene spesso usato nei Paesi anglosassoni. In Italia alcuni Autori includono le reazioni di tipo V nel gruppo delle reazioni di tipo II.
Ipersensibilità di tipo I (anafilattico)
L’ipersensibilità di primo tipo è caratterizzata da una rapida attivazione (entro pochi minuti) di mastocellule e granulociti, dopo previa sensibilizzazione, che liberano sostanze vasoattive e spasmogene a causa del legame dell’antigene (detto anche “allergene”) con anticorpi presenti sulla loro membrana cellulare.
Questo tipo di reazione si può suddividere in tre fasi:
- sensibilizzazione: il sistema immunitario viene a contatto per la prima volta con l’allergene e produce gli anticorpi che gli consentiranno in seguito di riconoscerlo. Tale fase ha inizio tramite la produzione di TSLP, IL-25 e IL-33 da parte delle cellule epiteliali che, da una parte, stimolano i basofili a esprimere CCR7 (che li porta a migrare nei linfonodi) e MHC II (per la presentazione dell’antigene) e a produrre IL-4 (necessaria per il differenziamento dei linfociti T naive in Th-2) e, d’altra parte, inibiscono la produzione di IL-12 e IL-23 da parte della cellula dendritica (che in questo modo non può promuovere la differenziazione verso i subsets Th1 e Th17). Grazie ai basofili dunque verranno attivati nella risposta allergica i linfociti Th-2. Questi ultimi producono una serie di citochine essenziali per la proliferazione dei linfociti B e la produzione di IgE (IL-13) e per la differenziazione degli eosinofili (IL-5) e dei mastociti (IL-4). Le IgE specifiche si andranno così a legare ai recettori sulla membrana di mastociti e basofili, in attesa del secondo incontro con l’allergene.
- risposta iniziale: nei primi 30-60 minuti dopo la seconda esposizione all’allergene per cui si è sensibilizzati, si hanno tutti i fenomeni di vasodilatazione, essudazione vasale, spasmi della muscolatura liscia locale e secrezioni ghiandolari in loco. In questa fase si ha legame dell’antigene dell’allergene con gli anticorpi IgE presenti sui mastociti e sui basofili (appunto sensibilizzati). Si creano legami crociati tra un antigene che possiede più siti di legame Fc e più molecole di IgE, per cui questi ponti chimici nei complessi IgE-Fc provocano delle perturbazioni. A questo punto avvengono due fenomeni distinti, la degranulazione delle mastocellule con rilascio di mediatori primari (preformati) e il rilascio di mediatori secondari di nuova sintesi.
- fase ritardata: si verifica a distanza di un paio d’ore dalla risposta iniziale, in cui non è più necessaria la presenza dell’antigene. In tale fase avvengono fenomeni di infiltrazione tissutale da parte di neutrofili, eosinofili, granulociti basofili, e monociti, con distruzione dei tessuti (specie epiteli e mucose). Gli eosinofili secernono sostanze come la Proteina Basica Maggiore, che si comporta da perforina portando alla distruzione delle cellule. Gli eosinofili partecipano al processo infiammatorio che riguarda le reazioni allergiche.
Anafilassi
L’anafilassi può essere locale o generalizzata:
- anafilassi locale: si verifica in soggetti atopici, quindi particolarmente portati a sviluppare reazioni di tipo anafilattico in caso di ingestione o inalazione di proteine eterologhe e si concretizza con manifestazioni tipiche dell’allergia alimentare quali orticaria, angioedemi, riniti allergiche (febbre da fieno) ed asma;
- anafilassi generalizzata: si verifica tramite somministrazione di proteine eterologhe sotto forma ad esempio di antisieri, ormoni, enzimi o farmaci, solitamente per via ematica. La dose di antigene in grado di scatenare la reazione può essere estremamente varia, così come la gravità della sintomatologia che può variare da semplice prurito, eritema, pomfi cutanei, che interessano, a vomito, crampi addominali, diarrea, a forme sempre più gravi di costrizione dei bronchioli, dispnea ed edema laringeo fino a costituire ostruzioni laringee e al cosiddetto shock anafilattico.
Per approfondire:
- Shock anafilattico (shock allergico): cause, fattori di rischio, patogenesi
- Shock anafilattico: sintomi, diagnosi, prognosi, gravità, morte
- Shock anafilattico: terapia, cosa fare, consigli per prevenirlo
Ipersensibilità di Tipo II (citotossico)
La reazione di secondo tipo è tipica delle reazioni trasfusionali, dell’eritroblastosi fetale (differenza antigenica tra madre e feto), dell’anemia emolitica e della trombocitopenia autoimmune e delle reazioni di ipersensibilità ai farmaci. Gli anticorpi sono diretti contro antigeni di membrana e vanno a danneggiare direttamente le cellule rendendole suscettibili alla fagocitosi o alla lisi da parte del complemento. Gli antigeni che suscitano queste risposte possono essere sia esogeni, cioè derivanti da allergeni esterni al nostro corpo (adsorbiti e intrappolati nelle membrane cellulari) oppure endogeni. Classici esempi di ipersensibilità di tipo II sono: 1) la distruzione di globuli rossi in seguito a un’errata trasfusione (differenze nel gruppo AB0); 2) l’incompatibilità materno-fetale per il sistema Rh; 3) le reazioni causate da farmaci che si legano alle membrane di cellule ematiche fungendo da apteni; 4) produzione di auto-anticorpi contro antigeni di membrana (se gli antigeni contro i quali sono diretti le reazioni autoimmunitarie sono parte di recettori di membrana, si possono classificare queste particolari reazioni di ipersensibilità di II tipo come di V tipo). Le affezioni di tipo II hanno due possibili evoluzioni: la lisi diretta delle cellule che colpiscono o la loro opsonizzazione:
- lisi diretta: l’anticorpo IgM o IgG reagisce con l’antigene presente sulla superficie cellulare causando l’attivazione del sistema del complemento e la formazione del complesso di attacco alla membrana che distrugge l’integrità del plasmalemma inserendo nel doppio strato fosfolipidico proteine porose transmembranarie. Questa via è utilizzata in caso di incompatibilità AB0;
- opsonizzazione: le opsonine sono macromolecole proteiche che favoriscono la fagocitosi di una membrana da parte dei macrofagi. Nell’opsonizzazione gli anticorpi o i frammenti C3B vengono fissati sulla membrana delle cellule che devono essere eliminate per renderle più suscettibili alla fagocitosi. Questo tipo di reazione interessa soprattutto le cellule ematiche quali eritrociti, leucociti e piastrine. Questa via è utilizzata in caso di incompatibilità per il fattore Rh.
Leggi anche:
- Deficit di glucosio-6-fosfato deidrogenasi e favismo: cause, sintomi, terapie
- L’incredibile allergia di Ashleigh Morris
- La grave allergia alle arachidi di Oli Weatherall: perfino un bacio può ucciderlo
- Famosa marca di pennarelli provoca allergie: non usateli!
Ipersensibilità di Tipo III (mediata da immunocomplessi)
Le reazioni di ipersensibilità di terzo tipo sono caratterizzate dalla formazione di complessi antigene-anticorpo che, interagendo con i mediatori del siero e con il sistema del complemento, suscitano una risposta infiammatoria locale o generalizzata. Questi complessi possono circolare nel torrente ematico o arrestarsi contro le pareti vascolari o in strutture di filtraggio; infatti in tal caso i siti preferiti risultano essere i glomeruli renali, le articolazioni, la cute, il cuore, le sierose e i piccoli vasi. I fattori che influenzano la risposta immunitaria possono essere così riassunti:
- dimensione dei complessi (sono più patogeni i complessi di piccole dimensioni visto che quelli più grandi sono fagocitati facilmente);
- avidità di legame antigene-anticorpo;
- affinità dell’antigene ai tessuti;
- struttura tridimensionale del complesso;
- efficienza del sistema dei fagociti mononucleati che smaltiscono i complessi antigene-anticorpo;
- carica elettrica del complesso;
- fattori emodinamici.
Malattia da immunocomplessi sistemica
Gli anticorpi indotti dall’antigene si legano a diverse figure proteiche, IgG e IgM si fissano al complemento, così come le IgA (seppure non per via diretta), invece le IgE si legano ai basofili inducendoli a liberare PAF e istamina che inducono l’aumento della permeabiltà vascolare separando le cellule dell’endotelio e permettendo ai complessi di penetrare la parete vascolare, oppure i complessi si legano alle cellule infiammatorie attraverso i recettori per Fc o C3b e danno il segnale per la liberazione dei mediatori vasoattivi e delle citochine, che come effetto finale hanno comunque l’aumento della permeabilità vascolare. Queste interazioni danno il via alla cascata complementare che comprendendo molteplici figure proteiche, con i ruoli più disparati innescano diversi effetti locali e sistemici:
- Vengono prodotti fattori chemiotattici (frammenti C5 e C5c67 del complemento) che indirizzano in loco i leucociti, i polimorfonucleati e i monociti;
- Viene rilasciata l’opsonina C3b, che favorisce la fagocitosi;
- Vengono rilasciate le anafilatossine C3a e C5a, che provocano degranulazione dei mastociti, aumentano la permeabilità vascolare e causano la contrazione della muscolatura liscia vasale;
- Si forma il complesso di attacco alla membrana (C5-9) che causa danni alle membrane cellulari successiva citolisi;
- Vengono rilasciate sostanze preinfiammatorie come prostaglandine e peptidi vasodilatatori;
- Vengono rilasciati enzimi lisosomiali, anche in seguito alla citolisi di cui sopra, che hanno azione litica (come le proteasi);
- La PAF prodotta dai basofili inizialmente attivati dalle IgE, provoca aggregazione piastrinica;
- Viene attivato il fattore di Haegeman (CF-XII), che rappresenta il capostipite della via intrinseca della produzione di tutti gli altri fattori della cascata coagulativa;
Gli effetti sistemici si traducono nella formazione di microtrombi, nell’amplificazione dell’effetto infiammatorio, nell’aumento dei livelli di siero nel sangue e nell’intensa essudazione di neutrofili. Nello specifico si hanno vasculiti (come la vasculite necrotizzante acuta), glomerulonefriti, artriti, e così via, a seconda del sito in cui avviene la deposizione dei complessi. A seguito di ripetute e prolungate esposizioni all’antigene si ha un’antigenemia continua che sfocia in forme patologiche croniche come il Lupus eritematoso sistemico.
Malattia da immunocomplessi locale (Reazione di Arthus)
La forma locale della reazione di ipersensibilità di tipo III è la reazione di Arthus, che non è altro che una vasculite acuta da immunocomplessi. Per l’eccesso di anticorpi si formano enormi immunocomplessi che precipitano in situ nel giro di qualche ora e provocano effetti infiammatori come necrosi fibrinoidi vasali, emorragie locali, trombosi e ischemie. È presente un infiltrato di polimorfonucleati.
Ipersensibilità di Tipo IV (cellulo-mediata)
Questo tipo di reazione è mediata da linfociti T specificatamente sensibilizzati (vedi sistema HLA) e comprende tutte le classiche reazioni di ipersensibilità provocate da cellule T CD4+ e la citotossicità cellulare diretta mediata dalle cellule T CD8+. Rappresenta la più importante forma di risposta che il nostro organismo adotta per combattere gli organismi intracellulari, ne è esempio esauriente la risposta immunitaria indotta dalla presenza di Mycobacterium tuberculosis.
Ipersensibilità ritardata (o DTH)
La reazione tubercolinica come detto è esemplificante e per questo verrà trattata come modello per la descrizione delle reazioni di ipersensibilità ritardata. La presenza intradermica di tubercolina derivante dalla presenza del micobatterio, porta alla prima interazione tra antigene e anticorpo, per cui le cellule CD4+ non sensibilizzate ricoprono i peptidi micobatterici associati a molecole di classe II presenti sulla superficie dei monociti o di altre cellule APC (cellule presentanti l’antigene). Questa fissazione porta alla differenziazione dei T CD4+ in cellule TH1, sensibili a un successivo insulto, analogamente a quanto accade nel caso delle reazioni di tipo anafilattico. I TH1 entrano quindi in circolo e vi possono rimanere per lunghi periodi, a volte per anni, da qui il principio di memoria del sistema immunitario. Negli individui già precedentemente sensibilizzati si avrà, alla seconda somministrazione, un’interazione tra le cellule TH1 della memoria e gli antigeni presenti sulle APC che attiva questi linfociti e li induce a secernere specifiche citochine, quali:
- IFN-γ: potente attivatore macrofagico, ne aumenta l’avidità fagocitaria, li stimola a produrre molecole di classe II, per cui la presentazione antigenica è velocizzata, e fattori di crescita lipoproteici che stimolano la proliferazione dei fibroblasti e aumentano la sintesi di collagene;
- IL-2: provoca la proliferazione paracrina e autocrina dei linfociti T che si accumulano in loco;
- TNF-α e linfotossine: citochine che stimolano le cellule endoteliali a secernere prostaglandina, ad azione vasodilatativa, ELAM-1 che fa aderire i linfociti e i monociti di passaggio e altri fattori chemiotattici come l’IL-8, favorendo nel complesso la formazione di granulomi, da qui quella che viene chiamata infiammazione granulomatosa.
Gli effetti visibili riguardano un arrossamento, un indurimento e a volte anche necrosi locali, aumenta la permeabilità vascolare e si formano lacune fra le cellule endoteliali con edemi, perdita di componente proteica e fibrosi interstiziale (causa principale dell’indurimento). Se la presenza antigenica persiste la reazione infiammatoria passa di mano dai linfociti ai macrofagi che si trasformano spesso in cellule epitelioidi sotto l’azione di mediatori chimici dell’infiammazione e sono maggiormente soggetti ad aggregarsi in granulomi.
Ipersensibilità da contatto (dermatite da contatto)
Sono reazioni caratterizzate dalla formazione di un eczema cutaneo a livello del punto di contatto con un antigene di natura liposolubile o metalli come cromo e nichel. L’antigene lega il complesso MHC II presente sui dendriti poi i dendriti migrano nel linfonodo e attivano i linfociti Th-17 (in minor misura anche Th-1 e CD8+) i quali, migrati nel sito di infiammazione, producono citochine che attivano le cellule epiteliali (che a loro volta recluteranno altri Th-17) e reclutano i neutrofili tramite il rilascio di chemochine. Saranno proprio i neutrofili ad arrecare il danno tissutale tramite il rilascio dei loro granuli.
Citotossicità mediata da cellule T
In questo caso linfociti T CD8+ precedentemente sensibilizzati uccidono direttamente le cellule che portano l’antigene, per questo vengono chiamati linfociti T citotossici (CTL). Questa reazione è alla base del rigetto nei trapianti. In presenza di antigeni esogeni virali, questi peptidi virali vengono trasportati sulla superficie cellulare sotto forma di complessi che vengono riconosciuti e attaccati dai CTL CD8+, per cui si ha la lisi delle cellule infette prima che venga completata la replicazione virale e di conseguenza l’infezione virale è sconfitta. Lo stesso principio sembra venga applicato nei confronti di alcuni tumori. Un ulteriore esempio è dato dal diabete mellito di tipo I, patologia autoimmune a eziologia sconosciuta, in cui vengono distrutte selettivamente le cellule beta delle isole di Langerhans tramite l’azione di linfociti CD8+ che riconoscono antigeni self sulla membrana di tali cellule.
Ipersensibilità di Tipo V (mediato da anticorpi stimolanti o bloccanti recettori, ipersensibilità di tipo stimolatorio)
Quando gli anticorpi si legano a un recettore di membrana stimolandone la funzione (un esempio è la Malattia di Basedow-Graves) oppure bloccandone la funzione o inducendone la degradazione (un esempio è la Miastenia gravis), alcuni autori (soprattutto anglosassoni) classificano la reazione di ipersensibilità come di V tipo.
Per approfondire:
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Consigli per la prevenzione delle allergie da alimenti e additivi alimentari
- Consigli per la prevenzione delle allergie da acari e miceti (funghi)
- Consigli per la prevenzione delle dermatiti da contatto (lattice, nichel, cosmetici…)
- Consigli per la prevenzione delle allergie da derivati animali (cani, gatti, volatili…)
- Consigli per la prevenzione di allergie da imenotteri (api e vespe)
- Consigli per la prevenzione di allergie da farmaci e pseudoallergie
- Esami allergologici di primo, secondo e terzo livello per la diagnosi di allergia
- Prick test in bambini e adulti: esecuzione, allergeni, controindicazioni, rischi
- Patch test: preparazione, esecuzione, rischi, allergeni, costo
- Prist test in adulti e bambini, valori normali e patologici, interpretazione
- Rast test: preparazione, esecuzione, rischi, allergeni, costo
- Test di provocazione in medicina: cosa sono, a che servono, come si svolgono?
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Test di eliminazione e diete oligoallergeniche in allergologia
- Reazioni indesiderate durante i test allergologici: frequenza, tipi, cosa fare, prevenzione
- Allergia al latte vaccino in neonati e bambini
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Allergeni ed epitopi: definizione, classificazione, elenco, tipi
Leggi anche:
- Test per allergie e intolleranze alimentari
- Differenza tra reazione allergica, anafilassi e shock anafilattico
- Differenze tra allergia alimentare ed intolleranza alimentare
- Dermatite atopica: cause, sintomi e terapie di una patologia della pelle molto diffusa
- Dermatite atopica: giusta alimentazione e probiotici quando le cure tradizionali falliscono
- Dermatite seborroica: cause, immagini, cure, rimedi naturali, shampoo consigliato
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Morire per una puntura di vespa: capire cos’è uno shock anafilattico può salvarti la vita
- Puntura di vespa: dopo quanto tempo si verifica lo shock anafilattico?
- Puntura di vespa e shock anafilattico: cosa fare e cosa NON fare?
- Puntura di vespa e shock anafilattico: cosa fare prima dell’arrivo dell’ambulanza?
- Cos’è l’adrenalina ed a cosa serve?
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Asma bronchiale: spirometria e diagnosi differenziale
- Asma bronchiale: fattori di rischio ambientali e genetici
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Differenza tra latte, lattosio e rispettive intolleranze
- Celiachia, cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Intolleranza al lattosio in adulti e bambini: sintomi e test
- Lattosio: cos’è, in quali alimenti si trova ed in quali no
- Lattuga ed altre verdure: contengono lattosio o no?
- Test del respiro (breath test) per intolleranze alimentari: cos’è e come si svolge
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Intolleranza al sorbitolo: sintomi, diagnosi, dove si trova il sorbitolo?
- Superare le intolleranze alimentari con la dieta di eliminazione? Meglio lo schema di rotazione dei cibi
- Vaccini: servono davvero? Tutte le verità scientifiche
- Alopecia: qual è l’età di insorgenza nell’uomo e nella donna
- Alopecia e calvizie: rimedi naturali contro la perdita di capelli
- Finasteride per ipertrofia prostatica ed alopecia androgenetica
- Finasteride: effetti collaterali e controindicazioni
- Perché cadono i capelli? Quanti capelli al giorno è normale perdere? E’ vero che i calvi hanno più testosterone?
- I tuoi capelli rivelano la tua salute: ecco come leggere i segnali che ti inviano
- Come porti capelli rivela molto della tua personalità
- Perché i capelli diventano bianchi precocemente? Sono ancora giovane… Ecco i rimedi
- Acne cistica: cura definitiva, alimentazione, testosterone
- Fibroma pendulo (porro): cause, sintomi, diagnosi, trattamento
- Differenza tra fibroma pendulo (porro) e neo
- Differenza tra fibroma pendulo (porro) e condiloma (verruca genitale)
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Differenza tra condilomi (verruche genitali) e papule perlacee
- Differenza tra condilomi ed emorroidi
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
