 Non è affatto facile la vita degli spermatozoi emessi nella vagina durante un rapporto sessuale: li aspetta un viaggio lungo e tortuoso che comunque lascerà scontenti decine di milioni di loro, visto che solo uno verrà premiato con la fecondazione, cioè l’unione dell’ovulo femminile con lo spermatozoo, per formare una cellula – lo zigote – da cui si svilupperà una nuova vita.
Non è affatto facile la vita degli spermatozoi emessi nella vagina durante un rapporto sessuale: li aspetta un viaggio lungo e tortuoso che comunque lascerà scontenti decine di milioni di loro, visto che solo uno verrà premiato con la fecondazione, cioè l’unione dell’ovulo femminile con lo spermatozoo, per formare una cellula – lo zigote – da cui si svilupperà una nuova vita.
Leggi anche: Com’è fatto uno spermatozoo e quanto è piccolo rispetto al gamete femminile?
Cosa avviene quando lo sperma viene eiaculato nella vagina?
Al culmine dell’atto sessuale, l’eiaculato maschile fuoriesce dal pene e si riversa nella parte superiore della vagina, insieme al suo carico di spermatozoi, che – negli uomini sani – sono compresi tra 40 e gli oltre 100 milioni di unità per eiaculazione. Dopo l’emissione del liquido seminale dal meato uretrale del pene, gli svariati milioni di spermatozoi sani disponibili iniziano un lungo viaggio alla ricerca della cellula uovo, annidata in una delle due tube di Falloppio. La stragrande maggioranza dei gameti maschili perisce ancor prima di intravedere l’ambita meta: è un vero e proprio viaggio di eliminazione, dove la selezione è estrema e così deve essere: permette statisticamente solo agli spermatozoi più sani di diventare parte del corredo genetico del bimbo che nascerà. Tra i primi ostacoli presenti, c’è il muco cervicale, una secrezione dell’utero che intrappola gli spermatozoi meno vitali, non completamente maturi o con caratteristiche morfologiche non favorevoli.
Leggi anche: A che velocità viaggiano sperma e spermatozoi? Quanto è lungo il loro viaggio?
Gli spermatozoi come trovano la strada?
Grazie alle “indicazioni” dell’apparato genitale femminile: il pH, l’ossitocina che li attrae, le contrazioni dell’utero, le cellule ciliate che li spingono verso l’ovocita: tutto è organizzato dalla natura per favorire il “grande incontro”.
Leggi anche: Quante calorie contiene lo sperma?
Superato il muco cervicale, via in alto
Gli spermatozoi che riescono a sfuggire al muco proseguono la risalita verso la parte superiore dell’utero. E’ stato calcolato che, con le debite proporzioni, la velocità di uno spermatozoo sarebbe pari a quella di una persona che corre a 55 km/h. In realtà, vista la ridottissima dimensione, la loro velocità di avanzamento assoluta è piuttosto bassa, pari a circa 15 centimetri all’ora (l’utero è lungo circa 6-9 cm e le tube uterine una decina di cm). In genere la fecondazione avviene nello stesso giorno in cui si ha il rilascio della cellula uovo da parte del follicolo ovarico (intorno al 14° giorno del canonico ciclo ovarico di 4 settimane). L’ovocita maturo sopravvive al massimo per 24 ore circa dopo la liberazione. Gli spermatozoi depositati dal maschio possono invece resistere fino a 4 giorni (in alcuni casi anche di più) nelle cripte della mucosa cervicale e da qui risalire verso le tube. Normalmente la fecondazione avviene in prossimità dell’ovaio.
Uno su centinaia di milioni
Nonostante la fecondazione metta in gioco milioni di spermatozoi, solamente uno di questi riesce a fecondare l’ovulo: quest’ultimo, infatti è protetto da uno strato di cellule chiamato corona radiata. Dopo aver superato questo primo ostacolo, lo spermatozoo si trova davanti alla barriera glicoproteica chiamata zona pellucida. Per poterla attraversare, gli spermatozoi rilasciano enzimi tramite un processo chiamato reazione acrosomale, che consente agli spermatozoi di scavarsi un canale nell’ovulo.Il privilegio della fecondazione spetta solamente al primo spermatozoo che completa l’assalto all’ovocita. La fusione delle due membrane cellulari è molto importante perché stimola l’ovulo a completare la sua seconda divisione meiotica; consente al nucleo dello spermatozoo di raggiungere quello dell’ovocita e con esso fondersi; impedisce la fecondazione dell’ovulo da parte di altri spermatozoi (cioè impedisce la “polispermia”).
Leggi anche: Se un profilattico sporco di sperma penetra in vagina si rimane incinta?
Cosa avviene dopo l’entrata dello spermatozoo nell’ovocita?
L’unione dei nuclei di spermatozoo e oocita origina una nuova cellula, lo “zigote“, che possiede 46 cromosomi, 23 dei quali ereditati dallo spermatozoo e 23 dei quali dalla cellula uovo. Lo zigote subirà varie divisione mitotiche, che porta alla formazione dell’embrione. Le prime fasi di sviluppo dell’organismo umano (zigote, morula, blastula, gastrula) o alcune di esse a volte sono incluse nella definizione di embrione, altre volte no. L’embrione, giorno dopo giorno, inizia ad assumere le caratteristiche dell’organismo umano. Sviluppa un metabolismo basale, si rapporta con l’ambiente esterno, modificando le proprie risposte metaboliche in relazione a esso, si accresce e si rigenera, seppur dipendendo completamente dalla madre per quanto riguarda l’assunzione di nutrienti, gli scambi gassosi e la rimozione delle sostanze di scarto. A partire dall’ottava settimana di gestazione il prodotto del concepimento prende il nome di feto.
Perché tutta questa concorrenza per generare un nuovo essere vivente?
La fecondazione sessuata, così come avviene nell’uomo e in molti altri organismi, consente al nuovo individuo di ereditare una combinazione di cromosomi paterni e materni, e quindi di caratteristiche, tra le miliardi possibili. Tutto ciò spiega perché ognuno di noi – tranne i gemelli omozigoti – abbia caratteristiche genotipiche praticamente uniche e permette il rafforzamento della specie, poiché si pone alla base della selezione naturale, vale a dire di quel processo che – nel lungo periodo – favorisce gli organismi dotati dei caratteri più adatti in un determinato ambiente e scarta quelli meno adatti, raffinando la specie. Questi caratteri, innati in seguito a piccole mutazioni casuali, sono ereditati, cioè trasmessi ai discendenti tramite la fecondazione sessuata di cui abbiamo oggi parlato. Alcuni soggetti avranno quindi ereditato una combinazione genetica meno favorevole e tenderanno storicamente ad essere “scartati” dalla selezione naturale, mentre altri avranno combinazioni genetiche più favorevoli e continueranno la specie, contribuendo al suo progressivo miglioramento genetico globale.
Leggi anche:
- Come fa uno spermatozoo a fecondare un ovulo femminile?
- Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
- Differenza tra gemelli omozigoti ed eterozigoti
- Si può essere allergici allo sperma?
- Cosa contiene lo sperma?
- Ragazza di 15 anni rimane incinta dopo sesso orale
- Lo sperma ingoiato fa bene alla salute?
- Posso mettere incinta una donna dopo una vasectomia?
- Dopo una vasectomia si eiacula ancora?
- Vasectomia: dopo quanto avere rapporti e rischio di gravidanza
- La vasectomia è reversibile?
- La vasectomia protegge da HIV ed altre malattie sessualmente trasmissibili?
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!

 A che velocità viaggia il liquido seminale quando viene emesso dal pene?
A che velocità viaggia il liquido seminale quando viene emesso dal pene?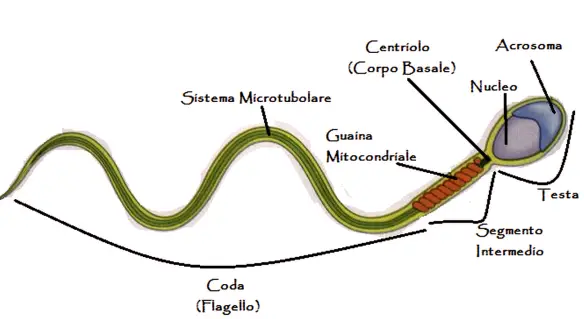
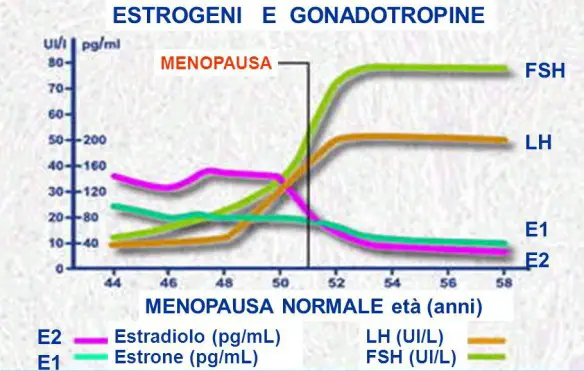
 Cos’è la menopausa?
Cos’è la menopausa?