 Con “vasculite” (in inglese “vasculitis”) in medicina si indica un ampio gruppo di patologie accomunate dall’infiammazione a carico di vasi sanguigni di varie dimensioni, sia arterie che vene. La parte del vaso coinvolto è la sua parete (ad esempio l’endotelio o il connettivo sottoendoteliale della tonaca intima di un grande vaso). Le vasculiti comprendono le “arteriti“, che sono vasculiti che interessano solo le arterie. Le vasculiti appartengono al più ampio gruppo delle vasculopatie, cioè delle malattie che riguardano i vasi sanguigni.
Con “vasculite” (in inglese “vasculitis”) in medicina si indica un ampio gruppo di patologie accomunate dall’infiammazione a carico di vasi sanguigni di varie dimensioni, sia arterie che vene. La parte del vaso coinvolto è la sua parete (ad esempio l’endotelio o il connettivo sottoendoteliale della tonaca intima di un grande vaso). Le vasculiti comprendono le “arteriti“, che sono vasculiti che interessano solo le arterie. Le vasculiti appartengono al più ampio gruppo delle vasculopatie, cioè delle malattie che riguardano i vasi sanguigni.
Classificazione
Le vasculiti possono essere distinte e classificate in vari modi, ad esempio in base all’eziologia, tuttavia la classificazione più usata è quella che divide le vasculiti in base alla grandezza del diametro dei vasi sanguigni interessati dall’infiammazione.
Vasculiti dei grandi vasi (LVV) negative all’ANCA:
- Arterite di Takayasu (TAK);
- Arterite a cellule giganti (GCA) (o arterite temporale).
Vasculiti dei vasi di medio calibro (MVV) negative all’ANCA:
- Poliarterite nodosa (o malattia di Kussmaul-Maier, panarterite nodosa o panarterite nodosa classica;
- Malattia di Kawasaki (KD) (o Sindrome di Kawasaki o Sindrome mucocutanea linfonodale);
- Malattia di Bürger (o tromboangioite obliterante).
Vasculiti dei piccoli vasi (SVV) ANCA-associate:
- Poliangite microscopica (MPA);
- Granulomatosi con poliangite (GPA) o Granulomatosi di Wegner;
- Granulomatosi eosinofila con poliangite (EGPA).
Vasculiti dei piccoli vasi (SVV) associate a immunocomplessi, negative all’ANCA:
- Vasculite leucocitoclastica o angite cutanea leucocitoclastica);
- Porpora di Henoch-Schonlein (associata a IgA);
- Vasculite crioglobulinemica essenziale;
- Sindrome di Churg-Strauss.
Ricordiamo che:
- con “piccoli vasi”: si intendono arteriole, capillari e venule;
- con “vasi di medio calibro”: si intendono soprattutto le arterie di medio calibro;
- con “grandi vasi”: si intendono le arterie più grandi che sono l’aorta e le sue principali diramazioni.
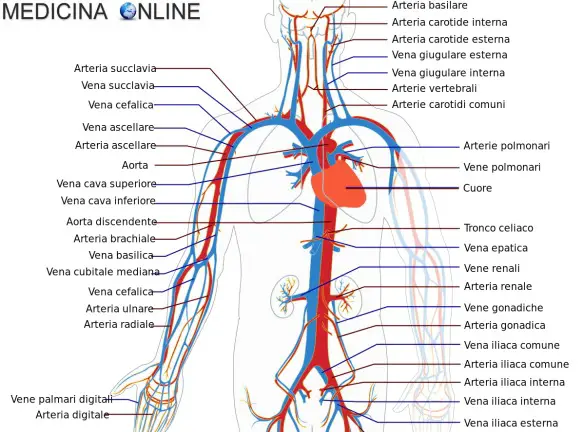
L’aorta è il vaso sanguigno con il diametro più grande
Cause e fattori di rischio
In alcuni casi l’esatta causa della vasculite non è nota: si parla quindi di vasculite idiopatica o vasculite primaria. In altri casi invece la vasculite viene causata o favorita da un fattore eziologico noto, tra cui:
- infezioni;
- tossine;
- tumori;
- alcuni virus (specie quelli dell’epatite);
- autoanticorpi (malattia autoimmune);
- farmaci.
Quando la vasculite ha causa nota, si parla di vasculite secondaria. La famigliarità può essere un fattore di rischio.
Leggi anche:
- Che significa malattia autoimmune? Spiegazione ed esempi
- Differenza tra anticorpo ed autoanticorpo
- Aorta addominale: dove si trova?
Patogenesi
L’infiammazione della parete vasale si verifica in particolare quando il sistema immunitario (normalmente “addestrato” a riconoscere i vasi sanguigni come una parte “self” dell’organismo, cioè propria e non attaccabile), identifica erroneamente i vasi sanguigni, come “non self”, cioè come dei corpi estranei all’organismo e li attacca come fossero un “nemico” al pari di un batterio o un virus. Le cellule del sistema immunitario causano quindi una infiammazione non solo non necessaria, ma addirittura deleteria, dal momento che circondano e infiltrano i vasi sanguigni colpiti, cronicamente danneggiandoli. I vasi sanguigni danneggiati possono diventare permeabili, restringersi oppure ostruirsi: tali eventi riducono il flusso sanguigno ai tessuti irrorati e ciò provoca sofferenza ischemica del tessuto ed è pericoloso per la salute, in particolare quando ad essere colpita è una arteria terminale che fornisce ossigeno e nutrimento a tessuti necessari per il corretto funzionamento dell’organismo: le aree private di sangue (zone ischemiche) possono infatti risultare danneggiate in modo permanente e funzionare male o smettere del tutto di funzionare qualora vadano in necrosi (morte del tessuto).
Leggi anche:
- Differenza tra self non self in immunologia
- Infarto, ischemia, necrosi, aterosclerosi, trombo, embolo, ictus, miocardio… Facciamo chiarezza
- Necrosi: significato, definizione, sinonimo, cause, cure
- Ischemia: cos’è, cause, conseguenze, rischi, cure
Sintomi e segni
I sintomi e i segni clinici sono diversi in base alla specifica vasculite ed alla sua gravità, tuttavia generalmente includono:
- febbre;
- prurito;
- porpora;
- petecchie;
- necrosi;
- ulcere;
- livedo reticularis;
- parestesie;
- artralgie;
- miositi;
- mialgie (dolori muscolari);
- mononevriti;
- sudorazione notturna;
- astenia (mancanza di forze);
- facile affaticabilità;
- inappetenza;
- perdita di peso;
- cefalea;
- tinnito;
- trombosi;
- glomerulonefrite;
- perdita dell’acuità visiva ingravescente;
- sanguinamenti delle vie respiratorie e gastroenterici.
I sintomi e segni possono derivare da un danno diretto ai vasi sanguigni e/o da un danno indiretto ai tessuti come nervi o organi, colpiti dall’ischemia causata dalla vasculite. Come già anticipato, i sintomi variano a seconda delle dimensioni e della posizione dei vasi sanguigni interessati, oltre al tipo di organo colpito ed alla gravità della vasculite. Ad esempio, possono verificarsi:
- pelle: sono molte le manifestazioni a carico della cute, tra cui eruzione cutanee, macchie di colore viola-bluastro (emorragie o porpora), orticaria, noduli, macchie minuscole (petecchie), colorazione anomala a chiazze (livedo reticolare) o ulcere;
- apparato digerente: dolore all’addome, diarrea, nausea, vomito, stipsi o sangue nelle feci;
- cuore: angina pectoris (stabile o instabile) e infarto del miocardio;
- nervi periferici: parestesie (intorpidimento, formicolio), debolezza all’arto colpito, deficit motori, deficit sensitivi;
- cervello: difficoltà di concentrazione, confusione, amnesia, convulsioni o ictus cerebrale;
- reni: ipertensione arteriosa, ritenzione di liquidi (edema) o insufficienza renale;
- muscoli: dolori muscolari, mancanza di forza o deficit motori;
- articolazioni: dolore articolare o gonfiore articolare.
E’ importante ricordare, tuttavia, che le vasculiti sono patologie relativamente rare, il che significa che solitamente il medico non sospetta una vasculite al primo sviluppo dei sintomi prima elencati: la maggior parte di essi è infatti causata, quasi sempre, da altre patologie. Solo qualora si verifichino alcune combinazioni di sintomi e segni o la loro persistenza nel tempo oppure se altri famigliari abbiano essi stessi una vasculite, il medico viene indotto a sospettare una vasculite.
Leggi anche:
- Qual è la differenza tra arteria e vena?
- Differenza tra arterie, vene, capillari, arteriole e venule
- Differenza tra arteriola afferente ed efferente: struttura e funzioni
- Parestesie: significato, cause, rischi, diagnosi, cure, rimedi, esercizi
Diagnosi e diagnosi differenziale
Come precedentemente detto, le vasculiti sono patologie relativamente rare e molti dei loro sintomi sono comuni a patologie ben più frequenti: per questo motivo il medico deve essere particolarmente esperto nel saper ipotizzare la possibilità di una vasculite pur in presenza di sintomi aspecifici. Non di rado purtroppo una vasculite viene diagnosticata tardivamente, proprio perché poco frequente e caratterizzata da sintomi poco specifici e quindi da una laboriosa diagnosi differenziale.
Una vasculite può essere sospettata già all’anamnesi (raccolta dei dati e dei sintomi del paziente) e all’esame obiettivo (visita vera e propria con raccolta dei segni del paziente). Il sospetto di vasculite viene poi confermato attraverso una serie di altri esami, che possono includere:
1) Esami di del sangue
Segni di vasculite rilevati all’emocromo, possono essere:
- aumento della velocità di eritrosedimentazione (VES);
- un aumento della proteina C-reattiva (PCR);
- diminuzione della conta dei globuli rossi (anemia) derivata da loro diminuita produzione e/o da loro perdita causata da emorragia;
- aumento della conta delle piastrine;
- aumento della conta di globuli bianchi;
- elevato aumento di alcuni tipi specifici di globuli bianchi (eosinofilia).
Tutti questi indicatori sono ben poco specifici presi singolarmente, tuttavia acquistano significato diagnostico se valutati nel loro complesso e messi in relazione con i sintomi e segni del paziente.
2) Pannello metabolico completo
Un pannello metabolico completo, eseguito tramite analisi del sangue, misura la concentrazione di sostanze che possono indicare un danno importante ai reni o al fegato, organi spesso colpiti nelle vasculiti. Gli esami della funzionalità renale ed epatica risultano spesso alterati in pazienti con vasculite, ancora prima che i sintomi e segni della vasculite diventino macroscopicamente evidenti.
Leggi anche:
- Esami per valutare funzionalità renale ed insufficienza renale
- Funzionalità epatica; cos’è, cosa indica e come si misura
- Azotemia (Urea) alta o bassa: valori, cause, sintomi e cosa fare
- Creatinina alta o bassa: cos’è, cosa indica e come si corregge
- Clearance della creatinina: alta o bassa, valori, calcolo e sintomi
- Albumina ed albuminemia alta o bassa: cause, valori e terapie
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Differenza tra insufficienza renale acuta, cronica e dialisi
- Insufficienza epatica lieve, acuta e cronica: dieta e rischio di morte
3) Anticorpi anti-citoplasma dei neutrofili
A seconda del disturbo sospettato, vengono effettuati degli esami del sangue per cercare alcuni anticorpi (come gli anticorpi anti-citoplasma dei neutrofili) e le proteine di complemento. Ad esempio, gli anticorpi anticitoplasma dei neutrofili sono solitamente presenti nei soggetti che soffrono di granulomatosi con poliangioite o poliangioite microscopica.
4) Ricerca di infezioni
Il medico può effettuare esami del sangue per rilevare le infezioni (ad esempio epatite B e C) che possono aver attivato la vasculite.
5) Esami delle urine e delle feci
Gli esami delle urine possono individuare ematuria (tracce di sangue nelle urine), mentre quelli delle feci possono individuare tracce di sangue occulto nelle feci. La presenza di sangue in urina e/o feci possono indicare emorragie interne spesso frequenti nelle vasculiti.
Leggi anche:
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Esami per valutare funzionalità renale ed insufficienza renale
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
6) Tomografia a emissione di fotone singolo (SPECT) cerebrale
La SPECT evidenzia una diminuzione del flusso sanguigno al cervello e un possibile danno ad esso.
7) Angiografia (radiografia dei vasi sanguigni con mezzo di contrasto)
Una angiografia di una arteria (arteriografia) mostra i segni caratteristici dell’infiammazione dei vasi interessati. Ultimamente, come tecnica di imaging biomedico, sta prendendo sempre più importanza la PET/CT con fluorodesossiglucosio-18. Lo studio combinato di estensione e intensità di captazione vascolare del fluorodesossiglucosio è in grado di predire l’andamento della malattia.
Leggi anche: Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
8) Ecografie, TC, RM
Ecografie, radiografie, TC e/o risonanza magnetica possono essere usate in alcuni casi per individuare danni agli organi interni. Ad esempio, se all’esame obiettivo si è sospettato un danno ai polmoni da vasculite, il medico effettua una radiografia o una TC del torace. Un danno epatico o renale può da esempio essere individuato con una ecografia addominale.
Leggi anche:
- Ecografia renale: esecuzione, indicazioni, costo
- Ecografia dell’addome: come si svolge, cibi consentiti, costo
- Radiografia del torace: come si fa, indicazioni, bisogna spogliarsi, costo
9) Biopsia del vaso coinvolto
E’ un esame invasivo, ma permette una diagnosi definitiva.
Terapie
In generale gli obiettivi principale del trattamento di una vasculite, includono:
- intervenire sulla causa a monte che determina la vasculite;
- impedire al sistema immunitario di continuare a danneggiare i vasi sanguigni;
- evitare i sintomi fastidiosi di una vasculite;
- impedire e curare il danno agli organi.
La terapia di una vasculite dipende inoltre fortemente dal tipo e dalla gravità della vasculite e dagli organi colpiti: tipi lievi di vasculite che colpiscono solo la cute, possono richiedere un trattamento lieve, eventualmente solo un monitoraggio attento o un trattamento sintomatico; se invece sono colpiti organi vitali, come polmoni, cuore, cervello o reni, è in molti casi necessario un trattamento urgente in ospedale. Il trattamento specifico è quindi molto diverso in base al tipo di vasculite e, se nota, in base alla causa a monte che l’ha determinata, ad esempio:
- se la vasculite è causata da una infezione, trattando quest’ultima, anche la vasculite viene ad essere trattata;
- se la vasculite è un effetto collaterale di un farmaco, quel farmaco viene se possibile sospeso o cambiato con altro farmaco.
I farmaci generalmente usati nelle vasculiti sono farmaci che sopprimono il sistema immunitario, i glucocorticoidi, il prednisone, la ciclofosfamide, il metotrexato, il rituximab.
Farmaci corticosteroidi
Per la maggior parte delle vasculiti, viene generalmente utilizzato un corticosteroide (solitamente il prednisone) per ridurre l’infiammazione. A volte il corticosteroide è associato a un altro immunosoppressore, come l’azatioprina, la ciclofosfamide, il metotressato o il rituximab. I farmaci utilizzati per trattare la vasculite possono avere effetti collaterali. Quindi, quando l’infiammazione è sotto controllo, la dose di farmaci può essere ridotta lentamente, i corticosteroidi possono essere interrotti e vengono utilizzati immunosoppressori meno potenti. Viene utilizzata la dose minima sufficiente a controllare i sintomi.
Quando l’infiammazione è sotto controllo (remissione), si possono interrompere tutti i farmaci. Alcune persone restano in remissione per sempre. In altri soggetti, i sintomi ritornano una o più volte (recidiva). Se la recidiva è frequente, i soggetti possono aver bisogno di assumere un immunosoppressore per sempre. Alcune persone devono assumere corticosteroidi per un lungo periodo di tempo.
Gli effetti collaterali, come la diminuzione della densità ossea (osteoporosi), il maggior rischio di infezioni, la cataratta, l’ipertensione arteriosa, l’aumento di peso e il diabete si verificano con maggiore probabilità se si assumono corticosteroidi per molto tempo. Per aiutare a prevenire la diminuzione della densità ossea, si consiglia ai pazienti di assumere integratori di calcio e di vitamina D e viene spesso somministrato un bifosfonato, come l’alendronato, il risedronato o l’ibandronato, che aiuta ad aumentare la densità ossea. La densità ossea viene misurata periodicamente.
Altri farmaci immunosoppressori
Gli immunosoppressori indeboliscono il sistema immunitario, quindi aumenta il rischio di sviluppare infezioni gravi. La ciclofosfamide, un potente immunosoppressore, può causare un’irritazione della vescica, sangue nelle urine e a volte, con l’uso a lungo termine, perfino tumore della vescica. Se la ciclofosfamide viene somministrata in vena (per via endovenosa), viene prescritto anche il farmaco mesna, che contrasta chimicamente alcuni effetti tossici della ciclofosfamide sulla vescica. Viene effettuato spesso un emocromo completo, a volte anche una volta la settimana, per i soggetti che assumono immunosoppressori potenti. Gli immunosoppressori possono causare la diminuzione del numero di cellule del sangue.
Tutti i pazienti trattati con questi immunosoppressori vanno monitorati per l’eventuale comparsa di infezioni opportunistiche e di altro tipo. Sarebbe opportuno prendere in considerazione l’esecuzione di test per la tubercolosi (TBC) e per l’epatite B dato che entrambe possono essere peggiorate dagli immunosoppressori. Le vaccinazioni di routine (ad esempio, per l’influenza e la polmonite) sono consigliate ed estremamente importanti per i soggetti che assumono immunosoppressori.
I pazienti dovrebbe essere consapevoli il più possibile dei loro disturbi, in modo tale da poter riferire immediatamente al medico i sintomi principali. È molto importante anche conoscere gli effetti collaterali dei farmaci assunti. Anche durante la remissione, i soggetti devono restare in contatto con il loro medico, perché è impossibile prevedere quanto durerà il periodo di remissione.
Complicanze
La vasculite può causare complicanze gravi che richiedono un trattamento immediato: in alcuni casi una vasculite grave e non trattata può essere mortale. I vasi sanguigni danneggiati, qualora siano nei polmoni, nel cervello o in altri organi vitali, possono infatti rompersi, andando incontro ad emorragia capace di determinare danni irreversibili (ad esempio deficit motori e/o sensitivi) ed in alcuni casi la morte del paziente. Le complicanze più gravi di una vasculite possono essere mortali o fortemente debilitanti ed includere:
- cecità;
- insufficienza renale;
- dialisi;
- infarto intestinale;
- aneurisma dell’aorta;
- rottura dell’aorta con emorragia grave;
- ictus cerebrale emorragico;
- infarto miocardico.
Leggi anche:
- Aneurisma dell’aorta addominale: quali sono i sintomi?
- Rottura di aneurisma dell’aorta addominale: sintomi premonitori
- Infarto cardiaco: sintomi premonitori, cause, cosa fare, enzimi, cure
- Angina pectoris stabile, instabile, secondaria: sintomi, interpretazione e terapia
- Scompenso cardiaco: cause, sintomi iniziali, tipi, cure
- Differenza tra dialisi, emodialisi e dialisi peritoneale
- Uremia: significato, valori, cause, sintomi, segni, morte
- Trapianto renale: quanto dura, conseguenze, tecnica chirurgica
- Cardiopatia ischemica: cronica, definizione, sintomi, conseguenze
Prognosi
La prognosi di una vasculite può essere molto diversa in base a svariati fattori, come:
- tipo di vasculite;
- gravità della vasculite;
- tipo di organi colpiti
- gravità del danno agli organi colpiti;
- rapidità nel raggiungere una corretta diagnosi;
- rapidità nell’intraprendere la corretta terapia;
- capacità del paziente di seguire con attenzione la terapia;
- età del paziente e sue condizioni generali;
- abitudini e dipendenze del paziente (vita sedentaria, dieta scorretta, obesità, fumo di sigaretta, abuso di alcolici…);
- presenza di eventuali altre patologie, come ipertensione arteriosa, diabete e coagulopatie;
- bravura del medico.
Uno dei fattori più importanti da valutare per poter ipotizzare una prognosi, è quale organi siano colpiti e con quale gravità: se vengono gravemente colpiti i reni o il cuore, ad esempio, la prognosi tende ad essere peggiore. Se l’organo colpito è vitale per il corretto funzionamento dell’organismo, ad esempio cervello, cuore, polmoni, o se il danno è particolarmente grave a livello dell’aorta, la vasculite – se non curata in tempo ed efficacemente – può essere fortemente debilitante, condizionare in negativo la qualità della vita del paziente (ad esempio condurre a cecità, dialisi, paralisi…) e favorire patologie rapidamente mortali, come l’emorragia da rottura dell’aorta.
Consigli
Consigli generali, utili nei pazienti affetti da tutti i tipi di vasculite, che possono diminuire il rischio di complicanze ed aumentare le possibilità di efficacia delle cure, sono:
- alimentarsi in modo corretto;
- diminuire l’assunzione di sale, cibo spazzatura (fritti, merendine…) e carni rosse;
- favorire l’assunzione di frutta e verdura fresca;
- idratarsi in modo corretto;
- non fumare;
- non assumere alcolici;
- non assumere droghe;
- perdere peso se sovrappeso od obesi;
- evitare la vita sedentaria;
- svolgere periodica attività fisica;
- osservare una corretta igiene generale;
- evitare infezioni come l’epatite B o C, che possono peggiorare la situazione;
- controllare periodicamente la pressione arteriosa, il colesterolo e i trigliceridi.
Per approfondire:
- Vasculiti da ipersensibilità: porpora di Shöenlein-Henoch e sindrome di Churg-Strauss
- Arteriti: significato, cause, sintomi, diagnosi, rischi, terapie
Leggi anche:
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Differenza tra antigene, aptene allergene ed epitopo
- Aptene: cos’è e perché è importante per il sistema immunitario
- Antigene: cos’è e perché è importante per il sistema immunitario
- Differenza tra immunità specifica ed immunità aspecifica
- Differenza tra linfociti B e T
- Differenza tra immunità umorale e cellulare
- Differenza tra trombo, embolo, coagulo, embolia e trombosi
- Porpora trombotica trombocitopenica: diagnosi e terapia
- Fattore reumatoide alto o basso? Valori normali e Reuma test
- Reuma test positivo o negativo? Cos’è e come si interpreta il valore?
- Differenza artrite reumatoide e artrite psoriasica: sintomi comuni e diversi
- Artrite psoriasica e spondiloartriti sieronegative: sintomi, diagnosi e cura
- Malattie reumatiche: cosa sono, come si curano, sono pericolose?
- Artrite reumatoide: sintomi iniziali, cause, cure e mortalità
- Differenze tra artrite ed artrosi: sintomi comuni e diversi
- Lupus eritematoso sistemico (LES): cause, sintomi e terapie
- Sclerodermia: cause, sintomi e cura
- Sindrome di Sjögren: sintomi, invalidità, terapia e mortalità
- Fibromialgia: sintomi, cause, cura e tender points
- Fibromialgia: dove si trovano i tender points che provocano dolore alla palpazione?
- Dita ippocratiche congenite e secondarie: cause, sintomi e terapie
- Differenza tra trombo e placca aterosclerotica
- Sapresti riconoscere un infarto del miocardio? Impara ad identificarlo e salverai una vita (anche la tua)
- Impara a riconoscere un attacco ischemico transitorio (TIA): potrai salvare una vita
- Differenza tra infarto ed ictus
- Differenza tra attacco di cuore (infarto del miocardio) ed arresto cardiaco
- Differenza tra infarto cardiaco, infarto miocardico e attacco di cuore
- Differenza tra aterosclerosi e arteriosclerosi
- Differenza tra infarto ed ischemia
- Differenza tra infarto ed angina
- Trombo: cause, classificazione, trombosi venose, arteriose e sistemiche
- Differenza tra trombosi arteriosa e venosa profonda e superficiale
- Pressione alta (ipertensione arteriosa): sintomi, cause, valori e cure
- Perché la pressione arteriosa alta (ipertensione) è pericolosa?
- Ipertensione: cibi consigliati e da evitare per abbassare la pressione sanguigna
- Fattori di rischio cardiovascolare modificabili e non modificabili
- Com’è fatto il cuore, a che serve e come funziona?
- Defibrillatore: cos’è, come funziona, prezzo, voltaggio, manuale ed esterno
- Bradicardia: sintomi, conseguenze, rimedi, notturna e grave
- Fibrillazione atriale: terapia, rischi, cosa fare, ECG, quando preoccuparsi
- Fibrillazione atriale: parossistica, persistente e cronica
- Differenza tra fibrillazione ventricolare ed arresto cardiaco
- Arresto cardiaco: conseguenze, cause, coma, terapia, cosa fare
- Fibrillazione ventricolare: cos’è, terapia, cause scatenanti, frequenza
- Tachicardia improvvisa: cosa fare, ansia, rimedi, valori, dopo i pasti
- Extrasistole: a riposo, ansia, sono pericolose, cure e gravidanza
- Fibrillazione atriale: farmaci e terapia dell’aritmia cardiaca
- Farmaci antiaritmici: meccanismo d’azione ed effetti collaterali
- Primo soccorso e BLS (Basic Life Support): cos’è e come si fa
- Respirazione artificiale bocca a bocca: quando farla e come farla
- Massaggio cardiaco: quando farlo e come farlo [LINEE GUIDA]
- Massaggio cardiaco: quante compressioni al minuto?
- Il massaggio cardiaco si esegue in assenza di…
- Differenza tra pressione massima (sistolica), minima (diastolica) e differenziale
- Pressione arteriosa: valori normali e patologici
- Insufficienza della valvola mitralica lieve, moderata, severa: sintomi, diagnosi e terapia
- Elettrocardiogramma (ECG) a riposo e sotto sforzo: cos’è ed a che serve?
- Sistole e diastole nel ciclo cardiaco: fasi durata e spiegazione
- Che differenza c’è tra sistole e diastole?
- Differenza tra angina stabile ed instabile
- Differenza tra coronarografia ed angiografia
- Differenza tra coronarografia ed angioplastica
- Differenza tra coronarografia e scintigrafia
- Differenza tra cateterismo cardiaco e coronarografia
- Differenza tra cuore destro e sinistro
- Differenza tra cuore e miocardio
- Differenza tra miocardio, endocardio, pericardio ed epicardio
- Differenza tra bypass ed angioplastica con stent: vantaggi e svantaggi
- Differenza tra miocardio comune (di lavoro) e specifico (di conduzione)
- Viaggio dell’impulso cardiaco all’interno del cuore
- Differenza tra pacemaker e bypass
- Differenza tra pacemaker e defibrillatore ICD
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
