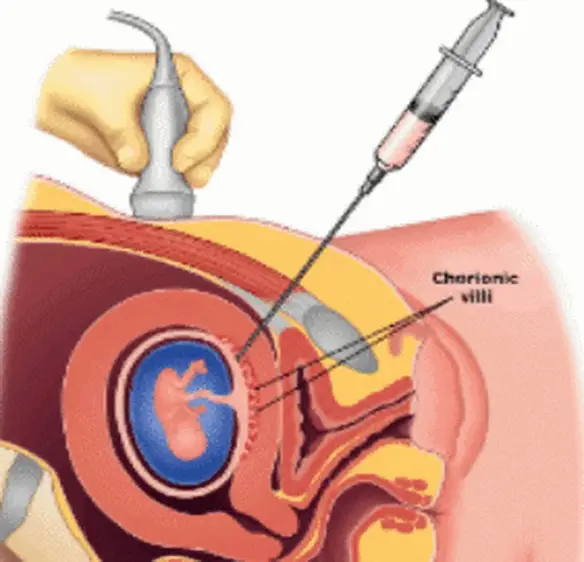
 Con “villocentesi” in medicina si indica una procedura che consente il prelievo di di una piccola quantità di tessuto contenenti i villi coriali (in genere 10 – 15 mg) attraverso l’addome, su cui poi eseguire una analisi del cariotipo del feto, cioè l’analisi del numero e dalla morfologia dei suoi cromosomi. Il campione di tessuto prelevato viene poi inviato in laboratorio per essere analizzato. Il test viene effettuato sulla donna incinta per valutare il rischio che il feto abbia alcune malattie, come la sindrome di Down.
Con “villocentesi” in medicina si indica una procedura che consente il prelievo di di una piccola quantità di tessuto contenenti i villi coriali (in genere 10 – 15 mg) attraverso l’addome, su cui poi eseguire una analisi del cariotipo del feto, cioè l’analisi del numero e dalla morfologia dei suoi cromosomi. Il campione di tessuto prelevato viene poi inviato in laboratorio per essere analizzato. Il test viene effettuato sulla donna incinta per valutare il rischio che il feto abbia alcune malattie, come la sindrome di Down.
Cosa sono i villi coriali?
I villi coriali (o “villi del corion”) costituiscono la parte embrionale della placenta e sono prolungamenti generati dallo strato di cellule embrionali più esterno (il corion), che si ramifica affondando nella mucosa uterina (endometrio). I villi coriali sono molto vascolarizzati, cioè sono ricchi di capillari sanguigni ed hanno lo scopo di assorbire ossigeno e nutrimento dal sangue materno per dirigerlo al feto e, contemporaneamente, cedere alla madre anidride carbonica e altre sostanze di rifiuto del feto.
Sinonimi
La villocentesi viene anche chiamata “prelievo dei villi coriali” o “esame dei villi coriali” o “biopsia dei villi coriali” o “analisi dei villi coriali”, spesso abbreviato con l’acronimo “EVC“. In inglese la villocentesi viene chiamata “villocentesis” o “chorionic villus sampling” o “chorionic villous sampling”, da cui l’acronimo “CVS“.
Cenni storici
L’applicazione della tecnica del DNA alla diagnosi prenatale di una affezione monogenica venne praticata per la prima volta nel 1976 e fu mirata alla ricerca della mutazione genica responsabile dell’alfa-talassemia. La validità dell’analisi dei villi coriali come esame di diagnosi prenatale è stato dimostrato per la prima volta dallo scienziato italiano Giuseppe Simoni, genetista, in collaborazione con il ginecologo Bruno Brambati, con uno studio pubblicato su Lancet nel 1983. Il prelievo dei villi coriali ha trovato la sua ratio nella considerazione che il trofoblasto ed il feto originino dallo stesso tessuto. Inizialmente l’approccio era transcervicale. L’approccio per via transaddominale fu suggerito nel 1984 e largamente utilizzato dalla seconda metà degli anni ottanta con indubbi vantaggi, rispetto al prelievo attraverso la cervice uterina, in particolare per il minor rischio di infezione.
In quali pazienti viene consigliata?
In virtù dei rischi connessi a questa tecnica, la villocentesi non viene proposta di routine a tutte le donne incinte, bensì solo a quelle giudicate ad elevato rischio di anomalie cromosomiche a causa della presenza di numerosi fattori di rischio, tra cui:
- età della paziente superiore ai 35 anni;
- genitori portatori di alterazioni cromosomiche (traslocazioni, inversioni, aneuploidie) o gravi malattie genetiche (talassemie, fibrosi cistica etc.) già note o rilevate tramite test genetico pre-concepimento;
- feto considerato ad alto rischio di anomalie in base ai risultati di ecografia, duo test, test combinato, tri test, quad test, translucenza nucale, test combinato, test integrato e/o test integrato sierico;
- presenza di difetti fetali individuati con l’ecografia;
- uno o più figli precedenti affetti da anomalia cromosomica;
- malattie infettive (ad esempio da citomegalovirus o da parvovirus B19);
- infiammazioni in utero (l’esistenza di un’infezione endoamniotica è anche causa di diverse patologie che possono impedire il corretto svolgimento della gravidanza.
A che serve?
L’esame dei villi coriali può essere usato con vari scopi:
- valutare il cariotipo, cioè l’assetto cromosomico fetale, al fine di valutarne la normalità o, al contrario, la presenza di anomalie e quindi di patologie fetali che potrebbero portare i genitori a scegliere per l’aborto;
- prelevare e conservare le cellule staminali multipotenti presenti in un frammento dei villi coriali (le cellule staminali possono anche essere prelevate da un frammento di placenta estratta dopo il parto);
- ricercare agenti infettivi che possano determinare malformazioni al feto (Toxoplasmosi, Rosolia, Citomegalovirus, Herpesvirus…);
- individuare con certezza il genitore biologico, in particolare in caso di controversie legali e/o patrimoniali.
In quale settimana si pratica?
La villocentesi viene effettuata in genere tra la 10ª e la 13ª settimana di gestazione. In particolari casi può essere condotta anche oltre la 13ª settimana. Generalmente non viene eseguita prima della 9ª settimana. Si deve tener presente che se la procedura si esegue prima dell’8ª settimana settimana è stata segnalata la possibilità di malformazione degli arti.
Quali anomalie rivela?
Tramite villocentesi possono essere esaminate numerose patologie, tra cui:
- sindrome di Down (trisomia 21): è caratterizzata dalla presenza di un cromosoma 21 in soprannumero (47,XX/XY,+21);
- sindrome di Edwards (trisomia 18): è caratterizzata dalla presenza di un cromosoma 18 in soprannumero (47,XX/XY,+18);
- sindrome di Patau (trisomia 13): è caratterizzata dalla presenza di un cromosoma 13 in soprannumero (47,XX/XY,+13);
- sindrome di Klinefelter: è caratterizzata dalla presenza di un cromosoma X in soprannumero (47,XXY, invece di 46,XY).
- sindrome di Turner: è causata dall’assenza di un cromosoma X nelle femmine (45,X invece di 46,XX).
- leucemia mieloide cronica: è caratterizzata dalla presenza del cromosoma Philadelphia, che origina dallo scambio (traslocazione) di materiale genico fra il cromosoma numero 9 e il cromosoma numero 22.
Inoltre:
- sordità congenita;
- sindrome dell’X fragile;
- fibrosi cistica;
- distrofia muscolare di Duchenne;
- emoglobinopatie;
- sindrome di Werdnig-Hoffmann.
Con la metodica più moderna (Micro Deletion Telomeric – CGH Array) possono essere individuate varie patologie e condizioni, tra cui:
- Sindrome del Cri du Chat
- Poliposi adenomatosa ereditaria del colon
- Sindrome di Sotos
- Neurofibromatosi di tipo 2
- Bassa statura
- Deficienza di sulfatasi
- Sindrome di Kallmann 1
- Distrofia muscolare di Duchenne
- Sindrome di Saethre-Chotzen
- Sindrome di monosomia 1p36
- Sindrome di Van Der Woude
- Nefronoftisi 1
- Neurofibratosi spinale ereditaria
- Sindrome di Alagille
- Sindrome di Digeorge
- Sindrome di ATR-X
- Sindrome di brachidattilia – ritardo mentale
- Sindrome di Wolf-Hirschhorn
- Sindrome di Williams-Beuren
- Sindrome di Greig
- Regione telomerica e sub-telomerica
- Aneuploidia cromosomica
- Sindrome di Kallmann 2
- Sindrome di Langer-Giedon
- Sindrome di monosomia 9p
- Sindrome di HDR
- Sindrome di DiGeorge / Sindrome velocardiofacciale
- Sindrome di Wagr
- Sindrome di Potocki-Shaffer
- Sindrome di Prader-Willi / Sindrome di Angelman
- Sindrome di ATR-16
- Lissencefalia di Miller-Dieker
- Malattia di Charcot-Marie-Tooth
- Neuropatia. Ereditaria, con paralisi
- Sindrome di Smith-Magenis
- Malattia di Pelizaeus-Merzbacher
- Sindrome di XX maschile.
Cosa fare prima dell’esame?
Prima della villocentesi è necessario svolgere alcuni esami preliminari, tra cui:
- Gruppo sanguigno AB0 e fattore Rh di entrambi i genitori
- Ricerca dell’epatite B e C nella madre
- Test HIV (non obbligatorio)
- Qualora la madre presenti un fattore Rh- ed il padre Rh+ è necessario che si esegua anche un test di Coombs indiretto. In tal caso alla gestante verrà somministrata la profilassi anti D, dopo aver eseguito il prelievo.
- Secondo alcuni è necessario praticare, nei 3 giorni che precedono l’esame, una terapia antibiotica per sterilizzare la madre da eventuale pre-infezione da micoplasma o clamidia.
Anticoagulanti
E’ bene sospendere per 24 ore l’uso di anticoagulanti perché tali farmaci potrebbero determinare la formazione di piccoli ematomi sull’addome materno. Chiedere comunque sempre al proprio medico prima di interrompere qualsiasi farmaco.
Dove si esegue?
L’esame si esegue ambulatorialmente.
Quanto dura?
L’esame, salvo complicanze, dura all’incirca 10 minuti.
Anestesia e dolore
L’esame non richiede alcun tipo di anestesia e non è doloroso, seppure sia considerato fastidioso dalla maggioranza delle pazienti. In alcuni casi può essere usata una sostanza che fornisce una lieve anestesia a livello della cute addominale.
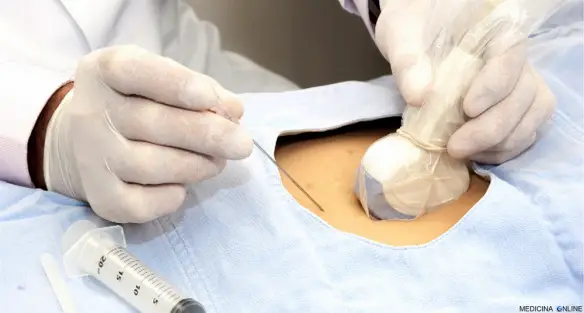
Procedura
Di norma l’esame viene preceduto da una ecografia per rilevare la vitalità del nascituro, l’epoca di gestazione o eventuali gravidanze plurime. Successivamente:
- la paziente viene è stesa sul lettino in posizione supina (con la pancia in alto);
- la cute addominale viene disinfettata con una soluzione antisettica, per diminuire il rischio di infezioni;
- si effettua una puntura dell’addome con un sottile ago che viene inserito attraverso la parete addominale stessa e l’utero. La villocentesi attuale è “ecoassistita”, cioè l’ago viene inserito cercando di guidarne il percorso attraverso la contemporanea visualizzazione del suo tragitto mediante una sonda ecografica posta vicino all’ago;
- tramite l’ago si preleva il liquido amniotico (in genere 10 – 15 mg);
- il liquido amniotico raccolto viene inviato in laboratorio dove sarà poi analizzato;
- l’esame è terminato e la paziente in genere resta 30 minuti – un’ora in osservazione.
Dopo circa un’ora dal prelievo, può essere effettuata un’ecografia di controllo per verificare la presenza del battito cardiaco fetale.
Cosa fare al termine dell’esame?
Al termine dell’ecografia di controllo si può ritornare al proprio domicilio. E’ preferibile che la paziente non guidi al termine dell’esame, ma che sia invece accompagnata da altra persona. Si consiglia di stare a riposo completo per 12-24 ore. E’ importante evitare di sollevare pesi e/o effettuare sforzi per i 3-4 giorni successivi. Nel caso la paziente dovesse avvertire dolori addominali prolungati, immobilità completa del feto, la comparsa di febbre, perdite vaginali atipiche o altre sensazioni anomale, dovrebbe informare immediatamente il proprio medico curante.
Quanto materiale viene prelevato?
La quantità dei villi da prelevare varia in base al tipo di indagine da eseguire, al laboratorio, alla metodica ed alla qualità dei villi. Le indagini citogenetiche sono quelle che richiedono la migliore qualità di villi. In teoria la quantità sufficiente ad una indagine diretta varia dai 5 ai 20 mg, di tessuto secco ottenuto. Nella maggioranza dei casi si prelevano dai 10 ai 15 mg di tessuto. In alcuni casi si prelevano anche oltre i 50 mg di materiale. La quantità di materiale prelevato è studiato per non arrecare danni al feto ed alla prosecuzione della gestazione.
In laboratorio
Una volta eseguito il prelievo, il campione viene inviato rapidamente al laboratorio per essere analizzato. Il controllo del materiale coriale viene eseguito solitamente al microscopio, sotto cappa a flusso laminare o verticale come sono le più recenti. La separazione dei villi coriali dalla decidua basale e dai coaguli è procedura altrettanto delicata e solitamente affidata al biologo genetista presente nell’équipe. In mancanza del genetista, dopo un opportuno addestramento, anche un collaboratore diverso, tecnico, medico o paramedico può egregiamente supplire.
Rischio di aborto
La villocentesi risulta gravata da un rischio abortivo variabile in rapporto sia alla bravura dell’operatore, ma anche in virtù della tecnica usata. Il prelievo transcervicale:
- con la pinza da biopsia presenta rischio abortivo dell’8%;
- con la cannula di Portex presenta rischio abortivo del 4% – 2%.
Proprio per tale alto rischio, la tecnica transcervicale è ormai abbandonata e si preferisce la tecnica transaddominale, certamente più sicura.
Il prelievo transaddominale, più moderno, ha un rischio abortivo di circa l’1,8%. Se andiamo a suddividere la popolazione, ci accorgiamo che esistono poi delle differenze importanti:
- le villocentesi eseguite per via transamniotica (placenta posteriore) hanno un rischio abortivo del 2,9% mentre quelle che non richiedono tale passaggio mostrano un rischio abortivo inferiore all’1%;
- le villocentesi del secondo e terzo trimestre di gravidanza non hanno mai dato esito ad aborto.
Altri rischi
Possibili rischi sono sanguinamenti, infezioni, dolori e contrazioni. La presenza di un sanguinamento nei 2-3 giorni che seguono la procedura si manifesta in circa 1 caso su 5 e di per sé stessa non pregiudica la gravidanza. Per solito la gestante se ne avvede già subito dopo la villocentesi. L’insorgere di dolori e contrazioni è evenienza frequente, di significato trascurabile ai fini della prognosi giacché presenti in modo del tutto indipendente dall’esito della gravidanza.
Risultati
La villocentesi è un esame relativamente rapido, più rapido dell’amniocentesi. La prima risposta diretta per quanto riguarda le malattie cromosomiche la si ottiene dopo solo 48 ore dall’esecuzione del prelievo. La risposta definitiva si ottiene dopo circa 12-15 giorni.
Accuratezza della risposta
L’esame è molto sicuro, gli errori accadono soltanto in casi eccezionali. In circa un caso ogni 100 esami la coltura delle cellule o la relativa lettura per le malattie cromosomiche viene a mancare. La procedura non è ripetuta solitamente e l’amniocentesi è condotta preferibilmente. Se l’analisi richiesta non è quella del cariotipo (lo studio dei cromosomi), ma è una malattia ereditaria specifica con esame del DNA, la risposta è praticamente infallibile. L’eventualità d’un errore o di una mancanza di una diagnosi è molto improbabile. La villocentesi, come l’amniocentesi, riesce a riconoscere la presenza di anomalie genetiche in praticamente la totalità dei feti esaminati (circa il 99%).
Alternative alla villocentesi
Esami alternativi e meno invasivi includono la ricerca di alcune sostanze nel sangue materno (alfa-fetoproteina, beta HCG ed estriolo nel tri test; PAPP-A e Free Beta HCG nel duo test) e poi ancora all’analisi di alcune caratteristiche anatomiche del feto (misurazione della translucenza nucale, analisi delle ossa nasali). Una tecnica che offre buoni risultati è il cosiddetto test combinato: si abbina il duo test con la traslucenza nucale. La sensibilità è dell’85%, i falsi positivi il 5%. È necessario però sapere che tutti questi screening, per quanto sempre più sensibili, non possono offrire una certezza diagnostica pari al 100%, ma solo esprimere una percentuale di rischio.
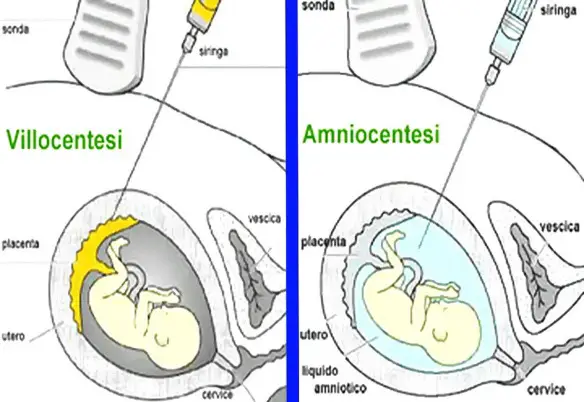
Amniocentesi o villocentesi?
Le due tecniche non devono venir confuse:
- l’amniocentesi consiste nel prelievo di liquido amniotico dalla cavità uterina mediante una puntura dell’addome con un ago che viene inserito attraverso la parete addominale stessa e l’utero; in questo liquido verranno isolate delle cellule provenienti dall’embrione sulle quali si possono effettuare degli esami per individuare la presenza di anomalie cromosomiche o genetiche. L’amniocentesi si effettua in genere tra la 16ª e la 18ª settimana o dopo la 25ª settimana;
- la villocentesi (o analisi dei villi coriali) consente – tramite una tecnica simile a quella dell’amniocentesi – di prelevare direttamente delle cellule dai villi coriali, anziché cercarle nel liquido amniotico. La villocentesi si effettua fra 10ª e la 13ª settimana di gravidanza, in alcuni casi anche nella nona settimana. La villocentesi può quindi essere effettuata fino a 6 o 7 settimane PRIMA dell’amniocentesi. Ciò è un vantaggio perché permette di avere una valutazione del rischio più precoce.
Entrambe le tecniche sono attualmente usate e sono ugualmente utili, tuttavia la diagnosi molecolare sui villi coriali sta sempre più soppiantando le ricerche tradizionali sul liquido amniotico e sul sangue fetale proprio in ragione della rapidità con cui si può ottenere il risultato citogenetico. Le cellule trofoblastiche possiedono, infatti, un alto indice di crescita mitotica e permettono di eseguire colture a lungo termine spesso molto rapide (soli 5-7 giorni), periodo inferiore rispetto alle colture degli amniociti. La possibilità inoltre di poter esaminare direttamente le cellule prelevate in mitosi spontanea rende i termini temporali riducibili a soli 2-3 giorni.
- Tramite amniocentesi si può avere una risposta preliminare dopo solo 48 ore dall’esecuzione del prelievo, mentre la risposta definitiva si ottiene dopo circa 12 – 20 giorni in base al laboratorio di riferimento.
- Tramite villocentesi la prima risposta diretta per quanto riguarda le malattie cromosomiche la si ottiene dopo solo 48 ore dall’esecuzione del prelievo. La risposta definitiva si ottiene dopo circa 12 – 15 giorni.
Tale maggior rapidità media della villocentesi è molto importante, visto che la donna incinta che ha un rischio elevato, e quindi una elevata possibilità di dover interrompere la gravidanza, richiede una diagnosi quanto più precoce possibile e la villocentesi risponde bene a tale requisito. Si tratta infatti della più precoce diagnosi prenatale ed inoltre, dal punto di vista strettamente laboratoristico, il poter disporre di una adeguata quantità di materiale di pertinenza fetale aiuta ulteriormente nell’abbreviare i tempi di diagnosi. Se si dovesse eseguire la stessa diagnosi sul liquido amniotico, si dovrebbe ricorrere ad una coltura cellulare preliminare che allungherebbe considerevolmente i tempi di analisi.
Si tratta in entrambi i casi di diagnosi praticamente infallibili, che lasciano poco spazio ad errori interpretativi se ben condotte da operatori esperti e su materiale puro. C’è però da ricordare che la villocentesi ha un rischio abortivo mediamente più elevato dell’amniocentesi: la villocentesi con prelievo transaddominale ha un rischio abortivo di circa l’1,8%. mentre l’amniocentesi ha un rischio abortivo di circa lo 0.1% (secondo alcuni autori è invece dello 0.8%).
La villocentesi tende a costare mediamente più di una amniocentesi.
Costo
Il Servizio Sanitario Nazionale offre gratuitamente la villocentesi solo alle donne con un rischio aumentato di patologie cromosomiche o genetiche documentato attraverso il test combinato (translucenza nucale + PAPP-A e β-HCG) o che rientrino in una delle categorie citate nel paragrafo “In quali pazienti viene consigliata?”. In assenza di tali riscontri, il prezzo medio di una villocentesi nelle strutture private parte da circa 800 euro per l’amniocentesi tradizionale nella quale si ha soltanto l’esame citogenetico tradizionale con una risposta ottenibile in 15-20 giorni. Questo costo però può variare grandemente ed aumentare a seconda degli esami aggiuntivi che oggi, quasi abitudinariamente, vengono eseguiti sul liquido amniotico: in alcuni casi la villocentesi può arrivare a costare oltre 1800 euro.
Dopo la risposta
Per esperienza, molte coppie affrontano tutti i rischi connessi all’esecuzione dell’amniocentesi o della villocentesi senza prendere neanche in considerazione, nel loro profondo, la possibilità di ricevere una risposta positiva, cioè che una risposta che indichi che effettivamente nel feto è altissimo il rischio che sia presente una malattia grave ed invalidante. Se questa sfortunata risposta arriva si scopre che non sono pronti a decidere se interrompere o continuare la gravidanza. D’altra parte – usando la logica – che senso ha affrontare i rischi abortivi di una amniocentesi o di una villocentesi (rispettivamente dello 0.1% e dell’1.8% circa) se poi si sceglie di non intervenire? Forse queste domande sarebbe meglio porsele prima, sapendo che sono interrogativi che coinvolgono e sconvolgono nel profondo, che riguardano la nostra personale morale e il proprio senso della vita: ha senso vivere una vita da “diverso”? Sono capace io genitore di sostenere la vita di un figlio Down o Turner oppure uno con profonde disabilità? Il feto per me è considerabile una vita o no? Ovviamente non esistono domane e soprattutto risposte che non siano assolutamente personali e tutte comprensibili, tuttavia – a nostro personale avviso – sarebbe importante analizzarle prima di effettuare un’amniocentesi o una villocentesi.
Per approfondire:
- Consulenza genetica, diagnosi prenatale, amniocentesi, esame dei villi coriali, tri test, screening GUIDA COMPLETA
- Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
- Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
Alcuni nostri articoli che parlano di aborto:
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Aborto spontaneo: quali sono le cause ed i sintomi precoci?
- Aborto spontaneo: cos’è, sintomi iniziali e come riconoscerlo
- Differenza tra aborto spontaneo, completo, incompleto, ritenuto
- Differenza tra aborto spontaneo, parto prematuro e “nato morto”
- Differenza tra aborto interno e spontaneo
- Differenza tra aborto spontaneo, provocato, volontario e terapeutico
- Differenza tra aborto e interruzione di gravidanza
- Differenza tra aborto e morte intrauterina fetale
- Differenza tra aborto e gravidanza biochimica
- Differenza tra aborto e raschiamento
Alcuni nostri articoli che parlano di genetica:
- Differenza tra malattia autosomica dominante e recessiva con esempi
- Differenza tra dominanza semplice, incompleta e codominanza
- Differenza tra allele dominante e recessivo
- Differenza tra portatore sano e malato in genetica
- Cosa significa “portatore sano” in genetica e nelle infezioni?
- Differenza tra omozigote ed eterozigote
- Differenza tra genotipo e fenotipo
- Le 10 malattie genetiche più diffuse al mondo
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Sindrome di Edwards (trisomia 18): cause, sintomi, diagnosi, cure
- Sindrome di Patau (trisomia 13): cause, sintomi, diagnosi, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Cos’è un gene ed a che serve?
- Cos’è un cromosoma ed a che serve?
- Cosa sono gli alleli ed a che servono?
- Differenza tra genetica ed epigenetica
- Differenza tra genetica e genomica
- Differenza tra malattia genetica, ereditaria e congenita
Leggi anche:
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Ragazza è sterile per un tumore: sua madre partorisce un figlio per lei
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Aumentare il ferro in modo naturale, specie in gravidanza
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Differenza dei capezzoli e del seno in gravidanza
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Prevenire le ragadi al capezzolo: cosa fare prima del parto, cosa fare quando si sta allattando
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
