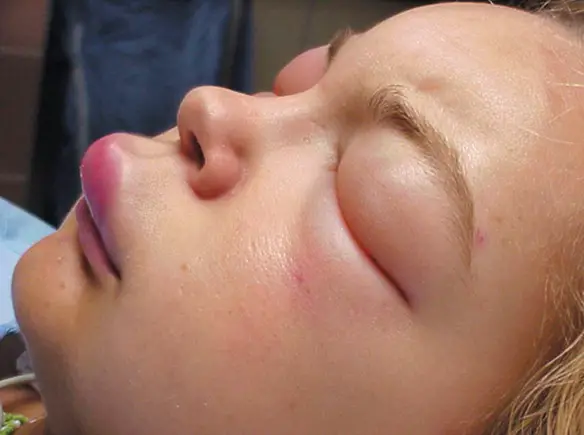
 Con “angioedema” (anche chiamato “edema di Quincke” o “edema angioneurotico”) si indica una reazione infiammatoria della pelle caratterizzata da una improvvisa comparsa di gonfiore della cute, della mucosa e dei tessuti sottomucosi, che può interessare qualsiasi parte del corpo anche se le parti più spesso colpite sono il viso (soprattutto occhi, labbra, e lingua), la gola, le mani, i piedi ed i genitali, mani e piedi.
Con “angioedema” (anche chiamato “edema di Quincke” o “edema angioneurotico”) si indica una reazione infiammatoria della pelle caratterizzata da una improvvisa comparsa di gonfiore della cute, della mucosa e dei tessuti sottomucosi, che può interessare qualsiasi parte del corpo anche se le parti più spesso colpite sono il viso (soprattutto occhi, labbra, e lingua), la gola, le mani, i piedi ed i genitali, mani e piedi.
Diagnosi
La diagnosi di angioedema avviene principalmente con anamnesi (raccolta dei dati del paziente, dei suoi sintomi, delle sue patologie, dei farmaci che assume, dei cibi che mangia…) e con l’esame obiettivo (la visita vera e propria con la raccolta dei segni). La diagnosi di angioedema, grazie al suo gonfiore tipico, è abbastanza semplice: ben più complessa può essere invece l’indagine sulle possibili cause a monte che hanno determinato l’angioedema. Tale indagine può richiedere vari esami, tra cui:
- analisi del sangue;
- studio della via classica e alterna del complemento;
- prick test, patch test ed altri esami allergologici (se si sospetta un angioedema allergico).
Se in famiglia è presente un caso di angioedema, il medico fa eseguire un esame specifico del sangue a tutti i componenti famigliari per verificare i livelli della proteina C1 inibitore: un suo deficit potrebbe indicare un angioedema ereditario.
L’angioedema idiopatico è confermato per esclusione, cioè una volte che tutte le cause note di angioedema sono state escluse.
Alcuni pazienti con angioedema trascorrono molti anni senza che venga posta la diagnosi o con molte diagnosi errate, un’evenienza frequente è il ricorso – non necessario – alla chirurgia addominale con laparoscopia esplorativa a scopo di diagnosi.
Trattamento
L’obiettivo del trattamento dell’angioedema è ridurre i sintomi a un livello tollerabile per il paziente, capace di garantire il riposo notturno e le normali attività sociali e lavorative. Nei casi gravi l’obiettivo della terapia è permettere la normale respirazione e la sopravvivenza del paziente (ad esempio in caso di shock allergico). La terapia di un angioedema dipende quindi dalla gravità della condizione:
- casi più lievi: generalmente l’angioedema regredisce spontaneamente in ore o pochi giorni, senza bisogno di farmaci. Si mettono in atto alcuni consigli comportamentali (vedi paragrafo successivo);
- casi più gravi: terapia farmacologica e controllo della pervietà delle vie aeree (se necessario intubazione).
Consigli
Per alleviare i sintomi più lievi è possibile provare a mettere in pratica queste misure:
- diminuire lo stress psico-fisico;
- eliminare gli stimoli scatenanti noti;
- evitare/curare le infezioni;
- non assumere alcool e caffè;
- non assumere cibi piccanti;
- evitare le temperature estreme, ad esempio bagno o doccia troppo caldi o troppo freddi;
- fare una doccia tiepida/fresca;
- applicare un impacco fresco sulla zona colpita;
- evitare gli allergeni noti;
- bonifica degli ambienti in caso di allergia nota (vedi ultimo paragrafo);
- indossare abiti larghi;
- non premere, strofinare o graffiare l’area interessata.
Se la causa dell’angioedema è chiara (ad esempio angioedema allergico da cibo specifico noto), i pazienti devono ovviamente evitarla, se possibile. Se la causa non è chiara, l’assunzione di tutti i farmaci non essenziali deve essere interrotta fino alla scomparsa dei sintomi.
Terapia farmacologica
Nei casi più gravi possono essere indicati i seguenti farmaci:
- corticosteroidi per via orale o endovenosa;
- antistaminici per via orale o iniezione;
- plasma fresco congelato;
- iniezioni di adrenalina.
Per l’angioedema idiopatico può risultare utile un antistaminico ad alto dosaggio, assunto per bocca.
In caso di angioedema ereditario la terapia prevede la somministrazione di una dose di proteina C1 inibitore.
Nell’angioedema lieve con orticaria, l’assunzione di antistaminici allevia parzialmente il prurito e riduce il gonfiore. Pertanto, i corticosteroidi assunti per via orale vengono prescritti solo per gravi sintomi, quando tutti gli altri trattamenti sono inefficaci e vengono prescritti per un periodo limitato, se possibile. Se assunti per via orale per più di 3-4 settimane, causano molti effetti collaterali, talvolta gravi ( Corticosteroidi: Uso ed effetti collaterali). Le preparazioni cutanee a base di corticosteroidi (come creme, unguenti e lozioni) non sono di aiuto.
In caso di angioedema non associato a orticaria, gli antistaminici, i corticosteroidi e l’adrenalina potrebbero non essere utili. In questi casi, viene eseguita una trasfusione di plasma fresco congelato oppure si somministrano farmaci come l’ecallantide. Si può utilizzare anche l’inibitore di C1 purificato derivato da sangue umano.
I casi cronici richiedono la terapia con steroidi, che produce generalmente una buona risposta. I casi gravi di angioedema allergico possono richiedere la desensibilizzazione del supposto allergene, per diminuire la mortalità. Per approfondire: Immunoterapia specifica (iposensibilizzazione): indicazioni, controindicazioni
Trattamento d’urgenza
Se un angioedema grave induce difficoltà di deglutizione, respiratoria o collasso, è necessario un trattamento d’urgenza. Le vie aeree del soggetto devono essere aperte mediante iniezione sottocutanea o intramuscolare di adrenalina (per ridurre la tumefazione) o inserimento di un tubo respiratorio attraverso la bocca o il naso e nella trachea del soggetto (intubazione). Se le vie aeree si chiudono troppo velocemente, è possibile praticare una piccola incisione nella pelle sopra la trachea e inserirvi un tubo respiratorio. La maggior parte delle persone che presentano reazioni gravi dovrebbe sempre avere a disposizione una siringa di adrenalina autoiniettante e compresse di antistaminici, da usare immediatamente, alla comparsa di una reazione. In caso di shock allergico, leggi: Shock anafilattico: terapia, cosa fare, consigli per prevenirlo
Rimedi naturali
Alcuni alimenti e rimedi fitoterapici possono essere usati con “antistaminici naturali” insieme all’eventuale terapia farmacologia ed ai consigli comportamentali prima descritti:
- ribes nero;
- tutti i cibi contenenti vitamina C;
- aloe vera;
- curcuma;
- tè verde;
- ortica;
- basilico (infuso da applicare sulla pelle direttamente sulle eruzioni cutanee provocate dall’allergia);
- bevanda di rooibos (fino a tre tazze al giorno);
- tisana di camomilla con miele;
- impacco di camomilla sugli occhi (3 gocce di olio essenziale di camomilla aggiunte a mezzo litro di acqua: imbevete dei dischetti di cotone e applicate sugli occhi per 10 minuti);
- zenzero;
- aceto di mele (3 cucchiai diluiti in un bicchiere d’acqua; 3 bicchieri al giorno).
Cibi da evitare
Alcuni cibi potrebbero aumentare gli effetti dell’angioedema, tra cui:
- pomodori;
- kiwi;
- sedano;
- finocchi;
- banane;
- frutta secca.
Ricordiamo che alcuni cibi sono frequentemente causa di allergia, tra cui arachidi, noci, latte, crostacei e uova.
Bonifica igienico-ambientale per eliminare gli allergeni
Di seguito riportiamo sinteticamente una lista di consigli generali utili per una accurata bonifica igienico-ambientale, validi per i pazienti affetti da tutte le allergopatie respiratorie da allergeni ambientali (ad esempio da derivati animali):
- Aerazione frequente degli ambienti o uso di impianti di condizionamento d’aria, in modo da ridurre l’umidità al di sotto del 50%.
- Rimozione accurata della polvere dai pavimenti e dai mobili, con aspiratore elettrico o con un panno umido, in modo da non sollevare polvere.
- Eliminazione di moquette e tappeti, di divani e sedie imbottite.
- Rimozione di tendaggi pesanti e loro sostituzione con tende lavabili o con tendine di materiale sintetico, alla veneziana.
- Eliminazione di altri ricettacoli di polvere (scaffali di libri, giocattoli di peluche, eccetera).
- Sostituzione di materassi e cuscini di lana o di piume con altri, ad esempio in derivati sintetici della gomma, da rinnovare comunque frequentemente, anche ogni anno od ogni 2 – 3 anni. Ancora più affidabili sono i materassi ortopedici in poliuretano denso (densità pari a 30-40 kg/m³), che rappresenta un habitat sfavorevole alla riproduzione ed allo sviluppo degli acari.
- Rivestimento dei materassi e dei cuscini con particolari federe “anti-acari”, confezionate con tessuti di cotone a trama spessa e rivestite all’interno da una sottile pellicola sintetica, da chiudere poi ermeticamente con cerniere lampo. Una misura più economica è costituita da un semplice rivestimento di Goretex, sigillato con nastro adesivo, intorno al materasso ed al cuscino.
- Esposizione frequente all’aria ed al sole di materassi, cuscini, federe e biancheria da letto e loro accurata sbattitura con un battipanni, come si usava fare in passato.
- Pulizia frequente (anche più volte alla settimana) della superficie esterna dei materassi, dei cuscini e delle federe con un aspirapolvere (tale pulizia deve essere particolarmente accurata in corrispondenza delle cuciture delle federe, dove maggiore è la concentrazione degli acari).
- Lavaggio frequente, anche bisettimanale, ad alta temperatura, di federe, lenzuola ed altra biancheria da letto.
Continua la lettura con:
- Angioedema: cause, fattori di rischio, patogenesi, tipi
- Angioedema: sintomi, segni, immagini, conseguenze psicologiche
Leggi anche:
- Visita allergologica: svolgimento, esami, preparazione, durata, costo
- Differenza tra allergia, pseudoallergia e intolleranza alimentare
- Orticaria acuta e cronica: cause, sintomi, diagnosi, immagini, cura, rimedi
- Differenza tra orticaria e angioedema
- Sindrome orticaria-angioedema: cause, sintomi, diagnosi, immagini, cura, rimedi
- Cos’è l’edema, come e perché si forma?
- Consigli per la prevenzione delle allergie inalatorie da pollini
- Consigli per la prevenzione delle allergie da alimenti e additivi alimentari
- Consigli per la prevenzione delle allergie da acari e miceti (funghi)
- Consigli per la prevenzione delle dermatiti da contatto (lattice, nichel, cosmetici…)
- Consigli per la prevenzione delle allergie da derivati animali (cani, gatti, volatili…)
- Consigli per la prevenzione di allergie da imenotteri (api e vespe)
- Consigli per la prevenzione di allergie da farmaci e pseudoallergie
- Shock anafilattico (shock allergico): cause, fattori di rischio, patogenesi
- Shock anafilattico: sintomi, diagnosi, prognosi, gravità, morte
- Esami allergologici di primo, secondo e terzo livello per la diagnosi di allergia
- Prick test in bambini e adulti: esecuzione, allergeni, controindicazioni, rischi
- Patch test: preparazione, esecuzione, rischi, allergeni, costo
- Prist test in adulti e bambini, valori normali e patologici, interpretazione
- Rast test: preparazione, esecuzione, rischi, allergeni, costo
- Test di provocazione in medicina: cosa sono, a che servono, come si svolgono?
- Test di provocazione bronchiale con metacolina: esecuzione, preparazione, rischi
- Iper-reattività bronchiale: significato, sintomi, diagnosi e cure
- Test di eliminazione e diete oligoallergeniche in allergologia
- Reazioni indesiderate durante i test allergologici: frequenza, tipi, cosa fare, prevenzione
- Dermatite da contatto: cause, fattori predisponenti, allergeni, patogenesi
- Dermatite da contatto: sintomi e segni di fase acuta, subacuta e cronica
- Dermatite da contatto: diagnosi, esami, terapie e consigli
- Allergia al latte vaccino in neonati e bambini
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Consigli per la prevenzione delle sindromi asmatiche
- Attività fisica e asma bronchiale: sport consigliati e sconsigliati
- Allergeni ed epitopi: definizione, classificazione, elenco, tipi
- Differenza tra le reazioni di ipersensibilità di tipo I, II, III, IV e V
- Immunoterapia specifica (iposensibilizzazione): vie di somministrazione dell’allergene
- Immunoterapia specifica (iposensibilizzazione): estratti allergenici, miscele, conservazione
- Immunoterapia specifica: metodiche di somministrazione, dosaggi
- Immunoterapia specifica: epoca d’inizio, schemi di trattamento, durata, sospensione
- Immunoterapia specifica: schemi non convenzionali, iposensibilizzazione a farmaci e veleni di imenotteri
- Immunoterapia specifica: monitoraggio e valutazione dell’efficacia della terapia
- Immunoterapia specifica: reazioni indesiderate locali, sistemiche, gravi
- Test per allergie e intolleranze alimentari
- Differenza tra reazione allergica, anafilassi e shock anafilattico
- Differenze tra allergia alimentare ed intolleranza alimentare
- Dermatite atopica: cause, sintomi e terapie di una patologia della pelle molto diffusa
- Dermatite atopica: giusta alimentazione e probiotici quando le cure tradizionali falliscono
- Dermatite seborroica: cause, immagini, cure, rimedi naturali, shampoo consigliato
- Pelle arrossata ed irritata a causa del sudore: come curare l’irritazione cutanea?
- Irritazione cutanea in neonati, bambini e gravidanza: i soggetti più a rischio
- Pelle arrossata ed irritata: cause patologiche e non patologiche
- Pelle arrossata ed irritata a causa del sudore: i rimedi naturali
- Pelle arrossata ed irritata: ecco quali farmaci usare
- Morire per una puntura di vespa: capire cos’è uno shock anafilattico può salvarti la vita
- Puntura di vespa: dopo quanto tempo si verifica lo shock anafilattico?
- Puntura di vespa e shock anafilattico: cosa fare e cosa NON fare?
- Puntura di vespa e shock anafilattico: cosa fare prima dell’arrivo dell’ambulanza?
- Cos’è l’adrenalina ed a cosa serve?
- Asma bronchiale estrinseca, intrinseca, occupazionale, stabile: cause, sintomi, cure
- Asma bronchiale in bambini e adulti: cause, sintomi e cura
- Asma bronchiale: spirometria e diagnosi differenziale
- Asma bronchiale: fattori di rischio ambientali e genetici
- Asma occupazionale: cause, sintomi, diagnosi e terapie
- Malattie respiratorie occupazionali o professionali: effetti, elenco, tipi
- Spirometria diretta ed indiretta: come si esegue ed a cosa serve
- Deficit di glucosio-6-fosfato deidrogenasi e favismo: cause, sintomi, terapie
- L’incredibile allergia di Ashleigh Morris
- La grave allergia alle arachidi di Oli Weatherall: perfino un bacio può ucciderlo
- Famosa marca di pennarelli provoca allergie: non usateli!
- Differenza tra latte, lattosio e rispettive intolleranze
- Celiachia, cos’è il glutine, in quali alimenti è contenuto ed in quali no?
- Che significa malattia autoimmune? Spiegazione ed esempi
- Intolleranza al lattosio in adulti e bambini: sintomi e test
- Lattosio: cos’è, in quali alimenti si trova ed in quali no
- Lattuga ed altre verdure: contengono lattosio o no?
- Test del respiro (breath test) per intolleranze alimentari: cos’è e come si svolge
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Intolleranza al sorbitolo: sintomi, diagnosi, dove si trova il sorbitolo?
- Superare le intolleranze alimentari con la dieta di eliminazione? Meglio lo schema di rotazione dei cibi
- Vaccini: servono davvero? Tutte le verità scientifiche
- Acne cistica: cura definitiva, alimentazione, testosterone
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, segui la nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
