 La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.
La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.
Cause di Demenza da corpi di Lewy
La causa della DLB non è stata ad oggi ancora chiarita completamente. È stato trovato un possibile legame con il gene PARK11, ma bisogna precisare che la maggioranza dei casi di DLB sono da considerarsi sporadici. Un fattore di rischio noto per lo sviluppo della DLB è la presenza dell’allele ε4 dell’apolipoproteina E (come anche per la demenza di Alzheimer).
Leggi anche:
Demenza da corpi di Lewy e Parkinson
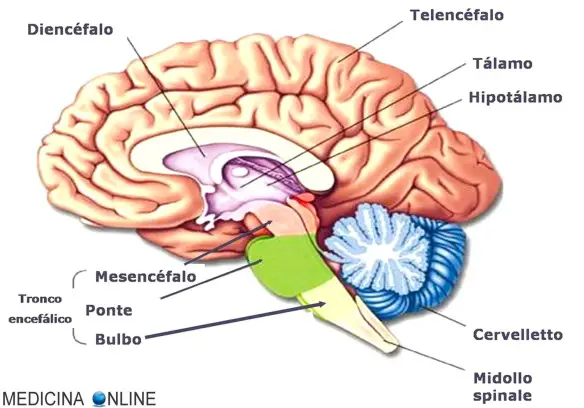
La DLB è strettamente correlata – ancora in modo non del tutto chiarito – con la malattia di Parkinson, con cui ha in comune alcuni aspetti anatomopatologici: infatti si definiscono corpi di Lewy dei depositi anomali di proteina fibrillare che si formano nelle cellule nervose e si localizzano prevalentemente nei nuclei del tronco encefalico (m. di Parkinson) e della corteccia cerebrale (demenza a corpi di Lewy). La Demenza da corpi di Lewy ha in comune con il Parkinson anche alcuni aspetti clinici, come i tremori e i disturbi del movimento, e ormai oggi si ritiene che le forme di malattia di Parkinson associate a (o evolute in) demenza (PDD: Parkinson Dementia Disease) altro non siano che demenze a corpi di Lewy esordite con parkinsonismo.
Clinica
La sintomatologia della Demenza da corpi di Lewy, sebbene molto varia, è caratterizzata da sintomi ricorrenti, che tipicamente sono:
- grandi variazioni dello stato di attenzione e di allerta, con fluttuazioni presenti di giorno in giorno ed addirittura di ora in ora;
- frequenti allucinazioni visive che spesso segnano l’esordio della malattia;
- sogni vividi, spesso di natura terrifico;
- disturbi della memoria;
- disturbi del movimento indistinguibili da quelli del Parkinson, spesso più marcati ed invalidanti del Parkinson stesso;
- decadimento cognitivo fluttuante.
I pazienti spesso sono soggetti anche ad ipercatabolismo che, se non trattato, può portare a dimagrimenti improvvisi e drastici nonostante l’alimentazione rimanga perlopiù normale. Al momento attuale, l’aspettativa di vita stimata per i pazienti affetti da questa demenza progressiva è di circa 8 anni dall’esordio dei sintomi, anche se può variare a seconda del fenotipo del paziente stesso.
Leggi anche:
Sintomi premonitori
Fra i segni più precoci vi può essere un disordine comportamentale nel sonno, noto come “disturbo comportamentale nel sonno REM” od RBD; i sogni sono vividi e spesso a contenuto terrifico, con vocalizzi e/o segni di comportamento violento. Sempre piuttosto precocemente si può instaurare la comparsa di anosmia. I Disordini cognitivi (sia di tipo corticale che sottocorticale) comprendono:
- disturbi dell’attenzione e del richiamo della memoria (comunque di minore entità rispetto all’Alzheimer);
- disturbo frontale sottocorticale e visuospaziale;
- fluttuazioni della performance cognitiva e funzionale (ne soffrono dal 45 al 90% dei pazienti), consistenti in episodi improvvisi in cui il paziente si disinteressa agli stimoli esterni o appare in condizione di sopore.
Le fluttuazioni sono variabili in durata (da minuti ad ore) e capaci di condurre il soggetto sino ad uno stato ‘pseudo-catatonico’. Tipico è il ‘closing in’ (lett. “appiccicarsici”): il soggetto, quando invitato a riprodurre un disegno, costruisce il proprio a ridossi di quello dell’esaminatore.
Sintomi psico-allucinatori
Comprendono:
- allucinazioni,
- deliri, illusioni,
- turbe dell’umore.
Le allucinazioni visive (presenti con percentuale prossima all’80%) sono di solito extracampine, e si presentano con la percezione della figura del famoso “angelo custode” spesso vista dal paziente alla sua sinistra. Esse offrono una ‘sensazioni di passaggio’, sia di animali che di oggetti; fino alla visione di vere e proprie scene allucinatorie, semplici o tridimensionali, solitamente mute. In una fase più tardiva della malattia possono essere presenti anche allucinazioni uditive (più frequentemente che nella demenza di Alzheimer); le allucinazioni appaiono dovute ad una disfunzione presso il lobo temporale. Le illusioni si manifestano nella forma di una distorsione delle immagini reali. I deliri paranoidi e di misidentificazione sono riscontrati sino al 13-75% dei casi; essi possono spingersi fino a grosse manifestazioni isteriche, presenza di dolori diffusi transienti e segni paretici che tendono a scomparire.
Leggi anche:
Turbe dell’umore
Si compongono di: sintomi depressivi (con prevalenza dal 14 al 50%), depressione maggiore (con prevalenza del 20%) e sintomi depressivi minori; in genere le turbe dell’umore sono presenti in maniera fluttuante.
Segni motori
sono di tipo parkinsoniano e presenti nel 40% dei casi alla diagnosi (di solito sono forme simmetriche con prevalente rigidità, e tremore a riposo ridotto). Essi sono anche più gravi che nella PD stessa. Caratteristica può essere una ‘sindrome di Pisa’, che si presenta con una distonia assiale in avanti o laterale. Disfunzioni autonomiche severe compaiono col progressivo avanzamento della patologia: ipotensione ortostatica , ipersensibilità del seno carotideo ed incontinenza urinaria.
Anatomia patologica
La Demenza da corpi di Lewy è anatomicamente caratterizzata dalla presenza di corpi di Lewy, costituiti da aggregati di Alfa-sinucleina e di ubiquitina che si accumulano nei neuroni e che sono rinvenibili nelle biopsie post-mortem.
Leggi anche:
Diagnosi
Caratteristica centrale (essenziale per la diagnosi di DLB possibile o probabile): una demenza, intesa come un decadimento cognitivo progressivo di entità tale da interferire con le normali attività sociali o lavorative; un marcato deficit mnesico può non essere presente nelle fasi iniziali di malattia ma è generalmente presente con la sua progressione. Può essere presente un preminente deficit attentivo, delle funzioni esecutive e delle abilità visuo-spaziali.
Caratteristiche “core”, ‘centrali (due delle seguenti caratteristiche sono sufficienti, insieme alla caratteristica centrale, per la diagnosi di DLB probabile; una è necessaria per la diagnosi di DLB possibile):
- Fluttuazioni cognitive, con marcate variazione di attenzione e vigilanza
- Allucinazioni visive ricorrenti, generalmente complesse e ben strutturate
- Parkinsonismo
Caratteristiche suggestive (in presenza di una o più di queste caratteristiche, in associazione ad una o più caratteristiche “core”, si può porre diagnosi di DLB probabile; se non sono presenti caratteristiche “core”, una o più caratteristiche suggestive permettono di porre diagnosi di DLB possibile; la diagnosi di DLB probabile non può essere posta sulla base delle sole caratteristiche suggestive):
- Disturbi del sonno REM
- Spiccata sensibilità ai neurolettici
- Diminuito uptake del trasportatore della dopamina a livello dei nuclei della base, dimostrato tramite PET o SPECT
Caratteristiche di supporto (presenti frequentemente ma prive attualmente di specificità diagnostica):
- Cadute e sincopi ricorrenti
- Transitorie perdite di coscienza non altrimenti giustificabili
- Disfunzione autonomica di grado severo (ipotensione ortostatica, incontinenza urinaria)
- Allucinazioni non visive
- Depressione
- Relativa integrità delle strutture temporali mediali (dimostrate mediante TC o RMN)
- Uptake di traccianti di perfusione (mediante SPECT/PET) diffusamente diminuito, con ridotta attività a livello occipitale
- Anomalie alla scintigrafia miocardia con MIBG
- Una ‘Prominent slow wave activity on EEG with temporal lobe transient sharp waves’; la si trova descritta nel capitolo successivo della tesi
Caratteristiche che rendono meno verosimile la diagnosi di DLB.
- Malattia cerebrovascolare
- Presenza di altre malattie che possano giustificare il quadro clinico
- Comparsa dei segni extrapiramidali nelle fasi avanzate di malattia.
Diagnostica per immagini
La RM testimonia l’atrofia delle strutture mediali del lobo temporale (e dell’ippocampo in particolare); questo reperto è meno evidente che nella demenza di Alzheimer. Infatti le funzioni mnesiche sono meno coinvolte nei pazienti affetti da LDB rispetto ai soggetti affetti da AD. Si rinvengono, invece, una maggiore atrofia presso il putamen ed il sistema nigro-striatale. Alla SPECT ed alla PET si impiegano traccianti dopaminergici e traccianti aspecifici di perfusione o metabolismo. L’utilizzo di ligandi SPECT quali 123i-FPCIT (n-fluropropyl-2β-carbomethoxy-3β-4- [123i]iodophenyl tropane, noto in termini commerciali come DAT-SCAN), 123i-β-CIT, e del ligando PET 18F-dopa ([18F]flurodopa), permette di apprezzare nella DLB una marcata perdita di terminali pre-sinaptici dopaminergici a livello nigrostriatale, con una stretta analogia con altre malattie extrapiramidali quali PD, PSP, Atrofia Multisistemica, ed in netta contrapposizione con la demenza di Alzheimer, in cui si osserva una pressoché completa integrità funzionale del sistema nigrostriatale. È poi tipica una ipoperfusione posteriore (o difetto posteriore), a “ferro di cavallo”; studi che utilizzano SPECT con i ligandi perfusionali 99mtc-HMPAO, 99mtc-ECD e 123iMP, mostrano infatti una minorata perfusione a carico delle regioni occipitali nei pazienti con DLB, significativamente maggiore rispetto a quella osservata nei pazienti con AD. Risultati analoghi, si ottengono con il tracciante PET 18F-FDG che evidenzia un quadro di netto ipometabolismo occipitale.
Terapia
Il trattamento solitamente si basa su due terapie principali: una farmacologica e una non farmacologica. La prima riguarda le manifestazioni neuropsichiatriche, quelle del deterioramento cognitivo e le alterazioni di tipo motorio. Si tratta di una terapia meramente sintomatica e senza capacità curativa caratterizzata dall’uso di due principali gruppi di farmaci: gli inibitori dell’acetilcolinesterasi e la memantina. Dall’altro lato, il trattamento non farmacologico permette di migliorare la qualità di vita della persona, grazie a una combinazione di attività fisica regolare e un programma di riabilitazione.
Trattamento farmacologico
Il trattamento della psicosi richiede una particolare attenzione; i soggetti trattati con i neurolettici tipici mostrano un rapido peggioramento della sintomatologia extrapiramidale (con complicanze anche potenzialmente fatali: ipertermia maligna, ‘tono ligneo’ e possibile approdo ad una disfunzione multiorgano). Ragione per la quale debbono venire impiegati i neurolettici atipici (in particolare: clozapina e quetiapina). Il trattamento dei disturbi della memoria prevede il possibile impiego di Memantina e Anticolinesterasici (rivastagmina, Exelon e il donepezil, Aricept). Il trattamento dei sintomi motori implica l’utilizzo di L-dopa. L’aggiunta di un maggiore apporto di sale da tavola o di anti-ipotensivi può essere necessaria per curare l’ipotensione ortostatica.
Leggi anche:
Assistenza
Appare essenziale garantire al paziente un sistema di assistenza (‘caregiving’) che comprenda: riadattamento all’ambiente familiare, cura delle sovraimposte disautonimie fisiche, e controllo della presenza di infezioni vescicali, costipazione e disidratazione. I ‘caregivres’ dovrebbero imparare ad eliminare eventuali stimoli che siano noti per scatenare fenomeni allucinatori nei soggetti affetti da DLB; è infatti buona norma rendere l’ambiente di vita il più semplificato possibile. Il dialogo con i pazienti colpiti da DLB può essere reso difficile dal loro atteggiamento astioso; sarà quindi necessario che il badante eviti di parlare troppo a lungo o troppo poco col paziente, cercando un giusto mezzo e che si esprima sempre lentamente e in maniera chiara ed esplicita.
Aspettativa di vita
L’aspettativa di vita nel paziente con Demenza da corpi di Lewy, si stima essere di circa 8 anni dalla comparsa dei primi sintomi. Il pronostico però varia molto da persona a persona e può essere influenzato dalla presenza o meno di altre malattie concomitanti, dall’età del paziente, dall’ambiente in cui il paziente vive e dallo stato di salute generale della persona. Non va dimenticato però che si tratta di una malattia degenerativa la cui evoluzione è inevitabile. È importante perciò ricordare che una diagnosi corretta e precoce sarà l’elemento fondamentale in grado di aiutare a rallentare al più presto l’evoluzione dei sintomi conseguendo in questo modo migliore qualità di vita e prognosi più ottimistica.
Leggi anche:
- Schizofrenia: sintomi iniziali, violenza, test, cause e terapie
- Disturbo ossessivo-compulsivo: ripetere, ripetere e ripetere ancora all’infinito un gesto. Differenze col disturbo di personalità ossessivo-compulsivo
- Morbo di Alzheimer: screening e diagnosi nelle fasi iniziali della malattia
- Si muore di sclerosi multipla? Quali le aspettative di vita?
- Si muore di fibrosi polmonare? Qual è l’aspettativa di vita?
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Morbo di Alzheimer: sintomi delle fasi iniziali e tardive
- Si muore di Alzheimer? Qual è l’aspettativa di vita?
- Morbo di Alzheimer: le cause della malattia
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Antidepressivi triciclici: tipi, indicazioni e meccanismo di azione
- Antidepressivi triciclici: overdose, tossicità e trattamento
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Farmaci Inibitori Selettivi della Ricaptazione della Serotonina (SSRI): cosa sono ed a che servono
- Antidepressivi SSRI: meccanismo d’azione e farmacocinetica
- SSRI: efficacia in depressione, disturbo ossessivo compulsivo, ansia ed eiaculazione precoce
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
Condividi questo articolo:
 La demenza è una sindrome caratterizzata dal progressivo deterioramento delle funzioni cognitive, accompagnato da Continua a leggere →
La demenza è una sindrome caratterizzata dal progressivo deterioramento delle funzioni cognitive, accompagnato da Continua a leggere →
 In medicina la
In medicina la  In medicina la
In medicina la 
 La neurologia è la branca della medicina che si occupa dello studio, della diagnosi e delle terapie dei disturbi del sistema nervoso
La neurologia è la branca della medicina che si occupa dello studio, della diagnosi e delle terapie dei disturbi del sistema nervoso  Con “amnesia” si intende un disturbo della memoria a lungo termine episodica che determina incapacità di
Con “amnesia” si intende un disturbo della memoria a lungo termine episodica che determina incapacità di  Una buona forma fisica, soprattutto negli anni della mezza età, per le donne è legata ad una decisa diminuzione dei rischi di sviluppare il morbo di Alzheimer: il calo delle probabilità – secondo le osservazioni di un nuovo studio svedese – oscillerebbe dal
Una buona forma fisica, soprattutto negli anni della mezza età, per le donne è legata ad una decisa diminuzione dei rischi di sviluppare il morbo di Alzheimer: il calo delle probabilità – secondo le osservazioni di un nuovo studio svedese – oscillerebbe dal  La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.
La demenza a corpi di Lewy (pronuncia “leui”, anche chiamata DLB acronimo dall’inglese Dementia with Lewy bodies) è una malattia neurodegenerativa cronica e progressiva, strettamente correlata alla malattia di Alzheimer ed a quella di Parkinson. Resa famosa per essere stata considerata la vera causa del suicidio del celebre attore Robin Williams avvenuto l’11 agosto 2014, la Demenza da corpi di Lewy è la seconda forma di demenza per frequenza nella popolazione occidentale (costituendo il 10-15% di tutte le demenze), collocandosi dopo l’Alzheimer e prima delle demenze vascolari.