 La demenza è una sindrome caratterizzata dal progressivo deterioramento delle funzioni cognitive, accompagnato da modificazioni della personalità, che interferisce dapprima con la vita sociale e professionale del soggetto e successivamente compromette il mantenimento della cura della propria persona.
La demenza è una sindrome caratterizzata dal progressivo deterioramento delle funzioni cognitive, accompagnato da modificazioni della personalità, che interferisce dapprima con la vita sociale e professionale del soggetto e successivamente compromette il mantenimento della cura della propria persona.
Quadro clinico
La forma più comune di demenza è quella degenerativa primaria tipo Alzheimer senile-presenile (AD-SDAT) che rappresenta il 50-60% dei casi di demenza e ha una prevalenza lievemente più elevata nel sesso femminile. Le malattie vascolari possono essere responsabili di demenza multi-infartuale (MID) che rappresenta il 15% dei casi di demenza. Vi sono poi le forme miste (AD/SDAT-MID) che riguardano il 20% dei pazienti, mentre nel restante 5-15% dei casi si possono identificare altre cause come infezioni del sistema nervoso centrale tra cui ·di recente ha assunto un ruolo importantissimo quella da HIV (AIDS-dementia complex), traumi encefalici, soprattutto se causa di ematoma subdurale cronico, malattie dismetaboli che o tossiche, malattie neurologiche tra le quali la corea di Huntington, l’idrocefalo normoteso ecc. Il sintomo più precoce e caratteristico della demenza è rappresentato dai disturbi di memoria a breve e lungo termine, a cui si aggiungono il deficit del pensiero astratto e della capacità di critica, le turbe del linguaggio e delle funzioni motorie e altri sintomi legati alla causa che ha determinato il quadro demenziale.
L’età di insorgenza è in genere quella senile o presenile ma, a seconda dei vari fattori causali, la demenza può verificarsi a qualsiasi età. I disturbi del sonno sono molto frequenti in questa patologia e in parte sono sovrapponibili a quelli che si riscontrano in anziani normali della stessa età, anche se più gravi (Lowenstein e coll.). Innanzitutto si registrano difficoltà nell’addormentamento, frequenti risvegli notturni, una diminuita efficienza del sonno e una conseguente eccessiva sonnolenza diurna. Nel corso della notte tali pazienti presentano agitazione, talvolta aggressività, confusione mentale, disorientamento temporospaziale. L’insonnia e l’eccessiva sonnolenza diurna si aggravano, con il progredire della malattia, fino al sopraggiungere di una vera e propria scomparsa della regolazione del ritmo sonno-veglia. Tali disturbi sono stati attribuiti all’assenza di stimoli sociali durante il giorno, alla mancanza di esercizio psico-fisico, a fattori organici, quali l’insufficiente apporto di ossigeno al cervello durante il sonno che indurrebbe reazioni di allerta con risvegli (Okawa e coll.). La demenza si associa spesso a disturbi respiratori che insorgono durante il sonno, sia perché entrambe le patologie si manifestano con un’elevata prevalenza nell’anziano sia perché esprimono una disfunzione del sistema nervoso centrale, e inoltre perché i disturbi respiratori legati al
sonno sono spesso accompagnati da deficit intellettivi (Bliwise). I disturbi respiratori possono essere di tipo centrale o periferico: i primi, che più spesso si associano a demenza tipo Alzheimer, sono legati alla compromissione dei centri nervosi deputati al controllo del respiro e non comportano necessariamente un ‘ipossiemia; quest’ultima, espressione di disturbi respiratori di tipo periferico, cioè dipendenti da un alterato status polmonare, è invece rinvenibile prevalentemente nelle demenze di tipo multinfartuale in associazione ai disturbi del respiro di tipo centrale.
Quadro polisonnografico
La gran parte degli studi di tipo neurofisiologico è stata condotta su pazienti affetti da demenza di tipo Alzheimer allo stadio di demenza moderata o grave. L’EEG di veglia dei
pazienti dementi mostra attività lenta diffusa, che rende difficile la distinzione con un tracciato di sonno (Okawa e coll.). Nel corso di registrazioni EEG notturne, si nota una progressiva riduzione del tempo totale di sonno, del sonno ad onde lente e del sonno REM. Rispetto ai soggetti non dementi della stessa fascia d’età, questi pazienti presentano inoltre una maggiore frammentazione del sonno e una riduzione dei complessi K e dei fusi (Bliwise). Secondo alcuni Autori le modificazioni cui va incontro il sonno REM sarebbero più modeste e tardive rispetto a quelle del sonno ad onde lente.
Diagnosi
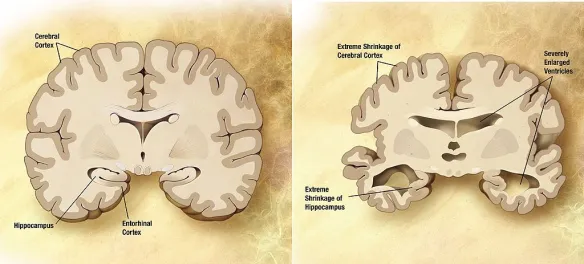
La diagnosi di demenza viene effettuata innanzitutto con la somministrazione di test di intelligenza come il Wechsler adult intelligence scale (WAIS) da cui oltre al quoziente di intelligenza è possibile ricavare anche un indice di deterioramento mentale che deve essere superiore a quello età-correlato ottenuto in una popolazione di soggetti sani. Anche il test mini mental state (MMS) è molto utilizzato per la diagnosi, soprattutto per la rapidità di somministrazione. Il global deterioration scale (GOS) consente invece di stabilire il livello di compromissione delle funzioni cognitive e motorie del paziente. L’EEG mostra spesso rallentamenti diffusi dell’attività elettrica cerebrale che aumentano con il progredire della malattia. La natura del deficit di intelligenza è spesso evidenziata da neuroimaging (TC e RMN encefaliche): atrofia cortico-sottocorticale con dilatazione dei solchi e delle cavità ventricolari in forme tipo Alzheimer (anche se nelle fasi iniziali non vi è una stretta correlazione tra reperti e quadro clinico), presenza di aree ipodense alla TC e di alterata intensità alla RMN nelle forme multinfartuali. Tipico il reperto di
«ali da farfalla» riferito all’aspetto dei ventricoli cerebrali nell’idrocefalo normoteso. Alcuni esami di laboratorio miranti ad esplorare la funzionalità epatica e renale, così come il do saggio ematico di T3, T4, TSH, folati e Bl2 consentono poi di diagnosticare forme di demenza secondaria.
Evoluzione
L’evoluzione è progressivamente invalidante. La demenza, a seconda della causa che la determina, può presentare un decorso più o meno lentamente progressivo (AO-SOAT) oppure un andamento a «gradini» (MIO). Un’evoluzione rapida verso uno stadio grave è abbastanza raro.
Fisiopatogenesi
Il depauperamento dei neuroni cerebrali, sia esso primitivo come nella AO-SOAT, sia esso secondario a patologie vascolari o di altra natura come si osserva negli altri tipi di demenza, induce un calo delle funzioni integrative proprie del sistema nervoso
centrale, che si traduce nei sintomi e segni clinici sopra descritti.
Diagnosi differenziale
Va fatta soprattutto nei confronti del normale processo di invecchiamento, dello stato depressivo (pseudodemenza), della schizofrenia cronica. La diagnosi differenziale fra demenza neuronale e demenza multinfartuale viene fatta oltre che clinicamente anche con l’utilizzazione della Hachinski Ischemic Score e con gli esami di neuroimaging.
Terapia non farmacologica
Cicli di fisioterapia si rivelano utili sia per mantenere un adeguato tono muscolare che per riabilitare i pazienti che presentino deficit neurologici focali. Anche la riabilitazione cognitiva, che attualmente si avvale di test computerizzati, può produrre discreti risultati. Per quanto riguarda i disturbi del sonno, l’approccio terapeutico non farmacologico più razionale è quello di tipo comportamentale, mirante a rinforzare il sistema del sonno e della veglia al fine di evitare la perdita del loro ritmo circadiano. E’ stata dimostrata una correlazione positiva tra esposizione alla luce naturale e qualità del sonno, sia in soggetti anziani che in soggetti affetti da demenza di Alzheimer.
Terapia farmacologica
Solo in minima parte le demenze sono reversibili, e sono i casi di idrocefalo normoteso, di pseudodemenza (depressioni dell’ anziano) o casi con fattori causali reversibili quali
tossici, dismetabolici o infettivi. I tentativi terapeutici farmacologici attuali privilegiano in forme tipo SDAT i nootropi e in forme multinfartuali (in cui il momento preventivo dopo il primo stroke può essere importante) anche vasoattivi.
L’insonnia dei pazienti affetti da demenza, sia perché anziani, sia perché spesso affetti da altre patologie, viene in genere curata con farmaci ipnoinducenti di tipo benzodiazepinico o non benzodiazepinico ad emivita breve.
Per approfondire:
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Demenza senile: cause, sintomi, decorso e cure
- Morbo di Alzheimer: sintomi delle fasi iniziali e tardive
- Morbo di Alzheimer: le cause della malattia
- Morbo di Alzheimer: cura farmacologica
- Intervento psicosociale e cognitivo nel paziente con morbo di Alzheimer
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Differenza tra morbo di Alzheimer e morbo di Parkinson: sintomi comuni e diversi
Leggi anche:
- Igiene del sonno: come aumentarla per dormire bene ed evitare l’insonnia
- Quante ore per notte devi dormire per essere riposato e stare bene?
- Per quanto tempo si può rimanere svegli senza impazzire o morire?
- Cos’è è il sonno, a che serve e perché è così importante dormire?
- Erezioni notturne involontarie, frequenti e continue: cosa indicano?
- Terrore notturno in adulti e bambini: cause psicologiche, epilessia, cure
- Bruxismo: sintomi, bite, prevenzione e cura
- Ipersonnie: tipi, classificazione, cause, sintomi, diagnosi, terapie
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Morte in culla (SIDS): prevenzione, cause, sintomi e percentuale dei casi
- Perché si russa e quali sono i rimedi per smettere di russare? I pericoli dell’apnea ostruttiva del sonno
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Le 5 erezioni che ha l’uomo di notte: la tumescenza peniena notturna
- Erezioni del mattino: che indicano? Devono essere sempre presenti?
- Tumescenza clitorale notturna: l’erezione del clitoride durante la notte
- Apnea ostruttiva del sonno: cause, rischi, trattamenti e prevenzione
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Insonnia e apnee notturne: rischio di incidenti stradali triplicato
- Colpo di sonno improvviso alla guida: cause, conseguenze, rimedi
- Cataplessia: significato, cause e cura
- Nicturia: cos’è, cosa la provoca e come si cura
- Terapia non farmacologica dell’insonnia: dormire bene senza farmaci
- Farmaci sedativo-ipnotici usati per il trattamento di ansia ed insonnia
- Farmaci ipnotici per l’insonnia: quando usarli e quale scegliere
- Farmaci ipnotici: effetti indesiderati, rischi, sospensione, insonnia rebound
- Orologio biologico e disordini del ritmo circadiano sonno-veglia
- Ritmo circadiano: caratteristiche, durata, luce e melatonina
- Orologio biologico: come funziona e perché è importante
- Jet lag: cos’è, quanto dura, sintomi, rimedi e melatonina
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Disordini del ritmo circadiano: sindrome della fase di sonno ritardata
- Disordini del ritmo circadiano: sindrome della fase di sonno anticipata
- Disordini del ritmo circadiano: sindrome ipernictemerale
- Disordini del ritmo circadiano: sindrome del ritmo sonno-veglia irregolare
- Sindrome dei turnisti: l’orario di lavoro non rispetta il ritmo circadiano
- Jet lag e sindrome da salto di fusi orari: cause e terapie
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Come cambia la temperatura corporea durante la giornata?
- Come cambia la temperatura corporea in base alla sede di misurazione?
- Come cambia la temperatura basale in base al ciclo mestruale?
- Sindrome da movimenti periodici delle gambe durante il sonno (PLMS)
- Sindrome delle gambe senza riposo e insonnia: sintomi e terapie
- Sindrome da sonno insufficiente: sintomi, diagnosi, evoluzione e terapie
- Insonnia psicofisiologica, sintomi, diagnosi e trattamento
- Insonnia da errata percezione del sonno (pseudoinsonnia): sintomi, diagnosi, cure
- Insonnia idiopatica: sintomi, diagnosi, conseguenze e cure
- Insonnia da allergia alimentare: sintomi, diagnosi e trattamento
- Insonnia da altitudine: cause, sintomi, diagnosi e terapia
- Insonnia da assunzione di cibo o bevande durante la notte nell’adulto
- Disturbo del sonno da adattamento: l’insonnia causata da eventi stressanti
- Sostanze ad azione stimolante sul sistema nervoso centrale che causano insonnia
- Sostanze che causano depressione del sistema nervoso centrale e insonnia
- Sostanze che causano insonnia: alcol, farmaci, metalli pesanti, inquinanti
- I diversi tipi di insonnia causati da patologie psichiatriche
- Insonnia da disturbi d’ansia, attacchi di panico, fobie, disturbo ossessivo compulsivo, stress post traumatico
- Insonnia da depressione (insonnia depressiva): sintomi e terapie
- Insonnia nel paziente con sindrome maniacale: sintomi e cure
- Insonnia nel paziente con schizofrenia: sintomi e trattamento
- Insonnia da inadeguata igiene del sonno nell’adulto: sintomi e cure
- Insonnia familiare fatale: diagnosi, trasmissione, cause, cure
- Disturbi dell’inizio del sonno “per associazione” nei bambini
- Insonnia e disturbo del sonno “limit setting” nei bambini
- Insonnia da assunzione di cibo o bevande durante la notte nel bambino
- Insonnia da inadeguata igiene del sonno in neonato, bambino e adolescente
- Psicoterapia, suggestione, ipnosi, meloterapia e training autogeno nell’insonnia
- Biofeedback nel trattamento non farmacologico dell’insonnia
- Cronoterapia nel trattamento non farmacologico dell’insonnia
- Fototerapia nel trattamento non farmacologico dell’insonnia
- Melatonina 1 e 2mg per insonnia: quando assumerla e controindicazioni
- Vi insegno le 12 regole d’oro per battere l’insonnia ed avere un sonno perfetto
- Valeriana in medicina: proprietà terapeutiche, fa male, controindicazioni
- E tu di che insonnia soffri? I cinque disturbi più frequenti sotto le coperte
- Come rilassarsi velocemente la sera subito prima di dormire in 20 passi
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Disturbo ossessivo compulsivo: il trattamento con farmaci e terapia cognitivo-comportamentale è la migliore scelta
- Quali sono i benefici del sonno?
- Come interpretare correttamente i sogni
- Come imparare a controllare i sogni
- Come imparare a ricordare i sogni
- Le dieci cose che sicuramente non sai sui sogni
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Che cos’è un “sogno lucido”?
- Sindrome delle gambe senza riposo: cause, sintomi, diagnosi, terapia
- Spasmi muscolari e mioclonie: cause, diagnosi e cura delle contrazioni involontarie
- Elettroencefalogramma: preparazione, alterazioni, costo, rischi
- Ipersonnia primaria e secondaria: cause, sintomi e rimedi
- Indossi sempre lo stesso pigiama? Ecco quali sono i rischi per la tua salute
- Mal d’auto, di mare, d’aereo: cinetosi, rimedi e farmaci per bambini ed adulti
- Dimmi come dormi e ti dirò chi sei
- Dormire senza struccarsi invecchia la pelle di dieci anni
- La donna deve dormire più dell’uomo: il cervello di lei lavora più di quello di lui
- Dormire poco fa ingrassare o dimagrire?
- Dormire col proprio cane fa riposare meglio
- Perché sbadigliamo e ci stiracchiamo? Perché lo sbadiglio è contagioso? Attrazione sessuale, noia ed altri misteri nascosti negli sbadigli
- Sono un sonnambulo: cause, sintomi, diagnosi e terapie
- Dormire dopo pranzo: la pennichella fa bene o male alla salute?
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- Troppo caldo per prendere sonno: i 14 trucchi per dormire bene in estate
- “Dottore, sono un sonnambulo del sesso!”
- Dormire col climatizzatore o il ventilatore fa male? Gli errori da non commettere
- Bruciore di stomaco: cosa mangiare, come dormire e rimedi naturali
- Sbadigliamo per sonno o per noia? Entrambe le risposte sono sbagliate
- Tumescenza peniena notturna, ovvero: le cinque erezioni che ha l’uomo di notte mentre dorme
- Mal di testa, sonnolenza, depressione, insonnia? E’ la sindrome di astinenza da caffeina
- La dieta per dormire bene, combattere l’insonnia e svegliarsi la mattina riposati
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Dormire poco ti consuma il cervello ma correre te lo ricostruisce
- Chi non riesce ad alzarsi presto la mattina è più intelligente e creativo
- Usare lo smartphone a letto prima di andare a dormire potrebbe ucciderti
- Differenze tra fase REM e NON REM del sonno
- Diventare più belli? basta dormirci su, ti spiego come!
- Stress: non basta dormire nel weekend per recuperare
- Beth, la “bella addormentata” esiste davvero
- Le cinque regole d’oro per dormire bene
- Bambini: meno dormono e più mangiano
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Ora solare, questa notte si cambia: a che ora e come spostare le lancette?
- Ora solare: cosa cambia nel nostro corpo (e nel nostro portafoglio)
- Male da ora solare: il drammatico primo lunedì dopo il cambio dell’orario
- Ora legale: quali sono gli effetti sul nostro corpo? Aumentano ictus e infarti, ma calano incidenti stradali
- Da ora solare a ora legale: come comportarsi coi bambini
- Nevrastenia (esaurimento nervoso): cause, diagnosi, cure
- Differenza tra astenia, ipostenia, miastenia, ipotonia, nevrastenia, iperstenia, ipertonia
- Stanchezza e debolezza: differenze, cause, rimedi e prevenzione
- Stanchezza pomeridiana tra lavoro e palestra: come ottenere il meglio dal vostro pomeriggio
- Sempre stanco e senza energia al lavoro? Ecco i rimedi
- Sei stanco e di cattivo umore: ecco i cibi che ti danno la carica ed i consigli per avere più energia
- Sei sempre stanco? Ecco le cause meno comuni che non immagineresti mai ed i rimedi
- Sonnolenza e stanchezza cronica: tutte le cause ed i rimedi
- Ansia da prestazione nello studio e nel lavoro: come superare le tue paure
- Lavori troppo? La tua salute è a rischio: ecco i 10 trucchi per faticare di meno a lavoro
- Combatti lo stress e ritrova il benessere psicofisico con il decalogo del buonumore
- Suicidarsi a causa del Minority Stress: quando appartenere ad una minoranza diventa fonte di discriminazione e sofferenza
- Differenze tra le varie scuole di psicoterapia: quale la più efficace?
- Scuola psicoanalitica (psicodinamica): l’efficacia della psicoanalisi
- Psicoterapia adleriana (o individualpsicologica)
- Psicoterapia cognitivo-comportamentale: lo schema comportamentale diventa sintomo
- Psicoterapia sistemico-relazionale: la famiglia converge sul paziente
- Psicoterapia psicosintetica: l’allontanamento dal Sé transpersonale
- Psicoterapia ericksoniana: l’ipnoterapia
- Psicoterapia funzionale: le alterazioni dei meccanismi psicofisiologici
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Sistema nervoso: com’è fatto, a che serve e come funziona
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
