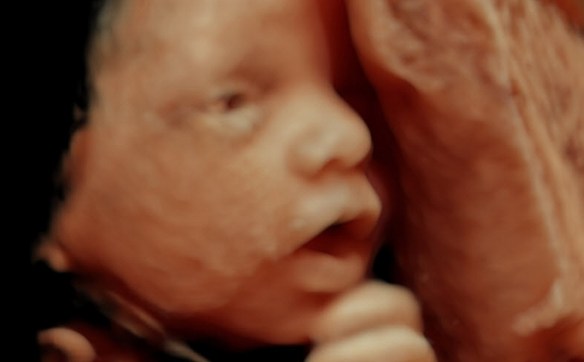
Ecografia prenatale con visualizzazione del feto in 3 dimensioni
Fino a non molti anni fa il prodotto del concepimento veniva alla luce qualunque fosse il suo corredo genetico: per i genitori non c’era possibilità di scelta. Al giorno d’oggi, fortunatamente, le cose non vanno più in questo modo: la ricerca scientifica offre infatti molte possibilità, alcune delle quali forniscono informazioni importanti ai futuri genitori, informazioni che però possono implicare decisioni estremamente difficili da parte loro, come ad esempio l’aborto.
Le principali fonti di informazione sono due:
- test genetico della coppia: si effettua sui genitori, prima ancora del concepimento e quindi prima dell’inizio della gravidanza,
- vari test a concepimento avvenuto: si effettuano dopo il concepimento (durante la gravidanza) e sono condotti direttamente sul feto per la diagnosi di eventuali anomalie, ad esempio:
- analisi del cariotipo grazie ad amniocentesi;
- analisi del cariotipo grazie a villocentesi, anche chiamata esame (o “biopsia” o “analisi”) dei villi coriali (EVC);
- duo test, tri test, quad test, duo test;
- misurazione della translucenza nucale;
- test combinato o “primo test” (associazione tra duo test e traslucenza nucale);
- test integrato e test integrato sierico.
Test genetico della coppia (PRIMA della gravidanza)
Prima di concepire un figlio, la coppia può sottoporsi al test genetico (tramite semplice analisi del sangue) per accertare la presenza di malattie dominanti o recessive, nel proprio corredo genetico, di malattie specifiche quali quella di Tay-Sachs, dell’anemia falciforme o della corea di Huntington. Poiché non si conoscono tutti i geni delle malattie ereditarie (specie di quelle molto rare), i portatori di alcune malattie potrebbero non venire individuati con un esame di questo tipo. Gli studiosi di genetica compiono di anno in anno progressi nell’individuazione di geni di altre malattie.
Fare questi test può sembrare una cosa banale, ma molto spesso intervengono delle circostanze che complicano il tutto. Prendiamo come esempio il giovane il cui genitore vive la prolungata agonia, fisica e mentale, dovuta alla malattia di Huntington. Non dimentichiamo che tale malattia, controllata da un gene dominante, si manifesta nel corso dell’età adulta avanzata e che, di conseguenza, il giovane ha il 50% di probabilità di essere portatore e di sviluppare, in età successiva, la malattia. Se voi foste al posto di questa persona, potreste legittimamente desiderare di non trasmettere un tale gene a vostro figlio. Se però vi sottoponete al test e venite riconosciuto come portatore, siete messi davanti a una dura realtà. Nel vostro caso, vorreste saperlo? La risposta non è così scontata: molti adulti nella cui famiglia è presente la malattia di Huntington hanno scelto di non sottoporsi all’indagine.
Per la maggior parte delle coppie, comunque, la scelta di sottoporsi ad analisi prima di concepire un figlio è più semplice ma, se si viene a sapere si è portatori del gene recessivo di una determinata malattia, le decisioni non sono più così facili. In questo caso, infatti, si può scegliere di non avere figli o di adottarne. C’è poi chi spera nel fatto che ci sono tre probabilità su quattro di avere un figlio normale e tenta lo stesso (il bambino, infatti, avrebbe la malattia, causata dal gene recessivo, nel caso in cui ricevesse il gene da entrambi i genitori cosa che avviene nel 25% dei casi). Un’altra scelta consiste nel sottoporsi ad indagini diagnostiche quando il concepimento è già avvenuto, sapendo che, se tali indagini dovessero evidenziare delle anomalie, esiste sempre l’aborto terapeutico. Le possibilità offerte sono chiare ma le scelte sono molto difficili. Le possibilità di avere un figlio malato in cui uno o entrambi i genitori abbiano una malattia determinata da geni recessivi o dominanti, sono spiegati in questo articolo: Differenza tra malattia autosomica dominante e recessiva con esempi
Per approfondire: Test genetici diagnostici, screening neonatale esteso e test genetici prenatali
Diagnosi prenatale sul feto: ecografia
Diverse sono le tecniche disponibili di valutazione prenatale del rischio di patologie fetali. Una delle tecniche in assoluto più usate e più sicure è senza dubbio l’ecografia prenatale che implica l’uso di onde sonore, gli ultrasuoni, e dà un reale «film» del feto. Al contrario delle radiografie e delle TC (da evitare nelle donne incinte), l’ecografia non usa radiazioni ionizzanti, quindi è assolutamente sicura per il bimbo e può (e deve!) essere effettuata più volte durante la gravidanza. Con l’ecografia prenatale metodo si possono diagnosticare per tempo alcune anomalie del midollo spinale o altri evidenti difetti fisici. Il procedimento non è doloroso, offre ai genitori la piacevole opportunità di vedere il figlio non ancora nato mentre si muove, ma non dà informazioni sulla presenza di anomalie cromosomiche o malattie ereditarie inoltre ha lo svantaggio di essere “operatore dipendente”, cioè, la capacità di una ecografia di individuare eventuali anomalie fetali è strettamente connessa alla bravura ed all’esperienza del medico che la esegue.
Per approfondire: Ecografie 3D e 4D: a cosa servono e quali sono le differenze con l’ecografia standard?
Amniocentesi e villi coriali
Nell’amniocentesi e nell’esame dei villi coriali viene inserito un ago e si prelevano alcune cellule su cui si esegue una analisi del cariotipo del feto, cioè l’analisi del numero e dalla morfologia dei suoi cromosomi. Nell’amniocentesi le cellule fanno parte del
liquido amniotico; nell’EVC, invece, il prelievo viene fatto da ciò che poi diventerà la placenta. Entrambi i test forniscono informazioni su qualsiasi anomalia cromosomica e sulla presenza dei geni delle maggiori malattie ereditarie. Ogni tecnica ha vantaggi e svantaggi. L’amniocentesi, messa a punto per prima, è quella usata più di frequente. L’inconveniente maggiore consiste nel fatto che non si può fare prima della
sedicesima settimana di gestazione, poiché si deve eseguire il prelievo quando il sacco è abbastanza grande in modo da non danneggiare il feto. In caso di anomalia i genitori devono decidere a questo punto della gravidanza se ricorrere all’aborto. L’EVC, invece,
può essere fatto tra la nona e la tredicesima settimana (quindi permette di avere i risultati prima) ma è più rischioso dell’amniocentesi, in quanto provoca un aborto nell’1.8% dei casi circa, mentre il rischio che si corre con l’amniocentesi è di circa lo 0.1-0.8%. In virtù dei rischi di aborto connessi ad amniocentesi e villocentesi, esse non vengono proposte di routine a tutte le donne incinte, bensì solo a quelle giudicate ad elevato rischio di anomalie cromosomiche a causa della presenza di numerosi fattori di rischio, tra cui:
- età della paziente superiore ai 35 anni;
- genitori portatori di alterazioni cromosomiche (traslocazioni, inversioni, aneuploidie) o gravi malattie genetiche (talassemie, fibrosi cistica etc.) già note o rilevate tramite test genetico pre-concepimento;
- feto considerato ad alto rischio di anomalie in base ai risultati di duo test, test combinato, tri test, quad test, translucenza nucale, test combinato, test integrato e/o test integrato sierico;
- aumentato spessore della translucenza nucale;
- presenza di difetti fetali individuati con l’ecografia;
- uno o più figli precedenti affetti da anomalia cromosomica;
- malattie infettive (ad esempio da citomegalovirus o da parvovirus B19);
- infiammazioni in utero (l’esistenza di un’infezione endoamniotica è anche causa di diverse patologie che possono impedire il corretto svolgimento della gravidanza.
Al contrario di amniocentesi e villocentesi, gli esami che sono elencati da qui in poi, pur essendo meno efficaci nell’individuare eventuali malattie fetali, NON hanno rischio abortivo e sono decisamente meno invasivi perché, mentre amniocentesi e villocentesi si effettuano tramite una puntura sull’addome, gli esami che seguono prevedono semplici esami del sangue e/o ecografie.
Per approfondire:
- Analisi del cariotipo, cariotipo normale e patologico, amniocentesi, villocentesi
- Amniocentesi precoce e tardiva: settimana, risultati, rischi, procedura, dolore, costo
- Analisi dei villi coriali (villocentesi): settimana, risultati, rischi, procedura, dolore, costo
- Differenze tra amniocentesi e villocentesi (prelievo dei villi coriali) vantaggi, svantaggi
Duo test, tri test, quad test
Il duo test, tramite un semplice prelievo di sangue, analizza due sostanze specifiche presenti nel sangue della donna incinta:
- beta-hCG (o “β-hCG”, porzione beta della gonadotropina corionica umana);
- PAPP-A (proteina plasmatica A associata alla gravidanza).
Il tri test, tramite un semplice prelievo di sangue, analizza tre sostanze specifiche presenti nel sangue della donna incinta:
- AFP (o “α-fetoproteina”, alfa-fetoproteina);
- beta-hCG (o “β-hCG”, porzione beta della gonadotropina corionica umana);
- uE3 (estriolo libero o “non coniugato”).
Il quad test, tramite un semplice prelievo di sangue, analizza quattro sostanze specifiche presenti nel sangue della donna incinta:
- AFP (o “α-fetoproteina”, alfa-fetoproteina);
- beta-hCG (o “β-hCG”, porzione beta della gonadotropina corionica umana);
- uE3 (estriolo libero o “non coniugato”);
- inibina A.
Per interpretare i risultati, il lettore dovrà tener conto delle seguenti informazioni:
- in presenza di sindrome di Down l’alfa-fetoproteina diminuisce di circa il 25-30%. L’aumento dell’alfa-fetoproteina può suggerire invece un incremento del rischio di difetti di chiusura del tubo neurale (ad esempio spina bifida): in questo caso l’esame diagnostico di approfondimento primario non è l’amniocentesi ma l’ecografia;
- in presenza di sindrome di Down l’estriolo non coniugato diminuisce di circa il 25-30%;
- in presenza di alto rischio di sindrome di Down la PAPP-A tende a diminuire. Bassi livelli indicano inoltre un più alto rischio di problemi con la placenta, ritardo di crescita intrauterino, preeclampsia, distacco di placenta, parto pretermine o morte fetale;
- in presenza di sindrome di Down l’inibina A tende ad aumentare;
- in presenza di sindrome di Down la beta-hCG raggiunge valori circa due volte superiori rispetto alla norma.
Per approfondire:
- Duo test in gravidanza: settimana, risultati, rischi, procedura, costo
- Tri test in gravidanza: settimana, risultati, rischi, procedura, costo
- Quad test in gravidanza: settimana, risultati, rischi, procedura, costo
- Differenze tra duo test, tri test, quad test, translucenza nucale, amniocentesi, villocentesi, test combinato e integrato
Translucenza nucale
L’ecografia che misura la translucenza nucale, analizza appunto la translucenza nucale tramite una semplice ecografia. La translucenza nucale è una fessura translucida piena di liquido che appare in ecografia a livello della cute nucale del feto e che si osserva in tutti i feti nel primo trimestre di gravidanza. Un aumento dello spessore della translucenza nucale è indice di un aumento di rischio di anomalie cromosomiche, come la sindrome di Down, o di malformazioni fetali.
Per approfondire: Translucenza nucale in gravidanza: a cosa serve, quando si fa, a chi è consigliata?
Test combinato, integrato ed integrato sierico
Il test combinato è composto dall’associazione tra duo test e translucenza nucale. Il test integrato è composto dall’associazione tra duo test, translucenza nucale e quad test. Il test integrato sierico (o “test sierologico integrato”) è composto dall’associazione tra duo test e quad test.
Per approfondire:
- Test combinato (duo test più translucenza nucale) in gravidanza
- Test integrato in gravidanza: a cosa serve, quando si fa, a chi è consigliato?
- Test integrato sierico: a cosa serve, quando si fa, a chi è consigliato?
Calendario di esami e test
Di seguito riportiamo la settimana di gestazione in cui vengono eseguiti gli esami e test descritti in questo articolo.
Il duo test viene effettuato in genere tra la 9ª e la 11ª settimana di gestazione (in alcuni casi anche fino alla 13ª settimana).
Il tri test viene effettuato in genere tra la 16ª e la 17ª settimana di gestazione. Può anche essere effettuato prima e dopo tale arco temporale, tra la 15ª e la 18ª settimana. In alcuni casi si effettua anche tra la 10ª e la 13ª settimana.
Il quad test viene effettuato in genere tra la 15ª e la 17ª settimana di gestazione. In alcuni casi può anche essere effettuato prima e dopo tale arco temporale.
La translucenza nucale viene effettuata in genere tra la 11ª e la 14ª settimana di gestazione.
Il test combinato viene effettuato in genere intorno alla 11ª settimana di gestazione.
Il test integrato si pratica in tre momenti diversi:
- il primo prelievo si pratica in genere tra la 9ª e la 11ª settimana di gestazione;
- l’ecografia per la misura della translucenza nucale viene effettuata in genere tra la 11ª e la 14ª settimana di gestazione. Non è necessario far coincidere l’ecografia con il primo prelievo, tuttavia spesso i due esami vengono effettuati insieme (in genere nell’11ª settimana).
- il secondo prelievo viene effettuato in genere tra la 15ª e la 17ª settimana di gestazione.
Il test integrato sierico (o “test sierologico integrato”) si pratica in due momenti diversi:
- il primo prelievo si pratica in genere tra la 9ª e la 11ª settimana di gestazione;
- il secondo prelievo viene effettuato in genere tra la 15ª e la 17ª settimana di gestazione.
L’amniocentesi in genere può essere effettuata in due momenti distinti della gravidanza, con scopi diagnostici diversi:
- amniocentesi precoce: si effettua tra la 16ª e la 18ª settimana, quando l’amnios ha raggiunto dimensioni sufficienti perché la pratica non costituisca un rischio per il feto; una amniocentesi precoce viene effettuata per: valutare il cariotipo, cioè dell’assetto cromosomico fetale, valutare i dosaggi enzimatici nelle cellule fetali per rivelare possibili malattie metaboliche del feto e valutare il dosaggio di alfafetoproteina o di acetilcolinesterasi;
- amniocentesi tardiva: si effettua dopo la 25ª settimana, quando possono verificarsi condizioni nelle quali sia richiesto il prelievo di liquido amniotico per fini diversi da quelli citogenetici; una amniocentesi tardiva viene effettuata per rilevare lo stadio di maturità fetale, valutare la gravità dell’immunizzazione materno-fetale e studiare la condizione di maturità polmonare del feto attraverso il dosaggio dei fosfolipidi.
La villocentesi (esame dei villi coriali) viene effettuata in genere tra la 10ª e la 13ª settimana di gestazione. In particolari casi può essere condotta anche oltre la 13ª settimana. Generalmente non viene eseguita prima della 9ª settimana.
Alcuni nostri articoli che parlano di aborto:
- Per abortire serve il consenso dei genitori? Aborto per minorenni e interdette
- Aborto: entro quanto è legale?
- Aborto volontario: decide la madre, il padre o entrambi? E se la donna è minorenne?
- Dove abortire? Il medico è costretto a praticare l’aborto? Cos’è l’obiezione di coscienza?
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Aborto spontaneo: quali sono le cause ed i sintomi precoci?
- Aborto spontaneo: cos’è, sintomi iniziali e come riconoscerlo
- Differenza tra aborto spontaneo, completo, incompleto, ritenuto
- Differenza tra aborto spontaneo, parto prematuro e “nato morto”
- Differenza tra aborto interno e spontaneo
- Differenza tra aborto spontaneo, provocato, volontario e terapeutico
- Differenza tra aborto e interruzione di gravidanza
- Differenza tra aborto e morte intrauterina fetale
- Differenza tra aborto e gravidanza biochimica
- Differenza tra aborto e raschiamento
Alcuni nostri articoli che parlano di genetica:
- Differenza tra dominanza semplice, incompleta e codominanza
- Differenza tra allele dominante e recessivo
- Differenza tra portatore sano e malato in genetica
- Cosa significa “portatore sano” in genetica e nelle infezioni?
- Differenza tra omozigote ed eterozigote
- Differenza tra genotipo e fenotipo
- Le 10 malattie genetiche più diffuse al mondo
- Sindrome di Down: cause, sintomi in gravidanza e nei neonati
- Sindrome di Down: sintomi, caratteristiche fisiche, aspettativa di vita
- Sindrome di Edwards (trisomia 18): cause, sintomi, diagnosi, cure
- Sindrome di Patau (trisomia 13): cause, sintomi, diagnosi, cure
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Anemia falciforme: cosa significa, cause, sintomi e cure
- Sindrome di Turner: cariotipo, cause, sintomi e segni caratteristici
- Sindrome di Klinefelter: cariotipo, cause, sintomi e cura
- Differenze tra la distrofia muscolare di Duchenne e di Becker
- Fibrosi cistica polmonare: cos’è, sintomi in neonati e bambini, cure
- Cos’è un gene ed a che serve?
- Cos’è un cromosoma ed a che serve?
- Cosa sono gli alleli ed a che servono?
- Differenza tra genetica ed epigenetica
- Differenza tra genetica e genomica
- Differenza tra malattia genetica, ereditaria e congenita
Leggi anche:
- Spina bifida e difetti di chiusura del tubo neurale nel feto: trasmissione, prevenzione, diagnosi e cura
- Meningocele: cause, sintomi, diagnosi, cura e prevenzione
- Mielomeningocele, spina bifida e schisi vertebrale: complicanze, cura, prevenzione
- Encefalocele: cause, sintomi, diagnosi, cura e prevenzione
- Prendere il sole in gravidanza fa male al bambino?
- Estate e gravidanza: quale cibi devi preferire se sei in dolce attesa
- Quali creme solari sono più indicate in gravidanza?
- Gravidanza in estate: come ci si difende dal caldo e dall’afa?
- E’ possibile farsi il bagno al mare o in piscina in gravidanza?
- Cloasma gravidico: cos’è e come si previene in estate?
- Troppo sole in gravidanza “surriscalda” il liquido amniotico?
- Gravidanza: come indossare la cintura di sicurezza in auto?
- Gravidanza: è possibile viaggiare e prendere l’aereo o fa male al bimbo?
- Gravidanza e bambino podalico: manipolazione ed esercizi
- Parto cesareo: dopo quanto si possono avere rapporti sessuali?
- Dopo il parto: come recuperare l’intimità di coppia?
- Perché riprendere l’attività sessuale dopo il parto è così difficile?
- Parto naturale: dopo quanto si possono avere rapporti sessuali?
- Come fare gli esercizi di Kegel: la ginnastica pelvica per migliorare il piacere sessuale femminile e aiutare il parto
- A che serve la vitamina B12? L’importanza in gravidanza e allattamento
- Diabete gestazionale: cos’è e quali sono i rischi per il feto e la madre
- Ragazza è sterile per un tumore: sua madre partorisce un figlio per lei
- Depressione post parto: come riconoscere i primi sintomi e superarla
- Aumentare il ferro in modo naturale, specie in gravidanza
- Perdite bianche, gialle marroni in gravidanza: quando preoccuparsi e cosa fare?
- Acido folico (vitamina B9): a cosa serve, in quali alimenti trovarlo e perché è importante prima e durante la gravidanza
- Pubalgia in gravidanza: cause e rimedi del dolore all’osso pubico
- Pubalgia acuta e cronica: sintomi, esercizi e rimedi
- Differenza tra pube ed osso iliaco: anatomia e funzioni
- Differenza tra pube e inguine
- Masturbarsi in gravidanza fa male al bambino?
- Fare sesso in gravidanza fa male bambino?
- Rapporti sessuali in gravidanza: la guida trimestre dopo trimestre
- Gravidanza: cosa percepisce il bambino durante un rapporto sessuale?
- Gravidanza: è vero che il desiderio sessuale aumenta?
- Quali sono le posizioni sessuali consigliate in gravidanza?
- Differenza dei capezzoli e del seno in gravidanza
- Differenza dolore al seno da gravidanza e da ciclo mestruale
- Prevenire le ragadi al capezzolo: cosa fare prima del parto, cosa fare quando si sta allattando
- Le cose che non devi MAI dire ad una donna incinta, soprattutto se sei una donna
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
