Glomerulo renale
L’eliminazione di un farmaco è l’insieme dei processi di rimozione (metabolismo ed escrezione) dei farmaci dall’organismo. In questo articolo ci occuperemo dell’escrezione, cioè del processo mediante il quale un farmaco o un suo metabolita viene eliminato dall’organismo senza subire ulteriori trasformazioni chimiche. I reni, che eliminano le sostanze idrosolubili, sono i principali organi deputati all’escrezione dei farmaci. Il sistema biliare contribuisce all’escrezione nella misura in cui il farmaco non viene riassorbito dal tratto GI. Generalmente, il contributo escretorio dell’intestino, della saliva, del sudore, del latte materno e dei polmoni è piccolo, se si eccettua l’eliminazione respiratoria degli anestetici volatili. Nonostante l’escrezione attraverso il latte materno possa essere di scarsa importanza per la madre, essa può averne per il lattante.
Leggi anche: Eliminazione di un farmaco: metabolismo, citocromo P-450, coniugazione
Escrezione renale
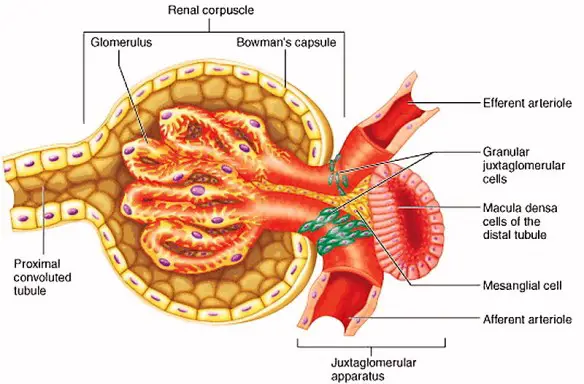
Filtrazione glomerulare e riassorbimento tubulare: circa 1/5 del plasma che raggiunge il glomerulo viene filtrato attraverso i pori dell’endotelio glomerulare; il rimanente passa attraverso le arteriole efferenti che circondano i tubuli renali. I farmaci legati alle proteine plasmatiche non vengono filtrati; nel filtrato è contenuto soltanto farmaco in forma libera. Il riassorbimento tubulare renale dei farmaci è regolato dai principi del passaggio attraverso le membrane. I composti polari e gli ioni non possono diffondere in direzione retrograda nella circolazione sanguigna e vengono quindi escreti, a meno che non esista un meccanismo di trasporto specifico per il loro riassorbimento (come avviene p. es., per il glucoso, l’acido ascorbico e le vitamine del gruppo B).
Effetti del pH urinario: il filtrato glomerulare che giunge nel tubulo prossimale ha lo stesso pH del plasma, ma il pH delle urine finali varia da 4,5 a 8,0. Questa variabilità del pH può influenzare notevolmente la velocità di escrezione dei farmaci. Dal momento che le forme non ionizzate degli acidi deboli e delle basi deboli non polari tendono a essere riassorbite rapidamente dai liquidi tubulari, l’acidificazione delle urine aumenta il riassorbimento (cioè riduce l’escrezione) degli acidi deboli e riduce il riassorbimento (cioè aumenta l’escrezione) delle basi deboli. L’alcalinizzazione delle urine produce l’effetto opposto. In alcuni casi di sovradosaggio, questi principi possono essere applicati per aumentare l’escrezione degli acidi o delle basi deboli. Per esempio, l’alcalinizzazione delle urine aumenta l’escrezione degli acidi deboli fenobarbital e aspirina, e l’acidificazione può accelerare l’escrezione delle basi, come la metamfetamina. La misura in cui le variazioni del pH urinario modificano la velocità di eliminazione dei farmaci dipende dal contributo dell’escrezione renale all’eliminazione complessiva, nonché dalla polarità delle forme non ionizzate e dal grado di ionizzazione della molecola.
Secrezione tubulare: i meccanismi di secrezione tubulare attiva a livello del tubulo prossimale sono importanti per l’eliminazione di molti farmaci (p. es., la penicillina, la mecamilamina, l’acido salicilico). Questo processo, che richiede energia, può essere bloccato da inibitori metabolici. Quando la concentrazione di un farmaco è elevata, si può raggiungere un limite superiore per il trasporto secretorio; ogni sostanza possiede una sua caratteristica velocità massima di secrezione (trasporto massimo). Gli anioni e i cationi vengono gestiti da meccanismi di trasporto separati. Normalmente, il sistema di secrezione degli anioni elimina i metaboliti coniugati con glicina, solfato o acido glucuronico e i composti anionici competono tra loro per la secrezione. Questa competizione può essere utilizzata a scopo terapeutico; p. es., il probenecid blocca la secrezione tubulare normalmente rapida della penicillina, causando un innalzamento delle concentrazioni plasmatiche dell’antibiotico che persiste per un tempo più lungo. I cationi organici competono tra loro, ma di solito non competono con gli anioni.
Variazioni legate all’età: con l’invecchiamento, l’escrezione renale dei farmaci diminuisce.
Leggi anche:
- Velocità di filtrazione glomerulare: valori normali, bassi e insufficienza renale
- Filtrazione glomerulare, riassorbimento e secrezione
- Glomerulo renale: schema, funzione e flusso ematico renale
- Insufficienza renale acuta: sintomi, terapia, linea guida, morte
- Insufficienza renale cronica: stadi, dieta, sintomi, diagnosi e terapia
- Esami per valutare funzionalità renale ed insufficienza renale
Escrezione biliare
I farmaci e i loro metaboliti che vengono ampiamente escreti con la bile devono essere trasportati attraverso l’epitelio biliare contro un gradiente di concentrazione, richiedendo un trasporto secretorio attivo. Alle alte concentrazioni plasmatiche di un farmaco, il trasporto secretorio può raggiungere un limite superiore (trasporto massimo) e sostanze che possiedono proprietà fisico-chimiche simili possono competere tra loro per lo stesso sistema di escrezione. I farmaci con un peso molecolare > 300 g/mol (molecole più piccole vengono generalmente escrete soltanto in quantità trascurabili) e con presenza contemporanea sia di gruppi polari sia di gruppi lipofilici hanno una maggiore probabilità di essere escreti con la bile. Anche la coniugazione, specialmente con acido glucuronico, conduce all’escrezione biliare. Nel circolo entero-epatico, un farmaco secreto con la bile viene riassorbito dall’intestino. Anche i farmaci coniugati secreti nel lume intestinale vanno incontro al circolo entero-epatico quando vengono idrolizzati e il farmaco viene riassorbito. L’escrezione biliare elimina le sostanze dall’organismo soltanto nella misura in cui il circolo entero-epatico è incompleto, cioè quando una parte del farmaco secreto non viene riassorbita dall’intestino.
Per approfondire:
- Assorbimento dei farmaci: somministrazione orale, parenterale e forme a rilascio controllato
- Diffusione attiva, passiva o pinocitosi: il trasporto dei farmaci attraverso le membrane cellulari
- Biodisponibilità di un farmaco: cause di bassa biodisponibilità e valutazione
- Distribuzione, velocità di ingresso, equilibrio di distribuzione e legame di un farmaco
- Finestra terapeutica ed esempi di farmaci con ampi e ristretti indici terapeutici
- Farmacocinetica, biodisponibilità, volume di distribuzione, emivita di un farmaco e variabilità individuale
- Farmacodinamica, interazioni farmaco-recettore e relazione dose-risposta
- Farmacogenetica: variabilità farmacocinetica e farmacodinamica
- Interazioni farmacologiche: farmacodinamiche e farmacocinetiche
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Rapporto rischi-benefici nell’assunzione dei farmaci
- Mancata compliance del paziente: quando il paziente non prende i suoi farmaci
Leggi anche:
- Differenza tra farmacodinamica e farmacocinetica
- Il paracetamolo (Tachipirina) è un antinfiammatorio non steroideo (FANS)?
- Antinfiammatori non steroidei (FANS): significato ed elenco di farmaci
- Differenze tra Paracetamolo, Tachipirina, Ibuprofene, Aspirina, Efferalgan e Co-Efferalgan
- Comportamento dei farmaci nella barriera emato-encefalica
- Meglio Aspirina o Ibuprofene?
- A che serve la Tachipirina (paracetamolo)?
- Differenza tra farmaco originale, generico ed equivalente
- Che significa farmaco non steroideo?
- Che significa il termine “farmaco”: definizione ed etimologia
- Differenza tra farmaci di fascia A, B, C, H
- Differenza tra farmaco etico, da banco, senza obbligo di ricetta, speciale e limitativa
- Differenza tra farmaco a rilascio prolungato, ritardato, modificato, ripetuto, controllato
- Che significa farmaco di fascia C o Classe C?
- Che significa farmaco etico, esempio, classe A, è detraibile, elenco
- Farmaco “ideale”: quali sono le sue caratteristiche?
- Che significa farmaco da banco?
- Differenza tra farmaco etico e generico
- Che significa farmaco mutuabile?
- Che significa farmaco ripetibile? Caratteristiche della ricetta
- Cos’è un farmaco biologico, a che serve e come funziona?
- Che significa farmaco generico o equivalente?
- Antiossidanti: alimenti ed integratori migliori contro i radicali liberi
- Sali minerali: definizione, funzioni, alimenti, integratori [GUIDA COMPLETA]
- Differenza tra omeopatia, fitoterapia ed erboristeria
- Differenza tra Eutirox e Ibsa nella cura dell’ipotiroidismo
- Ipertensione: quali farmaci usare per abbassare la pressione arteriosa?
- Coumadin: quando si usa, dosaggio ed effetti collaterali (foglio illustrativo)
- Cos’è una sostanza stupefacente?
- Gli integratori alimentari sono doping? Elenco delle sostanze dopanti
- Differenza tra integratori alimentari e sostanze dopanti con esempi
- Differenze tra effetto collaterale, effetti indesiderati, reazione avversa, evento avverso
- Differenza tra controindicazioni ed effetti indesiderati
- Che significa “ai pasti”? Quando assumere i farmaci?
- Che significa “effetto placebo” e perché un placebo funziona?
- Floriterapia e Fiori di Bach: elenco, classificazione, funzioni
- Omeopatia: cos’è? I farmaci omeopatici funzionano realmente?
- Stitichezza o stipsi acuta e cronica: terapie farmacologiche
- Reflusso gastroesofageo: terapia farmacologica e chirurgica
- I migliori farmaci antiacidi da banco, senza ricetta medica
- Eutirox può essere usato anche per dimagrire? Quali sono i rischi?
- Eutirox: effetti collaterali e controindicazioni del farmaco
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Fare un clistere evacuativo: procedura semplice con peretta
- Microclisma: cos’è e come si usa in adulti e neonati
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Com’è fatta una siringa e come si usa correttamente?
- Differenza tra dolore acuto, cronico, persistente ed episodico con esempi
- Differenza tra dolore somatico e psicosomatico
- Dolore: come si misura? La scala visiva e numerica verbale
- Dolore: quando chiamare il medico e cosa riferirgli
- Dolore: esistono esami specifici per rilevarlo?
- Meglio Aspirina o Ibuprofene?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Si possono tagliare o spezzare le supposte rettali?
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- A che serve la Tachipirina (paracetamolo)?
- Gravidanza e allattamento: posso assumere Tachipirina, Ibuprofene e Co-Efferalgan? Quante compresse?
- Differenze tra Efferalgan e Co-Efferalgan
- Cardioaspirin 100mg: effetti indesiderati, a cosa serve, dosaggi (foglio illustrativo)
- Che significa somministrazione di un farmaco PER OS o PO?
- Via di somministrazione orale, per os: vantaggi e svantaggi
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
- Moment (ibuprofene): posologia, effetti collaterali, gravidanza, prezzo
- Rinazina spray nasale in bambini e adulti: posologia e prezzo
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Triatec (ramipril): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Lasix (furosemide): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Norvasc (amlodipina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Augmentin (amoxicillina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Omeprazen (omeprazolo): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Dibase (vitamina D): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Torvast (atorvastatina): posologia, effetti collaterali [FOGLIETTO ILLUSTRATIVO]
- Differenza tra Gabapentin e Pregabalin
- Farmaco Lyrica (Pregabalin): indicazioni ed effetti collaterali
- Lyrica (Pregabalin): è un farmaco che fa ingrassare?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
