 Quando si parla genericamente di “sangue nell’occhio”, il paziente può riferirsi a due condizioni diverse:
Quando si parla genericamente di “sangue nell’occhio”, il paziente può riferirsi a due condizioni diverse:
- sangue che forma una zona rossa (un “puntino” o una vera e propria macchia) nel contesto del bianco dell’occhio, cioè la sclera;
- sangue nella camera anteriore dell’occhio con copertura parziale o totale della parte colorata dell’occhio, cioè l’iride, e la pupilla.
Nel caso di sangue nel bianco dell’occhio, si parla di “emorragia sottocongiuntivale”, frequente ed oggetto di questo articolo che state leggendo. Nel caso di sangue su iride e pupilla, si parla invece di “ifema”, situazione molto più rara. Se siete interessati in particolare nell’ifema, vi consigliamo di leggere invece questo articolo: Ifema all’occhio: cause, sintomi, diagnosi, terapie, rischi
Emorragia sottocongiuntivale
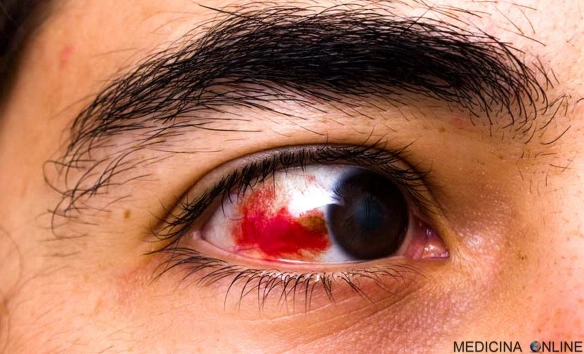
Con “emorragia sottocongiuntivale” (o “iposfagma”) in medicina si indica la presenza di sangue nel bianco dell’occhio, in particolare nello spazio “sottocongiuntivale”, cioè quello spazio dell’occhio situato appena sotto la congiuntiva (la superficie trasparente dell’occhio). Questo tipo di emorragia è causato dalla rottura dei piccoli capillari superficiali, situati tra la sclera e la congiuntiva. Il medico che principalmente si occupa dell’emorragia sottocongiuntivale è lo specialista oftalmologo (oculista).
E’ grave?
Sicuramente notare una grossa macchia di sangue all’interno della parte bianca dell’occhio, può essere una esperienza molto fastidiosa, se non traumatica, per chiunque, tuttavia – nella maggior parte dei casi – la perdita di sangue nell’occhio è innocua e non provoca nessun problema permanente all’occhio ed alla vista. L’emorragia sottocongiuntivale può essere causata da numerosi eventi non gravi, come improvvisi aumenti di pressione dovuti a sforzi improvvisi, starnuti o colpi di tosse, tanto che nella maggioranza dei casi l’intervento medico non è necessario e la situazione si risolve da sola, senza farmaci.
Cause
Un’emorragia sottocongiuntivale si verifica nel momento in cui un piccolo vaso sanguigno dell’epitelio congiuntivale (ricco di capillari), per qualche motivo, si rompe e riversa il sangue nella congiuntiva bulbare. Le cause di rottura di uno o più capillari, sono molto varie ed includono:
- starnuto;
- colpo di tosse;
- sforzi intensi ed improvvisi (ad esempio sollevamento di un peso elevato);
- attività sportiva intensa;
- traumi di varia natura;
- sfregamento dell’occhio;
- picco ipertensivo transitorio;
- scatti d’ira;
- colpi di vento;
- polvere nell’occhio;
- luce solare intensa e diretta;
- freddo o caldo eccessivi;
- vomito;
- recente intervento chirurgico all’occhio.
Cause potenzialmente più gravi di emorragia sottocongiuntivale, sono:
- soffocamento;
- aumento protratto della pressione arteriosa;
- trauma contusivo;
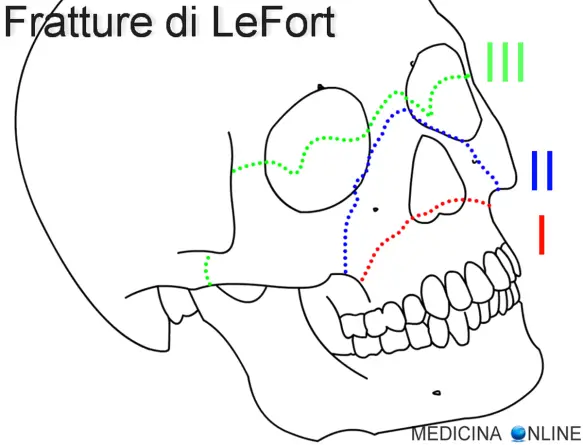
- frattura cranica (ad esempio frattura di LeFort III);
- aumento della pressione intracranica;
- ipertensione arteriosa cronica;
- vasculiti;
- coagulopatie.
L’emorragia sottocongiuntivale può anche essere un segno di una condizione o patologia oculare potenzialmente grave come le infezioni oculari e l’aumento della pressione intraoculare.
Fattori di rischio
Sono molti i fattori che possono aumentare il rischio di emorragia sottocongiuntivale, ad esempio:
- stress psico-fisico prolungato;
- ipertensione arteriosa;
- diabete;
- vasculiti;
- uso di droghe;
- chirurgia refrattiva (ad esempio LASIK);
- patologie oculari;
- uso di farmaci anticoagulanti, come Aspirina (acido acetilsalicilico) e Warfarin;
- abuso di alcuni integratori e cibi come: erba di San Giovanni, zenzero, ginkgo biloba e pepe di Cayenna.
Sintomi e segni
In seguito alla rottura del capillare, il sangue fuoriesce dal vaso sanguigno e si deposita nella sclera oculare, formando una macchia di dimensioni variabili, in alcuni casi grandi uno o pochi millimetri (un “puntino rosso”), in altri fino a coprire l’intero bianco dell’occhio in caso di emorragia copiosa. Nelle primissime fasi, la macchia è di colore rosso vivo, mentre nei giorni seguenti tende in genere ad acquisire un colore marroncino o beige o giallastro o verdastro (come se fosse un livido), oltre a ridursi di dimensioni. Parallelamente alla presenza della macchia:
- il dolore è generalmente assente o minimo;
- in alcuni casi si avverte una sensazione “graffiante”;
- nella maggioranza dei casi non vi è nessun tipo di cambiamento nella visione.
Se alla macchia rossa si associa secrezione oculare, che porta ad esempio la mattina a svegliarsi con “l’occhio incollato”, è molto probabile che l’emorragia sia correlata ad una infezione oculare.
Gli altri capillari dell’epitelio congiuntivale non lesionati, in alcuni casi potrebbero apparire rossi, fornendo al bianco dell’occhio, a margine della macchia di sangue, un aspetto arrossato. In alcuni casi il soggetto può avvertire anche un lieve mal di testa.
Il paziente può provare un disagio dal punto di vista estetico, specie se lavora col proprio aspetto (ad esempio attori o modelli).
Nella maggioranza dei casi non sono presenti altri sintomi, tuttavia, qualora la causa a monte fosse in effetti grave, alcuni altri sintomi e segni potrebbero apparire in rapporto alla causa, ad esempio:
- stanchezza cronica;
- forte mal di testa;
- diplopia;
- ipertensione arteriosa;
- tachicardia (aumento della frequenza cardiaca);
- bradicardia (diminuzione della frequenza cardiaca);
- tachipnea (aumento della frequenza respiratoria);
- bradipnea (diminuzione della frequenza respiratoria);
- dispnea (difficoltà respiratoria);
- deficit nervosi motori e/o sensitivi;
- diminuzione del campo visivo;
- cecità parziale o totale, temporanea o irreversibile.
IMPORTANTE: la presenza di tali sintomi e segni non indica necessariamente una situazione grave.
Quando andare dal medico?
L’emorragia sottocongiuntivale generalmente NON è considerata grave, se ha queste caratteristiche:
- si verifica un solo episodio di emorragia sottocongiuntivale;
- l’episodio si è verificato dopo un evento specifico (sforzi eccessivi, un momento di rabbia, un trauma…);
- giorno dopo giorno la “macchia di sangue” non solo non aumenta, ma tende a riassorbirsi spontaneamente;
- non si associa ad altri sintomi e segni oculari (come dolore all’occhio, calo della vista, gonfiore del bulbo oculare, segni di infezione…);
- non si associa ad altri sintomi e segni sistemici inusuali, come stanchezza cronica, mal di testa, ipertensione arteriosa, tachicardia, deficit nervosi motori e/o sensitivi, dispnea…).
L’emorragia sottocongiuntivale generalmente necessita di ulteriori indagini mediche e potrebbe essere la spia di una patologia anche grave, se ha queste caratteristiche:
- si verificano vari episodi ricorrenti di emorragia sottocongiuntivale;
- gli episodi si verificano casualmente, non dopo un evento specifico (sforzi eccessivi, un momento di rabbia, un trauma…);
- giorno dopo giorno non si riassorbe, anzi rimane stabile o addirittura la “macchia di sangue” aumenta;
- l’emorragia si associa ad altri sintomi e segni oculari (come dolore all’occhio, calo della vista, gonfiore del bulbo oculare, segni di infezione…);
- si associa ad altri sintomi e segni sistemici inusuali, come stanchezza cronica, mal di testa, ipertensione arteriosa, tachicardia, deficit nervosi motori e/o sensitivi, dispnea…).
Diagnosi
Nella maggior parte dei casi, una semplice visita oculistica con anamnesi ed esame obiettivo è sufficiente per diagnosticare correttamente un’emorragia sottocongiuntivale. Nei più rari casi in cui la causa risulti sconosciuta (ad esempio perché l’emorragia è comparsa senza alcun motivo apparente), l’oculista può decidere di eseguire alcune indagini per individuare la causa esatta del sanguinamento. Per approfondire, leggi anche:
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
Trattamento
In assenza d’infezione, di trauma significativo o di altri segni locali e/o sistemici che possono far presupporre una eziologia grave, l’emorragia sottocongiuntivale è una condizione che non richiede nessun trattamento, se non il semplice riposo e l’evitamento della causa scatenante (ad esempio evitare gli sforzi fisici intensi ed improvvisi). Poggiare un oggetto lievemente freddo sulla palpebra chiusa dell’occhio interessato, determina vasocostrizione dei capillari e potrebbe ridurre la fuoriuscita di sangue.
Terapia farmacologica e chirurgica
Raramente sono necessari farmaci o interventi chirurgici. In caso di dolore, potrebbe essere indicato il paracetamolo (Tachipirina o equivalenti, negli adulti fino a 3 grammi al giorno divisi in 3 assunzioni). Nel caso fosse presente una infezione, in genere si prescrivono colliri o pomate antibiotiche. Se l’emorragia sottocongiuntivale è causata ad un trauma correlato a danno grave, come una frattura del cranio o presenza di un oggetto estraneo penetrato nell’occhio, potrebbero essere necessarie ulteriori misure mediche e chirurgiche.
Quanto tempo impiega il sangue a riassorbirsi?
Il versamento di sangue nell’occhio si risolve in genere spontaneamente in un tempo variabile tra 1 e 3 settimane; tale variabilità dipende da numerosi fattori individuali, tra cui:
- età del paziente;
- causa a monte scatenante l’emorragia;
- quantità di sangue fuoriuscita dal vaso sanguigno;
- eventuale presenza di patologie come diabete e vascuolopatie.
Consigli
Alcuni dei seguenti consigli possono limitare il rischio di emorragia sottocongiuntivale:
- evitare tosse e starnuti;
- evitare sforzi intensi ed improvvisi (ad esempio sollevamento di un peso elevato);
- evitare attività sportiva intensa;
- evitare traumi oculari;
- evitare di sfregarsi gli occhi, specie con le mani sporche;
- curare le eventuali patologie predisponenti come l’ipertensione arteriosa, il diabete, le patologie oculari in genere e le vasculiti;
- evitare fattori di rischio ambientali (colpi di vento, polvere, luce solare diretta, freddo o caldo eccessivi);
- evitare se possibile l’uso di farmaci anticoagulanti, come Aspirina e Warfarin (chiedere al medico con quali sostituirli);
- evitare l’abuso di alcuni integratori e cibi come: erba di San Giovanni, zenzero, ginkgo biloba e pepe di Cayenna;
- indossare occhiali protettivi.
Leggi anche:
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Ipertelorismo interpupillare e mammellare: sintomi, cause, cure
- Ipotelorismo interpupillare: quando gli occhi sono troppo vicini tra loro
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
