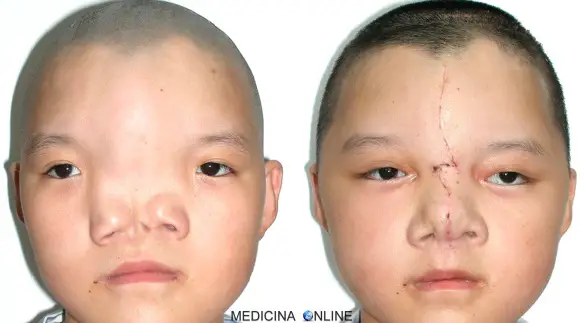
Bambino prima e dopo l’intervento correttivo
Con il termine “ipertelorismo” (in inglese “hypertelorism”) in medicina si intende una malformazione congenita (presente alla nascita) caratterizzata da una distanza tra due parti del corpo che risulta maggiore del normale. In genere questo termine si riferisce all’eccessiva distanza di occhi e mammelle, per cui avremo:
- ipertelorismo interpupillare: gli occhi sono eccessivamente distanziati tra loro; si manifesta spesso in pazienti con anomalie cromosomiche, nella maggioranza dei casi associate a deformità cranio-facciali;
- ipertelorismo mammellare (o mammario): le mammelle sono eccessivamente distanziate tra loro.
L’ipertelorismo interpupillare è l’ipertelorismo più diffuso, tanto che spesso ormai si usa il termine “ipertelorismo” come sinonimo di “ipertelorismo interpupillare”. In questo articolo ci occuperemo in particolare di questo tipo di ipertelorismo.
Cause e fattori di rischio
Nella maggioranza dei casi l’ipertelorismo ha causa genetica. L’ipertelorismo è un segno presente in molte sindromi, tra cui: Sindrome di DiGeorge, Sindrome di Noonan, Sindrome di Turner, Sindrome di Edwards (trisomia 18), Sindromi di “Cri du chat”, LEOPARD, Apert, Aarskog, DiGeorge, Opitz e Crouzon. Dal momento che l’ipertelorismo è una condizione anatomica associata a un gruppo molto eterogeneo di disturbi congeniti, si ritiene che il meccanismo sottostante dell’ipertelorismo, non ancora del tutto chiarito, sia anch’esso eterogeneo e non singolo. Le teorie eziologiche includono
- ossificazione troppo precoce delle ali inferiori dello sfenoide;
- maggiore spazio tra l’orbita a causa dell’ampliamento della larghezza dei seni etmoidali;
- difetti del campo durante lo sviluppo;
- capsula nasale che non si forma, portando ad un fallimento nella media normale migrazione orbitale e anche un disturbo nella formazione della base cranica, che può essere visto in sindromi come Apert e Crouzon.
Sintomi e segni
Nell’ipertelorismo interpupillare gli occhi (e le pupille) appaiono eccessivamente distanziati tra loro: sia la distanza tra gli angoli esterni che quella tra gli interni degli occhi e quella tra le pupille sono aumentate. Gli occhi potrebbero essere anche uno più alto dell’altro, ciò è relativo alla deformazione cranica che va ad alterare la posizione delle due orbite oculari, causata da un eccessivo sviluppo delle ali dello sfenoide. Gli occhi sono separati da un naso la cui radice risulta allargata. Si associa spesso anche strabismo divergente e diplopia. Possono inoltre associarsi altre deformità del cranio e del viso, ritardo mentale, deformità ossee del corpo, oltre ai sintomi tipici della sindrome a cui l’ipertelorismo è legato; ad esempio in caso di sindrome di Turner: ptosi palpebrale ed epicanto, orecchie grandi e basso-impiantate, collo spesso, corto con cute abbondante ed il torace largo con capezzoli distanziati.
Ipertelorismo interpupillare e telecanto
L’ipertelorismo interpupillare non deve essere confuso con il “telecanto“. Nel telecanto la distanza tra gli angoli interni degli occhi (distanza intercantale) è aumentata ma quella tra gli angoli esterni rimane invariata; invece nell’ipertelorismo sia la distanza tra gli angoli esterni che quella tra gli interni degli occhi sono entrambe aumentate. Altra differenza è che, mentre nel telecanto la distanza tra le due pupille è normale, invece nell’ipertelorismo la distanza tra le pupille è maggiore rispetto al normale. Per approfondire: Differenza tra telecanto, ipertelorismo e ipotelorismo
Terapia
In caso di ipertelorismo mammario, la chirurgia senologica potrebbe risolvere il problema. In caso di ipertelorismo interpupillare, l’eccessiva distanza oculare potrebbe essere, almeno parzialmente, risolta con la ricostruzione chirurgica cranico-facciale. La chirurgia cranio-facciale viene solitamente eseguita tra i 5 e gli 8 anni di vita del bimbo affetto da ipertelorismo interpupillare, età ottimale sia per diminuire il rischio ai denti, sia perché prima dei 5 anni le ossa cranio-facciali sono sottili e fragili, il che può rendere difficile una correzione chirurgica efficace. Per il trattamento dell’ipertelorismo ci sono due opzioni operative principali: la “box osteotomy” e la bipartizione facciale (“facial bipartition”, indicata anche come “fasciotomia mediana”).
Box osteotomy
Questo intervento fu eseguito per la prima volta da Paul Tessier e prevede varie osteotomie che separano l’intera parte ossea dell’orbita dal cranio e dalle ossa facciali circostanti. Una delle osteotomie consiste nel rimuovere l’osso tra le orbite: le orbite vengono quindi mobilitate e portate l’una verso l’altra. Poiché questo spesso crea una pelle eccessiva tra le orbite, è spesso necessaria un’asportazione della pelle della linea mediana: questo approssima le sopracciglia e gli angoli degli occhi e fornisce uno sguardo più gradevole.
Facial bipartition
La box osteotomy è stata modificata da Jacques van der Meulen che ha codificato gli step della “bipartizione facciale” la quale comporta la divisione dell’osso frontale dal bordo sopraorbitario; successivamente le orbite e la faccia centrale vengono rilasciate dalla base del cranio usando l’osteotomia monoblocco. Quindi un pezzo di osso di forma triangolare viene rimosso dalla linea mediana del volto (la base di questo segmento triangolare si trova sopra l’orbita e l’apice si trova tra i denti incisivi superiori). Dopo aver rimosso questo segmento è possibile ruotare le due metà facciali l’una verso l’altra, con conseguente riduzione della distanza tra le orbite. Poiché l’ipertelorismo è spesso associato a sindromi come quella di Apert, la bipartizione facciale può essere combinata con la distrazione osteogenetica (“distraction osteogenesis“), il cui scopo è quello di normalizzare la relazione tra il bordo orbitale e l’occhio ed anche normalizzare la posizione di zigomi, naso e mascella in relazione alla mandibola.
Ricostruzione dei tessuti molli
Per creare un risultato estetico accettabile nella correzione dell’ipertelorismo orbitale è importante prendere in considerazione non solo gli interventi prima menzionati, ma anche la ricostruzione dei tessuti molli. In questo contesto la correzione delle deformità nasali è una delle procedure più difficili. Gli innesti di osso e cartilagine possono essere necessari per creare una struttura nasale e una rotazione locale con, ad esempio, i lembi della fronte, oppure i lembi di avanzamento possono essere usati per coprire il naso.
Complicazioni dalla chirurgia
Come in quasi tutti i tipi di interventi chirurgici, le principali complicazioni in entrambi i trattamenti di ipertelorismo prima citati comprendono sanguinamento eccessivo, rischio di infezione, alterazioni nella vista (anche diplopia e cecità), allergie ai materiali usati nell’operazione o all’anestetico, fistole durali. Le infezioni e le perdite possono essere prevenute dando antibiotici perioperatori ed identificando e chiudendo qualsiasi lacrima durale. Il rischio di sanguinamento significativo può essere prevenuto con una meticolosa tecnica e la perdita di sangue è compensata dalle trasfusioni. La perdita di sangue può anche essere ridotta dando un’anestesia ipotensiva. Raramente si verificano lesioni gravi agli occhi come l’amaurosi fugace o la cecità. Disturbi visivi possono verificarsi a causa dello squilibrio dei muscoli oculari dopo la mobilizzazione orbitale. La ptosi palpebrale e la diplopia possono anche verificarsi dopo l’intervento, ma sono fenomeni in genere temporanei e che si auto-correggono nel tempo. Un problema abbastanza difficile da correggere postoperatoria è la deriva di un canthal, che può essere gestita meglio preservando il più possibile gli attaccamenti dei tendini del canthal. La mortalità è rara.
Complicanze psicologiche
L’ipertelorismo è una condizione che implica la collaborazione di un gran numero di specialisti, tra cui chirurghi maxillo-facciali, neurochirurghi, ortopedici, pediatri, chirurghi plastici, oftalmologi. Dal momento che la deformità colpisce il viso, il paziente non adeguatamente trattato potrebbe aver bisogno, specialmente dalla pubertà in poi, di supporto psicologico dal momento che, avendo vergogna del proprio aspetto, potrebbe isolarsi, soffrire di depressione ed avere idee suicidarie.
Per approfondire:
- Ipotelorismo interpupillare: quando gli occhi sono troppo vicini tra loro
- Telecanto: cause, sintomi, terapia, etimologia
Leggi anche:
- Le 10 malattie genetiche più diffuse al mondo
- E’ normale avere un seno asimmetrico? Esistono rimedi?
- Quando una mammella non si sviluppa: la Sindrome di Poland
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Dottore ho un neo nell’occhio: sintomi e cure del melanoma oculare
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
