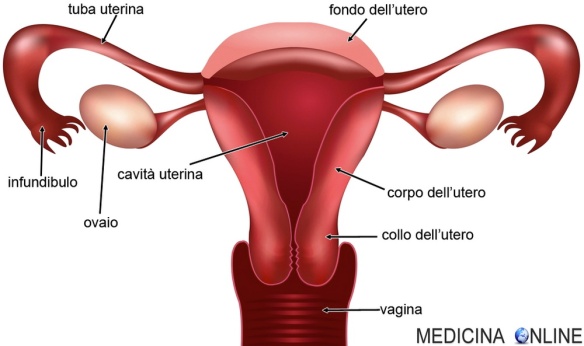
 Con endometrite in medicina si intende l’infiammazione dell’endometrio, cioè dell’epitelio che riveste la cavità dell’utero. Si verifica spesso subito dopo il parto, ma può interessare anche le nullipare (cioè le donne che non hanno ancora partorito in vita loro) e le donne nel periodo menopausale. Mentre l’endometrite acuta si verifica più spesso subito dopo il parto, quella cronica si manifesta invece più frequentemente nelle donne al di fuori del periodo gestazionale.
Con endometrite in medicina si intende l’infiammazione dell’endometrio, cioè dell’epitelio che riveste la cavità dell’utero. Si verifica spesso subito dopo il parto, ma può interessare anche le nullipare (cioè le donne che non hanno ancora partorito in vita loro) e le donne nel periodo menopausale. Mentre l’endometrite acuta si verifica più spesso subito dopo il parto, quella cronica si manifesta invece più frequentemente nelle donne al di fuori del periodo gestazionale.
Quando l’infiammazione colpisce sia endometrio che il miometrio, cioè la tunica muscolare della parete uterina, allora si parla di “endomiometrite“.
Sebbene l’endometrite cronica abbia relativamente poca importanza in ambito ginecologico, al contrario per la medicina riproduttiva è una patologia a cui prestare molta attenzione dal momento che risulta strettamente legata a pazienti che hanno sofferto di aborti spontanei ripetitivi e annidamenti embrionali senza successo.
Differenza tra endometrite ed endometriosi
L’endometrite (infiammazione dell’endometrio), non deve essere confusa con l’endometriosi, una patologia caratterizzata dall’accumulo anomalo di cellule endometriali al di fuori dell’utero; a tal proposito, leggi: Endometriosi: cause, sintomi, diagnosi, cura, alimentazione
Endometrite e metrite
A volte la parola “endometrite” è erroneamente usata come sinonimo di “metrite“, termine desueto che indicava l’infiammazione dell’utero entro i primi 7-14 giorni dal parto o, più in generale, una infiammazione generica dell’utero. Oggi al posto di metrite, si usano termini diversi ad indicare il tessuto esatto colpito da infiammazione, e cioè:
- cervicite: infiammazione del collo dell’utero (cervice uterina);
- ovarite: infiammazione delle ovaie;
- salpingite: infiammazione delle salpingi (o “tube di Falloppio”);
- endometrite: infiammazione dell’endometrio, (mucosa che riveste la parete dell’utero);
- miometrite: infiammazione del miometrio (tonaca muscolare della parete dell’utero, compresa tra endometrio e perimetrio);
- perimetrite: infiammazione del perimetrio (tonaca sierosa della parete uterina, posta oltre il miometrio e che riveste esternamente l’utero solo nel corpo e nel fondo).
Qualora l’infiammazione interessi gli annessi dell’utero (ovaie e tube), si parla più correttamente di “annessite” o “salpingovarite“. Da quanto detto si intuisce quindi che l’endometrite è in realtà un tipo specifico di metrite: tutte le endometriti sono metriti, ma non tutte le metriti sono necessariamente endometriti.
Cause
Nonostante le forme acuta e cronica di endometrite riconoscano fattori eziologici diversi, entrambe le patologie condividono come fattore di rischio la perdita dei fisiologici fattori di difesa che proteggono la cavità uterina, come avviene in seguito al parto o all’uso di contraccettivi intrauterini. Tale perdita di difesa, apre la strada a infezioni che provengono dal sangue o, più frequentemente, da zone limitrofe, in particolare dalla vagina per via ascendente. Batteri che causano spesso l’infezione alla base dell’infiammazione dell’endometrio, sono:
- Chlamydia trachomatis;
- Neisseria gonorrhoeae;
- Streptococcus agalactiae;
- Mycoplasma hominis;
- Mycobacterium tuberculosis.;
- Staphylococcus spp.;
- Streptococcus spp. (specie quello beta emolitico del gruppo B);
- Klebsiella spp.;
- Proteus spp.;
- Enterobacter spp.;
- Gardnerella vaginalis;
- Neisseria spp.;
- Peptostreptococcus spp.;
- Bacteroides spp.;
- Ureaplasma spp.;
- Escherichia coli.
A volte più di un batterio può essere coinvolto.
Fattori di rischio
Fattori di rischio per l’endometrite, sono:
- parto recente;
- età avanzata della gestante;
- anemia gestazionale;
- tutte le malattie a trasmissione sessuale, come la clamidia, la sifilide, la candida o la gonorrea;
- vaginite;
- salpingite acuta;
- cervicite acuta;
- malattia infiammatoria pelvica;
- cancro al collo dell’utero associato ad infezioni;
- stenosi cervicale;
- recente isteroscopia;
- recente raschiamento;
- recente intervento chirurgico o indagine diagnostica nella zona uterina;
- introduzione del dispositivo contraccettivo IUD.
Tra i fattori di rischio che possono aumentare direttamente o indirettamente il rischio di infezione, ricordiamo inoltre:
- inserimento di oggetti contaminati all’interno della cavità vaginale (ad esempio tampone interno cambiato poco spesso);
- scarsa igiene intima;
- stress psico-fisico prolungato;
- uso di prodotti per igiene intima non adatti;
- eccessiva igiene intima;
- smegma;
- patologie che indeboliscono il sistema immunitario (ad esempio AIDS);
- avere rapporti sessuali con individui infetti da una patologia a trasmissione sessuale;
- avere rapporti sessuali non protetti;
- avere rapporti sessuali con molti partner sconosciuti;
- usare sex toys sporchi;
- usare sex toys in modo improprio causando traumi ripetuti alla mucosa vaginale;
- usare sex toys in comune con individui infetti;
- patologie ormonali che determinano abbassamento degli estrogeni;
- rapporti sessuali intensi con traumi ripetuti alla mucosa vaginale;
- avere rapporti sessuali anali e subito dopo vaginali senza pulire il pene;
- lavarsi l’ano e subito dopo la vagina.
Diagnosi
La diagnosi può essere raggiunta con:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- esame del sangue (emocromo);
- tampone vaginale;
- tampone uretrale;
- ecografia pelvica addominale;
- ecografia pelvica transvaginale;
- laparoscopia;
- isterosalpingografia;
- isteroscopia;
- TAC o risonanza magnetica;
- raschiamento diagnostico;
- esame di feci ed urine;
- Pap test;
- biopsia endometriale.
Non tutti gli esami qui elencati sono sempre necessari per raggiungere la diagnosi.
Sintomi e segni
Sintomi e segni generalmente associati ad endometrite, sono:
- sanguinamento uterino anomalo;
- malessere generale;
- dolori addominali ed al basso ventre che tendono ad accentuarsi alla palpazione o durante un colpo di tosse/starnuto;
- febbre (anche sopra i 39°C);
- perdite anomale purulente e maleodoranti;
- prurito vaginale;
- malessere generale;
- mestruazioni irregolari e abbondanti;
- dismenorrea (mestruazioni dolorose);
- dispareunia (dolore nei rapporti sessuali);
- eruzione cutanea nell’area genitale dolorosa o pruriginosa;
- gonfiore dei linfonodi inguinali;
- gonfiore addominale;
- mal di testa;
- mestruazioni irregolari e abbondanti (ipermenorrea o menorragia);
- stipsi (raro);
- tachicardia;
- nausea;
- vomito;
- spotting (piccole perdite di sangue rosso scuro o marrone fra una mestruazione e l’altra).
In base all’estensione dell’infezione, altri sintomi possono essere avvertiti, ad esempio se i batteri si sono spinti dalla vagina non solo all’utero, ma anche fino alla vescica attraverso l’uretra, la paziente potrebbe avvertire i sintomi di una cistite o di una citouretrite, ad esempio :
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- disuria: difficoltà ad urinare;
- stranguria: dolore durante la minzione;
- enuresi notturna: perdita involontaria di urina durante la notte.
Endometrite acuta
L’endometrite acuta rappresenta una delle complicanze del parto o dell’aborto; in entrambi i casi, la ritenzione di membrane o di materiale placentare, embrionale o fetale è il tipico fattore predisponente la sovrainfezione da parte di batteri come ceppi emolitici di Streptococcus, Staphylococcus aureus o coagulasi negativi, anaerobi o flora batterica mista. L’endometrite si manifesta con lochiazioni purulente e/o maleodoranti, dolore ipogastrico, astenia, malessere e febbre, talora di tipo settico. Gli esami di laboratorio mostrano incremento degli indici di flogosi (VES e PCR) e leucocitosi neutrofila. Il sospetto clinico trova conferma diagnostica attraverso l’esecuzione di un’ecografia, in grado di dimostrare ritenzione di coaguli o materiale membrano-placentare residuo. Quest’ultima metodica trova pertanto esteso utilizzo nella valutazione del puerperio essendo in grado di identificare precocemente la ritenzione di materiale gravidico in utero (echi intracavitari dello spessore maggiore di 1,5 cm). La terapia consiste nella somministrazione di antibiotici ad ampio spettro e nella revisione di cavità uterina. Un’endometrite acuta non trattata può complicarsi in un piometra o in uno shock settico.
Endometrite cronica
L’endometrite cronica è un’entità clinico-patologica di difficile identificazione e inquadramento a causa dei numerosi processi morbosi con cui cade in diagnosi differenziale. Le cause che possono condurre a endometrite cronica sono numerose ma condividono l’instaurazione di un processo infiammatorio cronico autorigenerante che conduce a specifiche alterazioni istologiche. Le cause più frequenti sono:
- ritenzione di materiale gravidico o revisione di cavità uterina incompleta;
- dispositivi contraccettivi intrauterini;
- tubercolosi o lue;
- malattia infiammatoria pelvica.
Tuttavia, in circa il 15% dei casi, non è possibile identificare un agente eziologico definito. In un contesto clinico dominato da algie pelviche, febbricola, possibile incremento specifico degli indici di flogosi e sanguinamento uterino atipico, la diagnosi viene posta mediante ecografia ed esame istologico del materiale endometriale prelevato con aspirazione o revisione di cavità uterina. Tale esame, in grado di dimostrare la tipica infiltrazione linfo-plasmocellulare, permette inoltre l’isolamento di eventuali microrganismi infettivi responsabili (più frequentemente Chlamydia trachomatis, Neisseria gonorrhoeae, Streptococcus agalactiae, Mycoplasma hominis o Mycobacterium tuberculosis). A completamento diagnostico è possibile effettuare una risonanza magnetica pelvica al fine di valutare l’eventuale coinvolgimento degli organi addomino-pelvici. Obiettivo terapeutico è la rimozione dell’agente causale tramite antibiotico terapia guidata dall’antibiogramma ed eventuale revisione di cavità uterina.
Terapia farmacologica
La terapia dell’endometrite prevede la somministrazione di antibiotici che nella maggioranza dei casi risolvono il problema in due o tre giorni. Gli antibiotici che vengono impiegati sono in genere a largo spettro ma se sia stato possibile identificare il batterio specifico responsabile dell’infezione alla base infiammazione, allora si può decidere per un antibiotico a spettro ristretto, più specifico ed efficace. In genere si usa la doxiciclina, la clindamicina, la gentamicina, l’amoxicillina o il metronidazolo, a volte in associazione tra loro.
- La doxiciclina appartenente alla classe delle tetracicline ed è disponibile per la somministrazione orale in forma di compresse o capsule; in genere si usano 100 mg o 200 mg al giorno, da assumersi con acqua un’ora prima di coricarsi.
- Per la cura dell’endometrite da a clamidia, la clindamicina è somministrata in associazione alla gentamicina, ma solo quando non è possibile utilizzare le tetracicline. La dose di clindamicina solitamente impiegata è di 900 mg al giorno, da somministrare tramite infusione endovenosa. La dose di gentamicina impiegata è di 3-6 mg per kg di peso corporeo da somministrare per via endovenosa una o due volte al giorno.
- L’amoxicillina è una penicillina ad ampio spettro d’azione, spesso somministrata insieme a gentamicina e metronidazolo. La dose di farmaco è di 500 mg o di 1.000 mg tramite iniezione intramuscolare o endovenosa, oppure tramite infusione endovenosa ogni 8/12 ore.
- Il metronidazolo è un antibiotico nitroimidazolico. La dose di farmaco è di 500 mg per via parenterale, da assumersi ogni otto ore. Può essere associato ad amoxicillina ed a gentamicina.
ATTENZIONE: chiedere sempre al medico prima di assumere qualsiasi farmaco.
Endometrite e PMA
Una endometrite cronica rende spesso estremamente difficile una PMA. Ricordiamo al lettore che, con l’acronimo “PMA” si intende “Procreazione Medicalmente Assistita” (anche chiamata “procreazione assistita” oppure “procreazione artificiale”) ci si riferisce a tutte le metodiche che permettono di aiutare gli individui a procreare, siano esse chirurgiche, ormonali, farmacologiche o di altro tipo; il termine viene spesso confuso con “fecondazione artificiale”, che invece riguarda solo la fecondazione dell’ovulo da parte dello spermatozoo.
Come prevenire l’endometrite?
Per prevenire l’endometrite, in generale è utile soprattutto adottare tutti quei comportamenti che possono ridurre il rischio di malattie sessualmente trasmesse:
- usare un preservativo durante i rapporti sessuali aiuta a evitare le vaginiti che si trasmettono sessualmente;
- usare un lubrificante vaginale idrosolubile per alleviare il dolore durante il coito;
- evitare traumi ripetuti alla vagina;
- evitare rapporti sessuali violenti;
- evitare di essere penetrate in vagina dopo che il pene è entrato nell’ano;
- evitare le irrigazioni vaginali se non necessarie: la vagina richiede una normale pulizia, alla pari delle altre parti del corpo. Sottoporre la vagina a lavaggi troppo intensi – come le irrigazioni vaginali – può sconvolgere l’equilibrio dei batteri in essa normalmente presenti e aumentare il rischio d’infezioni;
- dopo aver fatto uso della toilette, è buona regola pulirsi dal davanti verso il dietro (da vagina ad ano) e non il contrario (da ano a vagina): in questo modo si evita la diffusione di batteri fecali alla vagina;
- preferire la doccia al bagno: sciacquare bene il detergente utilizzato e asciugare bene per evitare il ristagno di umidità;
- evitare stress psico fisico prolungato;
- usare vestiti larghi, di qualità, di fibre naturali e traspiranti;
- non usare saponi troppo aggressivi.
Leggi anche:
- Non riesco a rimanere incinta: colpa dell’utero
- La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Sangue mestruale nero, scuro, denso, grumoso e maleodorante
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Differenza tra sterilità primaria e secondaria
- Endometriosi: cause, sintomi e menopausa
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Fibromi uterini: cosa sono, quando preoccuparsi, quando operare?
- Polipi uterini endometriali e della cervice uterina: cause, sintomi, cure
- Procreazione medicalmente assistita (PMA), inseminazione intrauterina (IUI), fecondazione in vitro FIVET e ICSI
- Salpingite acuta e cronica: significato, cura, gravidanza, antibiotici
- Miometrite e metrite: cause, sintomi, diagnosi, cure, rischi
- Perimetrite: cause, sintomi, diagnosi, cure, rischi
- Cervicite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Ovarite: cause, sintomi, cure, rischi, è pericolosa?
- Annessite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Spotting: perdite marroni e rosso scuro dalla vagina, cause e cure
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Dismenorrea: quando le mestruazioni sono dolorose
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
