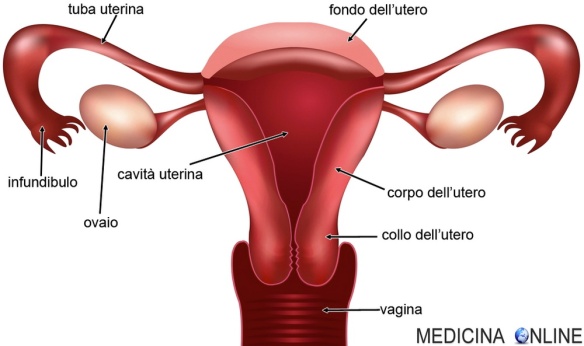
 Con “cervicite” in medicina ci si riferisce all’infiammazione acuta o cronica della cervice uterina. La cervice uterina (pronuncia “cervìce”, anche chiamata “collo dell’utero”) è la porzione inferiore dell’utero, rivolta in basso verso la vagina, sulla quale si inserisce.
Con “cervicite” in medicina ci si riferisce all’infiammazione acuta o cronica della cervice uterina. La cervice uterina (pronuncia “cervìce”, anche chiamata “collo dell’utero”) è la porzione inferiore dell’utero, rivolta in basso verso la vagina, sulla quale si inserisce.Nella maggioranza dei casi l’infiammazione della cervice è causata da infezioni sessualmente trasmesse che dalla vagina risalgono fino all’utero. In alcuni casi la cervicite può essere del tutto asintomatica, cioè non determinare alcun sintomo nella paziente, tanto che in molti casi la donna non sa di averla; in altri casi la paziente ha sintomi tipici delle infezioni genitali con perdite vaginali anomale e maleodoranti, alterazioni del ciclo mestruale e dolori durante i rapporti sessuali. Una cervicite potrebbe anche essere associata ad una vaginite e/o a una salpingite e/o a una endometrite e/o a una perimetrite e/o a una miometrite e/o a una cistite.
Miometrite e metrite
A volte la parola “cervicite” è erroneamente usata come sinonimo di “metrite“, termine desueto che indicava l’infiammazione dell’utero entro i primi 7-14 giorni dal parto o, più in generale, una infiammazione generica dell’utero. Oggi al posto di metrite, si usano termini diversi ad indicare il tessuto esatto colpito da infiammazione, e cioè:
- cervicite: infiammazione del collo dell’utero (cervice uterina);
- ovarite: infiammazione delle ovaie;
- salpingite: infiammazione delle salpingi (o “tube di Falloppio”);
- endometrite: infiammazione dell’endometrio, (mucosa che riveste la parete dell’utero);
- miometrite: infiammazione del miometrio (tonaca muscolare della parete dell’utero, compresa tra endometrio e perimetrio);
- perimetrite: infiammazione del perimetrio (tonaca sierosa della parete uterina, posta oltre il miometrio e che riveste esternamente l’utero solo nel corpo e nel fondo).
Qualora l’infiammazione interessi gli annessi dell’utero (ovaie e tube), si parla più correttamente di “annessite” o “salpingovarite“. Da quanto detto si intuisce quindi che la cervicite è in realtà un tipo specifico di metrite: tutte le cerviciti sono metriti, ma non tutte le metriti sono necessariamente cerviciti.
Classificazione
La cervicite, in base al sito specifico di insorgenza, può essere classificata in:
- esocervicite: è l’infiammazione dell’esocervice (o portio), la porzione intravaginale del collo dell’utero, cioè la parte del collo dell’utero che protrude in vagina; in questo caso si verifica spesso l’erosione della portio;
- endocervicite: è l’infiammazione dell’endocervice, che è la parte più interna comprendente il canale cervicale e che superiormente si continua con l’istmo uterino; in questo caso l’erosione della portio non è sempre presente
La cervicite, in base alla sua durata, può essere classificata in:
- cervicite acuta: di breve durata (in genere alcuni giorni), più rara e spesso asintomatica;
- cervicite cronica: di lunga durata (in genere mesi o anni), più frequente, mediamente sintomatica e più pericolosa.
Leggi anche:
- Endometriosi: cause, sintomi e menopausa
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Fibromi uterini: cosa sono, quando preoccuparsi, quando operare?
Cause
L’infiammazione della cervice può avere cause infettive (più frequenti) o non infettive (meno frequenti).
Cause infettive
Nella maggioranza dei casi alla base di una cervicite c’è una infezione sessualmente trasmessa, in cui il microrganismo coinvolto può essere un batterio, un virus o un fungo. Batteri che causano spesso l’infezione all’endometrio, al miometro ed al perimetrio, sono:
- Chlamydia trachomatis;
- Neisseria gonorrhoeae;
- Streptococcus agalactiae;
- Mycoplasma hominis;
- Mycobacterium tuberculosis.;
- Staphylococcus spp.;
- Streptococcus spp. (specie quello beta emolitico del gruppo B);
- Klebsiella spp.;
- Proteus spp.;
- Enterobacter spp.;
- Gardnerella vaginalis;
- Neisseria spp.;
- Peptostreptococcus spp.;
- Bacteroides spp.;
- Ureaplasma spp.;
- Escherichia coli.
A volte più di un batterio può essere coinvolto.
Cause non infettive
Le cerviciti che non infettive sono causate o favorite da:
- posizionamento di dispositivi uterini, come i diaframmi contraccettivi;
- reazioni allergiche a spermicidi o preservativi in lattice;
- eccessiva esposizione a sostanze chimiche irritanti o a lavande vaginali troppo frequenti;
- malattia infiammatoria sistemica (malattia di Behçet);
- cancro al collo dell’utero .
Fattori di rischio
Fattori di rischio per la cervicite, sono:
- storia pregressa di malattie sessualmente trasmesse;
- inizio precoce dell’attività sessuale;
- parto recente;
- età avanzata della gestante;
- recenti interventi chirurgici all’utero;
- tutte le malattie a trasmissione sessuale, come la clamidia, la sifilide, la candida o la gonorrea;
- vaginite;
- salpingite acuta;
- malattia infiammatoria pelvica;
- cancro al collo dell’utero associato ad infezioni;
- stenosi cervicale;
- recente isteroscopia;
- recente raschiamento;
- recente intervento chirurgico o indagine diagnostica nella zona uterina;
- introduzione del dispositivo contraccettivo IUD.
Tra i fattori di rischio che possono aumentare direttamente o indirettamente il rischio di infezione sia di endometrio che di miometro e perimetrio, ricordiamo inoltre:
- inserimento di oggetti contaminati all’interno della cavità vaginale (ad esempio tampone interno cambiato poco spesso);
- scarsa igiene intima;
- stress psico-fisico prolungato;
- uso di prodotti per igiene intima non adatti;
- eccessiva igiene intima;
- smegma;
- patologie che indeboliscono il sistema immunitario (ad esempio AIDS);
- avere rapporti sessuali con individui infetti da una patologia a trasmissione sessuale;
- avere rapporti sessuali non protetti;
- avere rapporti sessuali con molti partner sconosciuti;
- usare sex toys sporchi;
- usare sex toys in modo improprio causando traumi ripetuti alla mucosa vaginale;
- usare sex toys in comune con individui infetti;
- patologie ormonali che determinano abbassamento degli estrogeni;
- rapporti sessuali intensi con traumi ripetuti alla mucosa vaginale;
- avere rapporti sessuali anali e subito dopo vaginali senza pulire il pene;
- lavarsi l’ano e subito dopo la vagina.
Sintomi e segni
La cervicite è spesso asintomatica o paucisintomatica, cioè può non dare alcun sintomo o segno della sua presenza, oppure dare sintomi vaghi, lievi ed aspecifici, tali che spesso la paziente non sa di avere una cervicite e tale patologia può venir diagnosticata casualmente in seguito a visita ginecologica effettuata per altri motivi. Sintomi e segni generalmente associati a cervicite, sono:
- sanguinamento uterino anomalo;
- sanguinamento dopo i rapporti sessuali;
- malessere generale;
- dismenorrea (mestruazioni dolorose);
- dolori addominali ed al basso ventre che tendono ad accentuarsi alla palpazione o durante un colpo di tosse/starnuto;
- febbre (anche sopra i 39°C);
- perdite anomale purulente e maleodoranti;
- prurito vaginale;
- malessere generale;
- mestruazioni irregolari e abbondanti;
- dispareunia (dolore nei rapporti sessuali);
- eruzione cutanea nell’area genitale dolorosa o pruriginosa;
- gonfiore dei linfonodi inguinali;
- gonfiore addominale;
- mestruazioni irregolari e abbondanti (ipermenorrea o menorragia);
- stipsi (raro);
- tachicardia;
- nausea;
- vomito;
- spotting (piccole perdite di sangue rosso scuro o marrone fra una mestruazione e l’altra).
Caratteristiche delle infiammazioni extrainfettive cervicali sono le piaghe cutanee, l’eritema circoscritto e le petecchie localizzate (“cervice a fragola”).
In base all’estensione dell’infezione, altri sintomi possono essere avvertiti, ad esempio se i batteri si sono spinti dalla vagina non solo all’utero, ma anche fino alla vescica attraverso l’uretra, la paziente potrebbe avvertire i sintomi di una cistite o di una citouretrite, ad esempio :
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- disuria: difficoltà ad urinare;
- stranguria: dolore durante la minzione;
- enuresi notturna: perdita involontaria di urina durante la notte.
Diagnosi
Essendo spesso asintomatica, non è raro che la cervicite venga rilevata del tutto casualmente, durante un semplice esame ginecologico di routine o eseguito per altri motivi, ad esempio perché la paziente cerca una gravidanza senza riuscirci. Il fatto che una cervicite sia spesso asintomatica è però un gran problema, dal momento che l’infiammazione ha tutto il tempo di cronicizzare, diventando più rischiosa. Da quanto detto si può già quindi anticipare quanto sia importante sottoporsi a regolari controlli ginecologici, specie dopo rapporti sessuali non protetti con partner a rischio e specie se si ha una storia di frequenti infezioni veneree. La diagnosi può essere raggiunta con:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- esame del sangue (emocromo);
- tampone vaginale;
- tampone uretrale;
- ecografia pelvica addominale;
- ecografia pelvica transvaginale;
- laparoscopia;
- isterosalpingografia;
- isteroscopia;
- TAC o risonanza magnetica;
- raschiamento diagnostico;
- esame di feci ed urine;
- Pap test;
- biopsia endometriale.
Non tutti gli esami qui elencati sono sempre necessari per raggiungere la diagnosi.
Terapie
Una volta identificato con certezza il fattore scatenante, la cervicite costituisce una condizione medica abbastanza semplice da curare. Per le donne in menopausa affette o predisposte alla cervicite è eventualmente prevista una terapia ormonale a base di estrogeni e/o progesterone.
Farmaci
Gli antibiotici sono usati nelle cerviciti batteriche; la terapia ormonale, con estrogeni e progesterone, è consigliata per le donne affette da cervicite nel periodo post-menopausale. Gli antibiotici più usati, sono:
- Azitromicina: attivo in caso di cervicite da Chlamydia, 1 grammo in singola dose;
- Oflaxacina: attivo in caso di cervicite da Chlamydia o da Neisseria gonorrhoeae, 300 mg per via orale due volte al dì (ogni 12 ore) per una settimana;
- Doxiciclina: attivo in caso di cervicite da Chlamydia cervicite da Chlamydia, 100 mg di farmaco due volte al giorno per 7 giorni;
- Ceftriaxone: attivo in caso di cervicite da Chlamydia, 250 mg per via intramuscolare in un’unica dose;
- Metronidazolo: attivo in caso di cervicite da Chlamydia tricomoniasi, 2 grammi di principio attivo una volta al giorno o 500 mg due volte al giorno per 7 giorni.
Gli antivirali sono usati nelle cerviciti virali. Gli antivirali più usati, sono:
- Aciclovir: attivo in caso di cervicite da Herpes virus, una compressa da 200 mg per via orale ogni 4 ore per 10 giorni (qualora l’Herpes si sia manifestato per la prima volta) oppure una compressa da 400 mg tre volte al giorno, dai 7 ai 10 giorni;
- Valaciclovir: attivo in caso di cervicite da Herpes genitale, una compressa da 1 g al giorno, dai 7 ai 10 giorni.
Partner
Essendo la cervicite causata frequentemente da infezioni sessualmente trasmissibili, in caso di cervicite è raccomandato che anche il partner (o i partner avuti negli ultimi tempi) sessuale si sottoponga alle stesse cure della paziente, al fine di impedire eventuali recidive dovute all’effetto “ping ping” in cui partner si trasmettono a vicenda a turno l’infezione. La cura dovrebbe essere effettuata dal partner anche se asintomatico.
Terapie per la forma cronica
Una cervicite cronica particolarmente grave da curare, potrebbe essere trattata con terapie più invasive, come la criochirurgia, l’elettrocauterizzazione o la laserterapia.
Rischi
Sebbene una cervicite acuta abbia relativamente poca importanza in ambito ginecologico e sia in genere facilmente curabile, non deve essere comunque trascurata perché potrebbe cronicizzare e potrebbe essere correlata ad una endometrite cronica, la quale è a sua volta spesso collegata ad aborti spontanei ripetitivi e annidamenti embrionali senza successo. Una endometrite non curata e grave può determinare un fattore di rischio per infertilità o addirittura sterilità, oltre a rendere – insieme all’endometrite – un ostacolo ad una PMA. Ricordiamo al lettore che, con l’acronimo “PMA” si intende “Procreazione Medicalmente Assistita” (anche chiamata “procreazione assistita” oppure “procreazione artificiale”) ci si riferisce ad un gruppo di metodiche che permettono di aiutare gli individui a procreare, siano esse chirurgiche, ormonali, farmacologiche o di altro tipo.
Come prevenire la cervicite?
Per prevenire la cervicite, in generale è utile soprattutto adottare tutti quei comportamenti che possono ridurre il rischio di malattie sessualmente trasmesse:
- usare un preservativo durante i rapporti sessuali aiuta a evitare le vaginiti che si trasmettono sessualmente;
- usare un lubrificante vaginale idrosolubile per alleviare il dolore durante il coito;
- evitare traumi ripetuti alla vagina;
- evitare rapporti sessuali violenti;
- evitare di essere penetrate in vagina dopo che il pene è entrato nell’ano;
- evitare le irrigazioni vaginali se non necessarie: la vagina richiede una normale pulizia, alla pari delle altre parti del corpo. Sottoporre la vagina a lavaggi troppo intensi – come le irrigazioni vaginali – può sconvolgere l’equilibrio dei batteri in essa normalmente presenti e aumentare il rischio d’infezioni;
- dopo aver fatto uso della toilette, è buona regola pulirsi dal davanti verso il dietro (da vagina ad ano) e non il contrario (da ano a vagina): in questo modo si evita la diffusione di batteri fecali alla vagina;
- preferire la doccia al bagno: sciacquare bene il detergente utilizzato e asciugare bene per evitare il ristagno di umidità;
- evitare stress psico fisico prolungato;
- usare vestiti larghi, di qualità, di fibre naturali e traspiranti;
- non usare saponi troppo aggressivi.
Leggi anche:
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Perché la cistite è più frequente nelle donne che negli uomini?
- Non riesco a rimanere incinta: colpa dell’utero
- La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Sangue mestruale nero, scuro, denso, grumoso e maleodorante
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Differenza tra sterilità primaria e secondaria
- Polipi uterini endometriali e della cervice uterina: cause, sintomi, cure
- Endometriosi: cause, sintomi, diagnosi, cura, alimentazione
- Procreazione medicalmente assistita (PMA), inseminazione intrauterina (IUI), fecondazione in vitro FIVET e ICSI
- Salpingite acuta e cronica: significato, cura, gravidanza, antibiotici
- Endometrite acuta e cronica: cause, sintomi, cura, infertilità, PMA
- Miometrite e metrite: cause, sintomi, diagnosi, cure, rischi
- Perimetrite: cause, sintomi, diagnosi, cure, rischi
- Ovarite: cause, sintomi, cure, rischi, è pericolosa?
- Annessite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Spotting: perdite marroni e rosso scuro dalla vagina, cause e cure
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Dismenorrea: quando le mestruazioni sono dolorose
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Candida in uomo e donna: cause, trasmissione e farmaci
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
