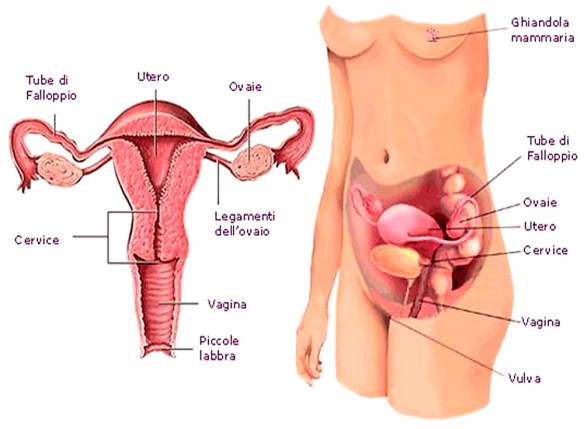
 Con “salpingite” in medicina ci si riferisce genericamente alla infiammazione delle tube di Falloppio (chiamate anche “salpingi“,”trombe uterine” o “ovidotti“) cioè delle due strutture simmetriche che collegano l’ovaio alla cavità uterina. Qualoral’infiammazione si estenda alle ovaie si parla più correttamente di “annessite“. L’infiammazione può essere provocata da molti agenti eziologici, tuttavia nella maggioranza dei casi è determinata da una infezione provocata da batteri che giungono nell’utero passando attraverso la vagina, tra cui stafilococchi, streptococchi, bacilli tubercolari e gonococco. La salpingite può essere associata a vaginite e/o ad endometrite e/o ad una miometrite e/o ad una cistouretrite. La salpingite può presentarsi da sola o essere parte della malattia infiammatoria pelvica (PID). Può infiammarsi una sola tuba (la destra o la sinistra) o entrambe le salpingi contemporaneamente.
Con “salpingite” in medicina ci si riferisce genericamente alla infiammazione delle tube di Falloppio (chiamate anche “salpingi“,”trombe uterine” o “ovidotti“) cioè delle due strutture simmetriche che collegano l’ovaio alla cavità uterina. Qualoral’infiammazione si estenda alle ovaie si parla più correttamente di “annessite“. L’infiammazione può essere provocata da molti agenti eziologici, tuttavia nella maggioranza dei casi è determinata da una infezione provocata da batteri che giungono nell’utero passando attraverso la vagina, tra cui stafilococchi, streptococchi, bacilli tubercolari e gonococco. La salpingite può essere associata a vaginite e/o ad endometrite e/o ad una miometrite e/o ad una cistouretrite. La salpingite può presentarsi da sola o essere parte della malattia infiammatoria pelvica (PID). Può infiammarsi una sola tuba (la destra o la sinistra) o entrambe le salpingi contemporaneamente.
La salpingite, pur essendo spesso una infiammazione non grave e facilmente gestibile dal medico, non deve tuttavia essere sottovalutata: se cronica può infatti compromettere permanentemente le possibilità di rimanere incinte. La salpingite, infatti, come la malattia infiammatoria pelvica e l’endometriosi, può portare all’ostruzione delle tube di Falloppio e tale ostruzione è associata a sterilità ed a gravidanza ectopica.
Leggi anche:
- Ovarite: cause, sintomi, cure, rischi, è pericolosa?
- Annessite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
Funzioni delle tube
Per comprendere meglio l’importanza di queste strutture, è importante ricordare che le tube di Falloppio consentono il passaggio dell’ovulo dall’ovaio (destro o sinistro) all’utero: l’ovocita viene infatti catturato dall’estremità fimbriata e viaggia verso l’ampolla del tubo uterino dove attende l’arrivo degli spermatozoi provenienti dalla vagina, per dare luogo alla fecondazione. L’ovulo fecondato viaggia verso l’utero aiutato dalle ciglia e dalla muscolatura delle tube per poi entrare nella cavità uterina e impiantarsi sulla parete dell’utero, luogo dove l’embrione diventerà feto. Quando l’embrione si impianta nella tuba di Falloppio invece che nell’utero, si ha una gravidanza extrauterina. Da quanto detto comprendiamo quindi quanto la corretta collaborazione delle salpingi sia importante per permettere una gravidanza normale: ad esempio l’ostruzione tubarica è una delle principali cause di infertilità.
Leggi anche: La gravidanza extrauterina: come riconoscere i sintomi ed intervenire in tempo
Classificazione
Le salpingiti, come tutte le infiammazioni, in base alla durata possono essere classificate in acute e croniche. Le salpingiti acute possono essere:
- salpingiti acute di tipo semplice (o “catarrali”): provocano una modificazione della struttura delle tube col risultato che esse appaiono molli, elastiche e pastose;
- salpingiti acute purulente: determinano al contrario un ingrossamento delle tube, che accrescono in dimensioni verso la zona ampollare (quella in cui avviene la fecondazione).
Le salpingiti croniche possono essere;
- salpingiti croniche ipertrofiche: sono salpingiti di lunga durata in cui il volume della tuba aumenta in modo uniforme;
- salpingiti croniche atrofiche: sono salpingiti di lunga durata in cui la tuba appare rigida e sottile.
La salpingite istmica nodosa è un ispessimento delle tube di Falloppio nella sua porzione ristretta e sembra essere la causa di circa il 20% delle occlusioni delle tube del tratto intramurale ed è spesso associata ad infertilità.
Cause e fattori di rischio
La causa più frequente dell’infiammazione delle salpingi è l’infezione batterica. Tra le possibili cause e fattori di rischio che possono aumentare direttamente o indirettamente il rischio di salpingite, ricordiamo:
- aborto volontario;
- sepsi puerperale;
- raschiamento;
- qualsiasi recente operazione chirurgica eseguita nella zona dell’utero;
- inserimento di oggetti contaminati all’interno della cavità vaginale (ad esempio tampone interno cambiato poco spesso);
- uso della spirale contraccettiva;
- scarsa igiene intima;
- stress psico-fisico prolungato;
- uso di prodotti per igiene intima non adatti;
- eccessiva igiene intima;
- smegma;
- patologie che indeboliscono il sistema immunitario (ad esempio AIDS);
- avere rapporti sessuali con individui infetti da una patologia a trasmissione sessuale;
- avere rapporti sessuali non protetti;
- avere rapporti sessuali con molti partner sconosciuti;
- usare sex toys sporchi;
- usare sex toys in modo improprio causando traumi ripetuti alla mucosa vaginale;
- usare sex toys in comune con individui infetti;
- patologie ormonali che determinano abbassamento degli estrogeni;
- menopausa;
- rapporti sessuali intensi con traumi ripetuti alla mucosa vaginale;
- avere rapporti sessuali anali e subito dopo vaginali senza pulire il pene;
- lavarsi l’ano e subito dopo la vagina.
Sintomi
In genere si manifesta maggiormente nel periodo seguente al termine delle mestrazioni con dolore al basso ventre che aumenta progressivamente. Inoltre si possono presentare:
- nausea;
- vomito;
- febbre anche alta;
- perdite vaginali anomali e/o maleodoranti;
- prurito vaginale;
- malessere generale;
- mestruazioni irregolari e abbondanti;
- dismenorrea (mestruazioni dolorose);
- dispareunia (dolore nei rapporti sessuali);
- eruzione cutanea nell’area genitale dolorosa o pruriginosa;
- gonfiore dei linfonodi inguinali;
- spotting (piccole perdite di sangue rosso scuro o marrone fra una mestruazione e l’altra);
- stanchezza fisica.
In base all’estensione dell’infezione, altri sintomi possono essere avvertiti, ad esempio se i batteri si sono spinti fino alla vescica attraverso l’uretra, la paziente potrebbe avvertire i sintomi di una cistite o di una citouretrite, ad esempio :
- pollachiuria: emissione con elevata frequenza (a meno di 4 ore di distanza) di piccole quantità di urina;
- nicturia: ripetuto bisogno di urinare durante il riposo notturno;
- disuria: difficoltà ad urinare;
- stranguria: dolore durante la minzione;
- enuresi notturna: perdita involontaria di urina durante la notte.
Complicanze
Nei casi più gravi, la salpingite potrebbe evolvere in peritonite. La salpingite acuta, se non curata in modo appropriato, potrebbe cronicizzare (salpingite cronica): a livello delle tube potrebbero formarsi aderenze e cicatrici, associate ad irregolarità mestruale, dolore, infertilità o addirittura sterilità permanente.
Leggi anche:
- Endometriosi: cause, sintomi e menopausa
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
Salpingite e gravidanza
La salpingite acuta aumenta il rischio di infertilità e rende più difficile il concepimento. La forma cronica di salpingite è tra le principali cause che procurano sterilità, poiché l’alterazione permanente alle tube potrebbe impedire la fecondazione.
Leggi anche: Differenza tra infertilità e sterilità
Salpingite e rapporti sessuali
La sintomatologia derivata dalla salpingite può ripercuotersi anche durante il rapporto, provocando dolore e fastidio nell’atto sessuale a causa delle aderenze che s’instaurano tra le strutture in prossimità delle tube e le tube stesse.
Leggi anche: Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
Diagnosi
La diagnosi viene raggiunta principalmente con:
- anamnesi (raccolta dei dati del paziente);
- esame obiettivo (visita vera e propria con, ad esempio palpazione dell’addome ed ispezione dei genitali);
- esame del sangue (emocromo);
- tampone vaginale;
- tampone uretrale;
- ecografia pelvica addominale;
- ecografia pelvica transvaginale.
A ciò si associa il prelievo di tessuto a livello del collo dell’utero e biopsia di tessuto vaginale per il riconoscimento del batterio responsabile della salpingite; nei casi più gravi e dubbi, la paziente viene sottoposta a laparoscopia.
Per approfondire:
- Laparoscopia addominale, ginecologica, anestesia, rischi, convalescenza
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
Cure
La diagnosi in una fase precoce e la cura tempestiva e adeguata della salpingite sono due “step” indispensabili per scongiurarne la cronicizzazione e risparmiare alla paziente le pesanti conseguenze (dolore cronico, infertilità). La terapia antibiotica, da iniziare subito dopo il responso degli esami colturali, deve mirare alla eliminazione del batterio responsabile dell’infezione. L’antibiotico deve essere somministrato per almeno altre 24 ore dopo la scomparsa della febbre. Nel caso in cui terapia farmacologica non dà risultati positivi, si rende necessario il trattamento chirurgico, specie se l’infezione ha provocato danni funzionali agli organi colpiti. L’intervento di norma garantisce un totale ripristino della funzionalità delle ovaie. Un ricovero ospedaliero può rendersi necessario anche senza necessità di un intervento chirurgico, quando la paziente è nullipara, quando i sintomi sono particolarmente gravi e invalidanti, quando la salpingite si manifesta nel corso di una gravidanza e quando, alla palpazione viene riscontrata una tumefazione pelvica. Alla terapia a base di antibiotici, quando i sintomi dolorosi sono particolarmente intensi, può essere associato un trattamento a base di analgesici e antinfiammatori. Può inoltre risultare utile l’applicazione di una terapia elettromagnetica, come ad esempio la PEMF, o di rimedi naturopatici, omeopatici o fitoterapici. Nel caso la terapia antibiotica non riportasse esiti positivi, in casi molto gravi la paziente potrebbe essere sottoposta ad un intervento chirurgico: in seguito alla guarigione della salpingite, il ristabilimento delle funzionalità dell’ovaio è garantito. Nei casi più gravi, si esegue una salpingectomia, cioè la rimozione chirurgica di una tuba di Falloppio (se la rimozione interessa entrambe le tube, prende il nome di salpingectomia bilaterale. Un’operazione che combina la rimozione di una tuba di Falloppio con la rimozione di almeno un ovaio è detta salpingo-ovariectomia. L’operazione per rimuovere un’ostruzione delle tube di Falloppio è chiamata tuboplastica.
Partner
Generalmente il medico prescrive una terapia a base di antibiotici anche per il partner (o i partner) della paziente, poiché la salpingite rientra tra le malattie sessualmente trasmissibili quindi potrebbe essersi trasmessa anche al partner, anche se asintomatico.
Come prevenire la salpingite?
Per prevenire la salpingite, in generale è utile soprattutto adottare tutti quei comportamenti che possono ridurre il rischio di malattie sessualmente trasmesse:
- usare un preservativo durante i rapporti sessuali aiuta a evitare le vaginiti che si trasmettono sessualmente;
- usare un lubrificante vaginale idrosolubile per alleviare il dolore durante il coito;
- evitare traumi ripetuti alla vagina;
- evitare rapporti sessuali violenti;
- evitare di essere penetrate in vagina dopo che il pene è entrato nell’ano;
- evitare le irrigazioni vaginali se non necessarie: la vagina richiede una normale pulizia, alla pari delle altre parti del corpo. Sottoporre la vagina a lavaggi troppo intensi – come le irrigazioni vaginali – può sconvolgere l’equilibrio dei batteri in essa normalmente presenti e aumentare il rischio d’infezioni;
- dopo aver fatto uso della toilette, è buona regola pulirsi dal davanti verso il dietro (da vagina ad ano) e non il contrario (da ano a vagina): in questo modo si evita la diffusione di batteri fecali alla vagina;
- preferire la doccia al bagno: sciacquare bene il detergente utilizzato e asciugare bene per evitare il ristagno di umidità;
- evitare stress psico fisico prolungato;
- usare vestiti larghi, di qualità, di fibre naturali e traspiranti;
- non usare saponi troppo aggressivi.
Leggi anche:
- Non riesco a rimanere incinta: colpa dell’utero
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Raschiamento: è doloroso, quando avere rapporti, perdite e nuova gravidanza
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Dismenorrea: quando le mestruazioni sono dolorose
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Fibromi uterini: cosa sono, quando preoccuparsi, quando operare?
- Polipi uterini endometriali e della cervice uterina: cause, sintomi, cure
- Endometriosi: cause, sintomi, diagnosi, cura, alimentazione
- Procreazione medicalmente assistita (PMA), inseminazione intrauterina (IUI), fecondazione in vitro FIVET e ICSI
- Endometrite acuta e cronica: cause, sintomi, cura, infertilità, PMA
- Miometrite e metrite: cause, sintomi, diagnosi, cure, rischi
- Perimetrite: cause, sintomi, diagnosi, cure, rischi
- Cervicite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Spotting: perdite marroni e rosso scuro dalla vagina, cause e cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
