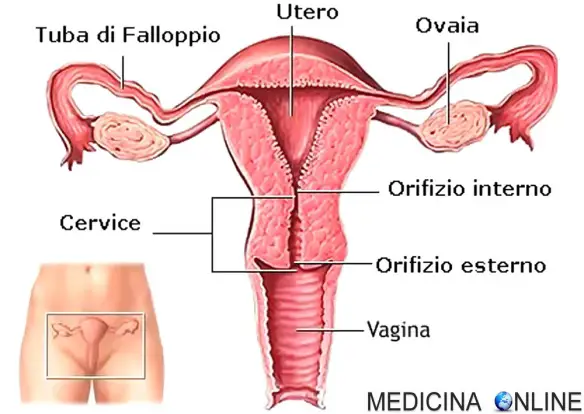
 L’endometriosi è una malattia determinata dall’accumulo anomalo di cellule endometriali fuori dall’utero (solitamente le cellule endometriali dovrebbero trovarsi solo al suo interno): tale anomalia determina nel corpo infiammazione cronica dannosa per l’apparato femminile, che si manifesta tramite forti dolori e sofferenze intestinali.
L’endometriosi è una malattia determinata dall’accumulo anomalo di cellule endometriali fuori dall’utero (solitamente le cellule endometriali dovrebbero trovarsi solo al suo interno): tale anomalia determina nel corpo infiammazione cronica dannosa per l’apparato femminile, che si manifesta tramite forti dolori e sofferenze intestinali.
Differenza tra endometriosi ed endometrite
L’endometriosi (accumulo anomalo di cellule endometriali al di fuori dell’utero) non deve essere confusa con l’endometrite (infiammazione dell’endometrio); a tal proposito, leggi: Endometrite acuta e cronica: cause, sintomi, cura, infertilità, PMA
Frequenza
Non è noto con precisione quante donne siano affette da endometriosi, poiché la diagnosi si basa solo sull’osservazione diretta del tessuto endometriale, la quale è possibile unicamente con un intervento chirurgico, di solito una laparoscopia, che però è troppo invasiva per essere usata come metodo diagnostico in assenza di sintomi. Si calcola però che ne soffra dal 6 al 10% delle donne. La percentuale di donne affetta da endometriosi è generalmente più alta fra le donne sterili (tra il 25 ed il 50%) e ctra le pazienti che che soffrono di dolore pelvico (tra il 75 e l’80%). L’età media alla diagnosi è di 27 anni, ma una endometriosi può virtualmente colpire a qualsiasi età, ad esempio può insorgere anche nella adolescenza.
Localizzazioni anomale del tessuto endometriale
Tra le comuni localizzazioni del tessuto endometriale in zona anomala (chiamate “impianti”) vi sono:
- ovaie (endometriosi ovarica);
- legamenti che sostengono l’utero;
- spazio tra il retto e la vagina o la cervice.
Localizzazioni meno frequenti sono:
- tube di Falloppio (endometriosi tubarica);
- superficie esterna dell’intestino tenue e dell’intestino crasso (endometriosi intestinale);
- ureteri, cioè i due condotti che collegano i due reni con la vescica (endometriosi ureterale);
- vescica (endometriosi vescicale);
- vagina (endometriosi vaginale).
Ancora più raramente il tessuto endometriale anomalo prolifera su:
- pleure, cioè le membrane che rivestono i polmoni (endometriosi pleurica);
- pericardio, cioè la membrana che riveste il cuore (endometriosi pericardica);
- vulva (endometriosi vulvare);
- cervice (endometriosi cervicale);
- cicatrici chirurgiche dell’addome.
Comportamento del tessuto anomalo
Il tessuto endometriale, pur essendo dislocato in sedi anomale, reagisce agli ormoni allo stesso modo del tessuto endometriale normale, quindi può sanguinare e provocare dolore soprattutto specie prima e durante le mestruazioni. Con il progredire della patologia, il tessuto endometriale anomalo tende ad estendersi gradualmente e può anche raggiungere altre sedi anomale rispetto a quelle iniziali, ma la quantità di tessuto e la velocità di estensione di tale tessuto è soggettivo e varia da paziente a paziente: il tessuto può ad esempio rimanere stabile sulla superficie delle strutture oppure penetrare in profondità e formare dei noduli.
Cause
Le cause dell’endometriosi non sono state ancora ben chiarite; alcune ipotesi prendono in considerazione:
- presenza di frammenti della mucosa uterina, che si sfaldano durante le mestruazioni e possono risalire nelle tube di Falloppio verso le ovaie nella cavità addominale, anziché defluire attraverso la vagina con il flusso mestruale;
- alcune cellule della mucosa uterina possono essere trasportate in un’altra sede attraverso il sangue o i vasi linfatici;
- alcune cellule situate all’esterno dell’utero possono trasformarsi in cellule endometriali.
Fattori di rischio
L’endometriosi è più comune fra parenti di primo grado (madre, sorella e figlie), inoltre è statisticamente più probabile nelle donne con le seguenti caratteristiche:
- primo figlio avuto dopo i 30 anni di età;
- nessun figlio;
- cicli mestruali brevi (meno di 27 giorni)
- mestruazioni dolorose e di lunga durata
- menarca (prima mestruazione) prima della norma (prima dei 10 anni di età);
- menopausa più tardi della norma (molto dopo i 50 anni);
- anomalie strutturali dell’utero
- assunzione durante la gravidanza di dietilstilbestrolo (DES).
Fattori protettivi
L’endometriosi sembrerebbe manifestarsi statisticamente meno spesso nelle donne con queste caratteristiche:
- varie gravidanze;
- menarca più tardi della norma (dopo i 16 anni di età);
- allattamento per lungo tempo
- contraccettivi orali a basso dosaggio
- regolare attività fisica (specie se iniziata prima dei 15 anni e/o se svolta più di 4 ore a settimana).
Leggi anche:
- Fibromi uterini: cosa sono, quando preoccuparsi, quando operare?
- Polipi uterini endometriali e della cervice uterina: cause, sintomi, cure
- Procreazione medicalmente assistita (PMA), inseminazione intrauterina (IUI), fecondazione in vitro FIVET e ICSI
- Salpingite acuta e cronica: significato, cura, gravidanza, antibiotici
Gravità
L’endometriosi, in base alla sua gravità, viene classificata come:
- minima (stadio I);
- lieve (stadio II);
- moderata (stadio III);
- grave (stadio IV).
La gravità viene misurata in base a:
- quantità di tessuto dislocato;
- posizione di tessuto dislocato;
- profondità del tessuto dislocato;
- presenza/numero di endometriomi ed aderenze;
- altre patologie concomitanti, sia dell’utero che sistemiche.
I medici possono basarsi sui seguenti parametri per valutare le possibilità di gravidanza in caso di endometriosi:
- gravità dell’endometriosi (stadio I, II, III o IV);
- età della donna;
- periodo di sterilità;
- eventuali gravidanze precedenti;
- funzionamento degli organi riproduttivi.
Sintomi e segni
Come intuibile dai due paragrafi precedenti, la gravità dei sintomi e gli effetti del disturbo sulla fertilità e sul funzionamento degli organi varia notevolmente da donna a donna in funzione di vari parametri, tra cui:
- organo di insorgenza;
- gravità della situazione;
- penetrazione nel tessuto;
- momento del ciclo.
I principali sintomi dell’endometriosi sono in genere:
- dolori molto intensi durante il periodo premestruale;
- dismenorrea (mestruazioni dolorose);
- spotting (piccole perdite di sangue rosso scuro o marrone fra una mestruazione e l’altra);
- dolore nel periodo dell’ovulazione;
- dolori pelvici cronici;
- dispareunia (dolore nei rapporti sessuali;
- stanchezza fisica cronica.
Possono verificarsi irregolarità mestruali, come cicli abbondanti e perdite ematiche premestruali. Il tessuto endometriale dislocato, come il normale tessuto endometriale uterino, risponde agli stessi ormoni estrogenici e progestinici (prodotti dall’ovaio): di conseguenza, può sanguinare durante la mestruazione, spesso provocando crampi e dolore. La gravità dei sintomi non dipende dalla quantità di tessuto endometriale dislocato: alcune donne che presentano ampie placche di tessuto non manifestano alcun sintomo, altre, perfino con frammenti molto piccoli, presentano dolore invalidante. In molte donne l’endometriosi non causa dolore se non dopo molti anni. In alcuni casi, i rapporti sessuali tendono a essere dolorosi prima o durante le mestruazioni.
I sintomi variano anche a seconda della posizione del tessuto endometriale. Il base alla posizione gli eventuali sintomi sono:
- Intestino crasso: gonfiore addominale, dolore all’evacuazione, oppure diarrea, stipsi o sanguinamento dal retto durante la mestruazione.
- Vescica: Dolore sopra l’osso pubico durante la minzione, presenza di sangue nelle urine e frequente bisogno urgente di urinare
- Ovaie: formazione di massa contenente sangue (endometrioma) che talvolta può rompersi o avere delle perdite, con conseguente dolore addominale improvviso e acuto
Il tessuto endometriale dislocato e il relativo sanguinamento possono irritare i tessuti circostanti. Di conseguenza, si può formare tessuto cicatriziale, talvolta sotto forma di bande di tessuto fibroso (aderenze) fra le strutture dell’addome. Il tessuto endometriale dislocato e le aderenze possono interferire con il normale funzionamento degli organi. Raramente le aderenze bloccano l’intestino.
L’endometriosi grave può bloccare il passaggio degli ovuli dall’ovaio all’utero, causando sterilità. Anche la forma più moderata può causare sterilità, ma la modalità è meno chiara.
Durante la gravidanza, l’endometriosi può diventare inattiva (fase di remissione) temporaneamente o anche permanentemente e tende a diventare inattiva dopo la menopausa, data la riduzione dei livelli di estrogeni e di progesterone.
In alcuni casi, abbastanza rari, l’endometriosi può essere asintomatica, cioè essere presente ma senza fornire alcun sintomo.
Leggi anche:
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
Endometriosi e sterilità
L’endometriosi da sola non comporta necessariamente sterilità. Nonostante ciò è presente nel 30% delle pazienti affette dalla malattia. Ci sono attualmente in corso molti studi scientifici che indagano la relazione tra endometriosi e sterilità. Non esiste una voce univoca ma è certo che essa in diversi modi intacca l’apparato riproduttivo femminile, i tessuti coinvolti nell’attecchimento degli embrioni e le riserve ovariche, portando così, quando scarse, all’impossibilità di fecondazione.
Diagnosi
Gli esami da fare per diagnosticare l’endometriosi sono vari e in alcuni casi possono esserci variazioni da paziente a paziente. Il medico può sospettare un’endometriosi in presenza di alcuni sintomi tipici o di sterilità inspiegabile. Talvolta, durante l’esame pelvico la paziente può avvertire dolore o sensibilità oppure il medico può palpare una massa di tessuto dietro l’utero o vicino alle ovaie.
Se sospetta un’endometriosi, il medico esamina la cavità addominale con una sottile sonda a fibre ottiche (detta laparoscopio) per ricercare eventuale tessuto endometriale. Il laparoscopio viene inserito nella cavità addominale (lo spazio che circonda gli organi addominali) attraverso una piccola incisione il più delle volte praticata appena sopra o sotto l’ombelico. Nella cavità addominale viene iniettato diossido di carbonio, per distenderla ed esaminare più facilmente gli organi. Tutta la cavità addominale viene esaminata e se il medico individua tessuto anomalo, ma non è sicuro che si tratti di tessuto endometriale, procede alla biopsia asportando un campione di tessuto mediante strumenti che vengono introdotti attraverso il laparoscopio. Quindi il campione viene esaminato al microscopio. Solitamente, la laparoscopia viene eseguita in anestesia generale, tuttavia la degenza di una notte in ospedale è in genere necessaria solo se vengono asportate importanti quantità di tessuto. Questa tecnica può causare un malessere addominale da lieve a moderato, ma è possibile tornare a svolgere le normali attività entro pochi giorni.
A seconda della posizione del tessuto dislocato, la biopsia può essere praticata durante l’esplorazione vaginale nel corso di una visita ginecologica, o durante l’esame della parte terminale dell’intestino crasso, del retto e dell’ano attraverso l’inserimento di una sonda a fibre ottiche flessibile nell’ano (sigmoidoscopia) o nella vescica (cistoscopia). Per stabilire l’estensione dell’endometriosi e per seguirne il decorso può essere utilizzata l’ecografia, sebbene la sua utilità diagnostica sia limitata. In caso di infertilità, si eseguono degli esami per determinare se la causa sia l’endometriosi o un altro disturbo, come problemi delle tube di Falloppio.
Leggi anche:
- Miometrite e metrite: cause, sintomi, diagnosi, cure, rischi
- Perimetrite: cause, sintomi, diagnosi, cure, rischi
- Cervicite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Ovarite: cause, sintomi, cure, rischi, è pericolosa?
Cure
Senza dubbio la terapia oggi riconosciuta come più immediata ed efficace è l’asportazione tramite intervento chirurgico dell’endometrio in laparoscopia, senza intaccare l’apparato genitale riproduttivo della paziente. Suddetto intervento è certamente l’intervento meno invasivo che più si avvicina ad una precisa rimozione di tutti i focolai presenti che può essere ripetuto più volte nel tempo. A causa dei forti dolori, una soluzione comunemente utilizzata è la terapia tramite progestinici che però hanno diversi effetti collaterali, se assunti per lungo tempo. Essi hanno un rapido effetto sulla riduzione dei dolori ma non migliorano lo stato della malattia, lo dimostra il fatto che, una volta interrotta l’assunzione, i sintomi tornano tali e quali.
Trattamento farmacologico dell’endometriosi
In genere, i farmaci antinfiammatori non steroidei (FANS) come ad esempio l’Aspirina, l’Oki o il Brufen, sono utilizzati per alleviare il dolore e potrebbero essere sufficienti se i sintomi sono lievi e non si desidera una gravidanza. Si possono somministrare altri farmaci per sopprimere la funzione delle ovaie e quindi rallentare la crescita del tessuto endometriale dislocato, riducendo il sanguinamento e il dolore. I contraccettivi orali combinati vengono utilizzati comunemente. Altri farmaci che sopprimono l’attività delle ovaie sono di solito utilizzati solo se le donne non possono assumere contraccettivi orali combinati o quando il trattamento con i contraccettivi orali combinati è inefficace. Tra questi troviamo:
- Progestinici (come il medrossiprogesterone e il noretindrone)
- Agonisti del fattore di rilascio della gonadotropina (agonisti del GnRH, come leuporlide e nafarelina)
- Danazolo (un ormone maschile sintetico, o androgeno)
Questi farmaci non eliminano però del tutto l’endometriosi, e anche nei casi in cui ci riescano, l’endometriosi spesso si ripresenta una volta terminata la cura, a meno che non si adotti un trattamento più radicale per bloccare completamente e definitivamente il funzionamento delle ovaie. I contraccettivi orali combinati vengono utilizzati principalmente per le donne che non desiderano una gravidanza nel breve periodo e possono essere impiegati dopo il trattamento con danazolo o un agonista del GnRH per cercare di rallentare l’evoluzione del disturbo e ridurre il dolore. I contraccettivi orali possono essere assunti in modo continuo, specie se il dolore peggiora durante le mestruazioni;
Gli agonisti del GnRH bloccano lo stimolo cerebrale diretto alle ovaie responsabile della produzione di estrogeno e progesterone, provocandone una riduzione. Gli effetti collaterali degli agonisti del GnRH includono vampate di calore, rigidità articolare, sbalzi di umore e secchezza vaginale. L’uso continuo di agonisti del GnRH per oltre 4-6 mesi provoca una riduzione della densità ossea e può condurre all’osteoporosi. Per limitare la riduzione della densità ossea, i medici possono somministrare piccole dosi di un progestinico o un bifosfonato (come alendronato, ibandronato o risedronato). Se l’endometriosi si ripresenta, può essere necessario ripetere il trattamento.
Il danazolo inibisce il rilascio dell’ovulo (ovulazione), ma ha effetti collaterali come aumento ponderale e sviluppo di caratteri maschili (come aumento della peluria sul corpo, perdita dei capelli, riduzione del volume delle mammelle e abbassamento del tono della voce). Questi effetti collaterali ne limitano l’uso.
Dopo il trattamento farmacologico, i tassi di fertilità variano dal 40 al 60%, mentre non cambiano nelle donne con endometriosi minima o lieve.
Leggi anche:
- Spotting: perdite marroni e rosso scuro dalla vagina, cause e cure
- Non riesco a rimanere incinta: colpa dell’utero
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Vaginite infettiva e non infettiva: cause, immagini, diagnosi, cura
Trattamento chirurgico dell’endometriosi
Per la maggior parte delle donne con endometriosi moderata o grave, il trattamento più efficace consiste nel rimuovere o distruggere il tessuto endometriale dislocato e gli endometriomi. Di solito queste procedure chirurgiche vengono effettuate mediante un laparoscopio inserito nell’addome attraverso una piccola incisione in prossimità dell’ombelico. Si tratta di un trattamento necessario nelle seguenti situazioni:
- quando la terapia farmacologica non allevia il dolore addominale o pelvico grave;
- quando le aderenze nella parte inferiore dell’addome o nella pelvi causano sintomi significativi;
- quando il tessuto endometriale dislocato blocca una o entrambe le tube di Falloppio;
- quando sono presenti endometriomi;
- quando l’endometriosi causa sterilità e la donna desidera una gravidanza;
- se l’endometriosi provoca dolore durante i rapporti sessuali.
Spesso, il tessuto endometriale dislocato può essere rimosso o distrutto durante la laparoscopia quando si effettua la diagnosi. A volte si utilizza l’elettrobisturi (un dispositivo che utilizza una corrente elettrica per produrre calore) o un laser per distruggere o rimuovere il tessuto endometriale durante la laparoscopia. Talvolta per rimuovere il tessuto endometriale è necessaria la chirurgia addominale (che prevede l’incisione dell’addome). Gli endometriomi vengono drenati e rimossi ove possibile. Durante l’intervento chirurgico, il medico rimuove quanto più tessuto endometriale dislocato possibile, senza danneggiare le ovaie. In tal modo, è possibile salvaguardare la fertilità della paziente. A seconda dell’estensione dell’endometriosi, il 40-70% delle donne che hanno subito un intervento chirurgico può avere una gravidanza. Se mediante l’intervento chirurgico non si riesce a rimuovere tutto il tessuto, si può procedere al trattamento con un agonista del GnRH, anche se non è noto se questo farmaco aumenti le possibilità di una gravidanza. Alcune donne affette da endometriosi possono avere una gravidanza grazie al ricorso alle tecniche di riproduzione assistita, come la fecondazione in vitro. La rimozione chirurgica del tessuto endometriale dislocato è una misura solo temporanea, infatti nella maggior parte delle donne l’endometriosi recidiva, a meno che non si proceda alla soppressione o all’asportazione delle ovaie.
La rimozione dell’utero, ma non delle ovaie (isterectomia senza salpingo-ooforectomia), è spesso indicata nelle pazienti che non hanno in programma gravidanze, in particolare quando i farmaci non alleviano il dolore addominale o pelvico.
Talvolta devono essere rimosse entrambe le ovaie, come pure l’utero. L’intervento è chiamato isterectomia più salpingo-ooforectomia bilaterale. Ha gli stessi effetti della menopausa in quanto, proprio come avviene durante la menopausa, comporta una riduzione dei livelli di estrogeni. Pertanto, le donne sotto i 50 anni di età possono assumere estrogeni per ridurre la gravità dei sintomi della menopausa che si manifestano dopo l’intervento chirurgico. Tuttavia, per prevenire che l’endometriosi si ripresenti, i medici solitamente raccomandano di attendere 3-6 mesi dopo l’intervento chirurgico prima di assumere estrogeni. La maggior parte di queste donne deve assumere anche un progestinico al fine di impedire lo sviluppo di eventuali residui di tessuto endometriale dislocato. Alle donne sopra i 50 anni di età è sufficiente il solo progestinico per ridurre eventuali sintomi persistenti dopo l’asportazione delle ovaie. Per esempio può essere effettuata un’isterectomia accompagnata da salpingo-ooforectomia, se:
- la paziente, di solito vicina alla menopausa, desidera un trattamento definitivo (per eliminare completamente il disturbo);
- l’endometriosi si ripresenta molto spesso.
Consigli
L’endometriosi cresce e si sviluppa dove trova una situazione cronica caratterizzata dall’infiammazione dovuta dalla produzione eccessiva di estrogeni. Per questo l’alimentazione, lo stile di vita sano (fare attività fisica, cessazione del tabagismo, riduzione del peso se obesi…) e integratori specifici che puntano a ridurre l’infiammazione, si rivelano ad oggi come i migliori ausili e per lo più naturali per una riduzione sostenibile, a lungo termine e sana della malattia, ovviamente da associare sempre ai rimedi indicati dal medico, senza sostituirli. Di seguito riportiamo cibi ed integratori consigliati.
Dieta per ridurre l’endometriosi: cibi “si” e cibi “no”
L’endometriosi ed i suoi sintomi si possono contrastare significativamente partendo dalle scelte alimentari.
Quali sono i cibi da favorire?
E’ noto che un aumentato consumo di fibre nella dieta aiuta la digestione ed il buon funzionamento dell’intestino. L’aumentato consumo di fibre determina una riduzione degli estrogeni circolanti nel sangue con un minore impatto sui tessuti estrogeno dipendenti. Si consiglia di aumentare le fibre sino al 20 – 30% nei pasti pertanto aumentare il consumo di:
- Verdure: contengono moltissime fibre e puliscono l’organismo, sono antiossidanti;
- Cereali integrali: meglio se con poco glutine, abbassano il picco glicemico e contengono molte fibre;
- Legumi: contengono proteine e carboidrati e non contengono glutine
- Frutta: è piena di vitamine e fibre;
- Semi Oleosi: per il loro alto contenuto di Omega 3 e ferro.
Un aumentato consumo di acidi grassi omega 3 promuove la produzione della prostaglandina PGE1 che riduce il livello di infiammazione addominale determinato dalla endometriosi. Si consiglia un incremento di consumo nella dieta di:
- Pesce azzurro
- Salmone e tonno
- Olio di Oliva
- Frutta secca: noci, noci pecan, mandorle, anacardi…
- Avocado
- Semi: chia, di girasole, di zucca e di lino
Quali sono i cibi da ridurre?
- Carne: la carne rossa è da ridurre al minimo, va preferita la carne bianca di origine e allevamento controllato
- Latticini: sono concessi ma è bene ridurli al minimo per la presenza di caseina e lattosio
- Glutine: sebbene non sia da eliminare completamente, è bene assumerlo quando presente ma da farine integrali e grezze.
Quali sono i cibi da evitare?
- Prodotti contenenti soia come salsa di soia, tofu, seitan ed edamame per il loro contenuto di fitoestrogeni;
- Avena e segale per il loro alto contenuto di estrogeni;
- Alimenti industriali: merendine, patatine, barrette, biscotti, bevande zuccherate, prodotti confezionati
- Alcol
- Caffeina
- Prodotti caseari di origine animale di allevamento non controllato: per il loro alto contenuto di ormoni e antibiotici
- Farine bianche e prodotti da forno raffinati
- Grassi saturi
- Zucchero bianco
- Dolci altamente zuccherini.
Integratori contro l’endometriosi
Esistono componenti nutritivi che aiutano notevolmente la riduzione della malattia ma spesso purtroppo sono talvolta difficili da trovare in alta concentrazione nei cibi, per questo gli integratori alimentari possono aiutare la paziente a raggiungere le giuste concentrazioni. Integratori molto utili per contrastare l’endometriosi e consigliati dal nostro Staff medico, sono i seguenti:
- Integratore completo di vitamine e sali minerali: http://amzn.to/2iXrBW4
- Vitamina D: https://amzn.to/2Wlrhms
- Omega 3: http://amzn.to/2AdJXtx
- Curcuma: https://amzn.to/318bPsP
- Quercetina: https://amzn.to/2WoJpvW
- Partenio: https://amzn.to/2EOEBVB
- Acido alfa-lipoico: http://amzn.to/2mOkz3W
Per approfondire: Endometriosi: cause, sintomi e menopausa
Leggi anche:
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Annessite acuta e cronica: cause, sintomi, cure, rischi, è pericolosa?
- Vaginosi batterica: cause, contagio, sintomi, diagnosi, rischi, terapie
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Cosa sono e quali sono le malattie a trasmissione sessuale?
- Utero: anatomia, funzioni, patologie e sintomi in sintesi
- Dismenorrea: quando le mestruazioni sono dolorose
- Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
- Tube di Falloppio chiuse: cosa sono e come “aprirle”?
- Idrosalpinge: cos’è, ecografia, cura, gravidanza, intervento
- Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
- Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
- Differenza tra isterosalpingografia e isteroscopia
- Differenza tra isteroscopia e laparoscopia
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Differenza tra isteroscopia e colposcopia
- Tumore dell’endometrio: sopravvivenza, metastasi, si guarisce?
- Sindrome da iperstimolazione ovarica dopo pick up
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Candida vaginale: cause, trasmissione, incubazione, sintomi, cure, rischi
- Candidosi in uomo e donna: cause, trasmissione, sintomi, cure
- Candidosi orale: cause, cure, rimedi naturali, in quanto tempo si guarisce
- Differenza tra candidosi vaginale o vaginosi batterica
- Differenza tra vaginosi e vaginite
- Trichomoniasi vaginale: cause, sintomi, terapia, rischi, contagio, incubazione
- Sifilide: cause, sintomi, durata, immagini, contagio, prevenzione e cura
- Clamidia: cause, sintomi, terapia, rischi, contagio, incubazione
- Malattia infiammatoria pelvica nella donna: cause, sintomi, rischi, terapie
- Differenza tra infertilità e sterilità
- Dispareunia: dolore e fastidio durante i rapporti sessuali, cause, cure
- Vulvodinia: cause, sintomi, diagnosi, rischi e terapie
- Vaginismo: quando la penetrazione è difficile e impedisce il rapporto sessuale
- Differenza tra dispareunia, vulvodinia, vaginismo, vaginosi, vaginite, vestibolodinia e clitorodinia
- Bruciore e stimoli frequenti di urinare: cistite, sintomi e cure
- Visita ginecologica: come avviene, mestruazioni, preparazione, quando si fa
- Visita ginecologica completa [VIDEO] Attenzione: immagini sessualmente esplicite
- Visita andrologica completa di pene e testicoli [VIDEO]
- Visita ginecologica: ispezione dei genitali femminili
- Gonorrea: cos’è, incubazione, test, esami del sangue, terapia, cure naturali
- Perché viene la cistite e come curarla?
- Cistite: ne soffro spesso, come diminuire le recidive?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Tampone vaginale: cos’è, come si pratica ed a che serve?
- Tampone uretrale: positivo, candida, risultati, costo, fa male?
- Il Pap test: un esame che può salvarti la vita
- Herpes genitale: saperlo riconoscere, come si trasmette e come si cura
- Differenza tra balanite, lichen planus, verruche, candida e gonorrea
- Perché la cistite è più frequente nelle donne che negli uomini?
- Mi alzo spesso di notte per urinare: quali sono le cause e le cure?
- Pollachiuria: cause, notturna, ansia, psicogena, psicosomatica
- Emazie nelle urine: valori normali, alti, bassi, cause e cure
- Uretrorragia: cause, da catetere, da trauma, femminile, cura e trattamento
- Enuresi notturna in bambini, adolescenti e adulti: cause e terapia
- Disuria: significato, cause, cura, rimedi naturali, bruciore
- Stranguria: significato, dolore alla minzione, cura
- Minzione: come funziona l’emissione di urina e come si controlla
- Uretra maschile e femminile: anatomia, funzioni e patologie in sintesi
- HIV: sintomi iniziali in donne e uomini
- HIV e AIDS: come, dove e quando si eseguono i test per la diagnosi?
- Condiloma (verruca genitale): isolato, piatto, incubazione, cura definitiva, immagini
- Come si contrae il Papilloma Virus (HPV)?
- Uretrite cronica, traumatica e non infettiva: cure e rimedi naturali
- Smegma: i rischi dell’accumulo di sporco sul pene
- Smegma: quando lo sporco si accumula sul pene, cause e cure
- Smegma femminile, vulviti e cattivi odori vaginali: cura e prevenzione
- Prurito a scroto, testicoli e ano: cause e rimedi naturali
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- Da cosa dipende l’odore dello sperma ed a che serve?
- Cattivo odore intimo: cause, cure e rimedi facili
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Quel fastido al pene potrebbe essere una infezione: scopri sintomi, cause e terapie
- Il sesso orale provoca cancro alla gola
- Epatite A: cura, incubazione, trasmissione, contagio, vaccino
- Epatite B: cura, trasmissione, incubazione, contagio, si guarisce?
- Epatite C: contagio, saliva, sintomi, cura, si guarisce?
- Colposcopia: come prepararsi, costo, come si fa, è dolorosa
- Sesso e AIDS: l’HIV si trasmette anche tramite il rapporto orale
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Smegma: i rischi dell’accumulo di sporco sul pene
- Profilattico: i consigli per evitare che si deteriori e come comportarsi quando si rompe durante il rapporto
- Profilattico: come si usa e come scegliere quello più adatto alle tue esigenze
- Si muore di AIDS? Qual è l’aspettativa di vita?
- Papilloma Virus: sintomi, test e vaccino per difendersi dal cancro del collo dell’utero
- Papule perlacee peniene: cause, sintomi, terapia, sono contagiose?
- Podofillina nelle creme contro i condilomi (verruche genitali)
- Virus del papilloma (HPV): tipi più pericolosi ed a basso rischio
- Trattamento del Virus del papilloma (HPV)
- Infezione da Virus del papilloma, gravidanza e problemi al feto
- HIV: dopo quanto si manifestano i sintomi? I 4 stadi dell’infezione
- Differenza tra HIV e AIDS: sono uguali?
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
