 Con il termine “idrosalpinge” si indica la raccolta di liquido sieroso in una o in entrambe le salpingi, comunemente chiamate “tube uterine” o “tube di falloppio”, che collegano ovaio ed utero nell’apparato sessuale femminile.
Con il termine “idrosalpinge” si indica la raccolta di liquido sieroso in una o in entrambe le salpingi, comunemente chiamate “tube uterine” o “tube di falloppio”, che collegano ovaio ed utero nell’apparato sessuale femminile.
Archivi tag: tube di Falloppio
Tumore endometrio: sopravvivenza, metastasi, si guarisce?
 Il tumore dell’endometrio è una malattia caratterizzata dalla presenza di cellule tumorali nell’endometrio, cioè il rivestimento interno dell’utero. Il tumore endometriale si distingue perciò dal sarcoma uterino in virtù del fatto che quest’ultimo interessa invece la parte muscolare dell’utero. Quello endometriale è il sesto tumore più comune nel genere femminile, oltre ad essere il tumore più frequente tra quelli che colpiscono Continua a leggere
Il tumore dell’endometrio è una malattia caratterizzata dalla presenza di cellule tumorali nell’endometrio, cioè il rivestimento interno dell’utero. Il tumore endometriale si distingue perciò dal sarcoma uterino in virtù del fatto che quest’ultimo interessa invece la parte muscolare dell’utero. Quello endometriale è il sesto tumore più comune nel genere femminile, oltre ad essere il tumore più frequente tra quelli che colpiscono Continua a leggere
Differenza tra isterosalpingografia e isteroscopia
 Sia l’isterosalpingografia, che l’isteroscopia (e la sua variante che indaga anche le tube di Falloppio, chiamata “isterosalpingoscopia“) sono tecniche che permettono la diagnosi di patologie e condizioni che interessano l’utero e le tube uterine, come polipi, infezioni, malformazioni congenite e neoplasie. Spesso sono eseguite per indagare una condizione di infertilità femminile, cioè quella che si verifica dopo un anno di rapporti sessuali non Continua a leggere
Sia l’isterosalpingografia, che l’isteroscopia (e la sua variante che indaga anche le tube di Falloppio, chiamata “isterosalpingoscopia“) sono tecniche che permettono la diagnosi di patologie e condizioni che interessano l’utero e le tube uterine, come polipi, infezioni, malformazioni congenite e neoplasie. Spesso sono eseguite per indagare una condizione di infertilità femminile, cioè quella che si verifica dopo un anno di rapporti sessuali non Continua a leggere
Isteroscopia: preparazione, è dolorosa, polipo, quando farla, costo
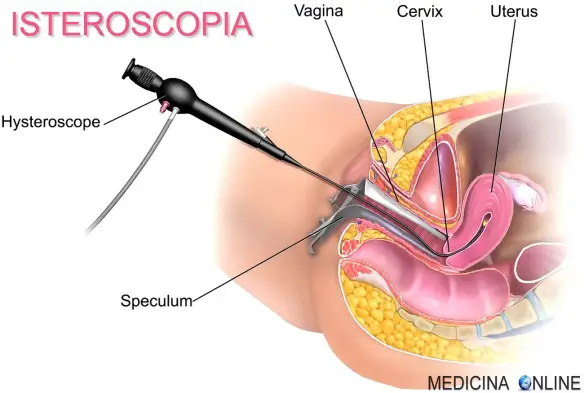 Che cos’è l’isteroscopia?
Che cos’è l’isteroscopia?
L’isteroscopia è una tecnica mini invasiva endoscopica che permette di vedere all’interno della cavità uterina senza dover usare il bisturi, attraverso uno strumento sottile chiamato isteroscopio, in modo diretto o attraverso un monitor collegato ad una apposita telecamera posizionata sull’isteroscopio. L’isteroscopia che comprende lo studio anche delle tube di Falloppio, prende il nome di “isterosalpingoscopia“. L’isteroscopio viene introdotto nell’utero attraverso la vagina. La metodica, pur potendo essere lievemente fastidiosa, elimina il più possibile Continua a leggere
Salpingi (tube di Falloppio): cosa sono, dove sono ed a che servono?
 Le tube di Falloppio (anche chiamate “salpingi”, “tube uterine”, “trombe di Falloppio” od ovidutti) sono due condotti pari (cioè ne esistono due, uno destro e l’altro sinistro) simmetrici che mettono in comunicazione ciascuna delle due ovaie con l’utero, permettendo quindi all’ovulo di incontrare lo spermatozoo e, in caso di fecondazione, Continua a leggere
Le tube di Falloppio (anche chiamate “salpingi”, “tube uterine”, “trombe di Falloppio” od ovidutti) sono due condotti pari (cioè ne esistono due, uno destro e l’altro sinistro) simmetrici che mettono in comunicazione ciascuna delle due ovaie con l’utero, permettendo quindi all’ovulo di incontrare lo spermatozoo e, in caso di fecondazione, Continua a leggere
Tube di Falloppio chiuse: cosa sono e come “aprirle”?
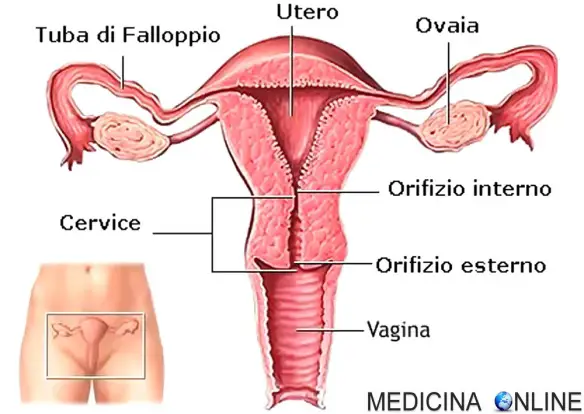
Quando lo sperma viene emesso in vagina con l’eiaculazione, svariati milioni di spermatozoi iniziano un lungo viaggio alla ricerca della cellula uovo, annidata in una delle due tube di Falloppio (condotto che unisce l’ovaio all’utero). Si tratta di un viaggio piuttosto impervio, tanto che la stragrande maggioranza dei gameti maschili perisce ancor prima di intravedere l’ambita meta. E’ un vero e proprio viaggio di eliminazione, dove la selezione è estrema: gli spermatozoi sono tanti proprio per questo motivo (1 su milioni ce la fa!). Continua a leggere
Isterosalpingografia: come si fa, dolore, preparazione, rischi, costo
 L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
L’isterosalpingografia è un esame radiografico dell’utero e delle salpingi ottenuto mediante l’inserimento – tramite catetere – di un liquido (mezzo di contrasto) nella cavità uterina, che determina opacizzazione e permette di ottenere radiografie con un’immagine “a calco” di:
- utero: canale cervicale, istmo, cavità uterina;
- tube uterine (salpingi) fino all’ostio addominale (estremità della tuba che si apre nel cavo peritoneale che riceve l’ovocita al momento dell’ovulazione).
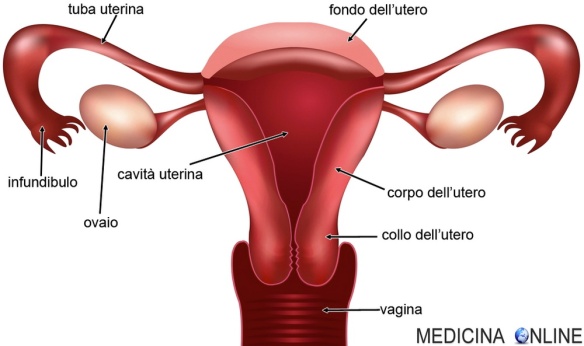
Utero: anatomia, funzioni, patologie e sintomi in sintesi
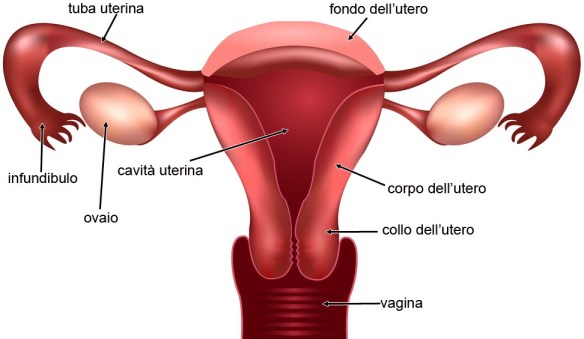
L’utero è un organo muscolare cavo che, insieme alle ovaie, alle tube di Falloppio (o salpingi o tube uterine), alla vagina e alla vulva forma l’apparato riproduttivo femminile. È l’organo deputato ad accogliere l’ovulo fecondato, a consentirne lo sviluppo e a espellere il feto quando la gravidanza giunge al termine. L’utero riceve lo sbocco delle salpingi e in basso si apre nella cavità vaginale.
La struttura dell’utero non è sempre la stessa nel corso della vita: molti sono i cambiamenti a cui questo organo va incontro in base alle diverse fasi dello sviluppo sessuale della donna (prepubertà, pubertà, maturità sessuale, menopausa), in caso di gravidanza e nel corso del ciclo mestruale.
L’utero è posto al centro della piccola pelvi, tra la vescica (anteriormente) e il retto (posteriormente). Caratteristica è la posizione dell’utero rispetto al bacino: l’asse maggiore di questo forma con l’asse maggiore del bacino un angolo aperto anteriormente (angolo di versione) di circa 60° (condizione detta antiversione fisiologica), mentre l’asse del corpo forma con l’asse del collo uterino un angolo ottuso (angolo di flessione) di circa 150°, aperto anteriormente (antiflessione fisiologica). Anteriormente poggia sulla vescica, dalla quale è separato tramite il recesso peritoneale (cavo vescicouterino) che solitamente è una cavità virtuale; posteriormente è in rapporto col retto attraverso l’interposizione di un altro recesso peritoneale, il cavo retto-uterino, detto anche Cavo del Douglas, che solitamente contiene anse dell’intestino tenue; lateralmente al retto prendono inserzione, su entrambi i lati, i legamenti larghi, delle formazioni peritoneali contenenti tessuto connettivo e strutture vasali e legamentose (legamento rotondo, tuba uterina, uretere, parte delle ovaie).
La forma dell’utero ricorda grosso modo quella di un cono con la punta rivolta verso il basso. Nelle donne che non hanno avuto figli le dimensioni dell’utero si attestano intorno ai 6-7 centimetri di lunghezza, 3-4 centimetri di larghezza e uno spessore di 2-3 centimetri, per un peso complessivo di circa 50 grammi: valori che, però, possono subire notevoli cambiamenti nel caso di donne che hanno avuto molti figli, nelle quali dimensioni e peso di questo organo possono aumentare. La cavità uterina è rivestita internamente da una mucosa, l’endometrio, grazie a cui viene garantito nutrimento all’embrione nel primo periodo di vita intrauterina, prima che si verifichi l’impianto. La muscolatura che riveste l’utero (miometrio) è spessa e consistente e le sue contrazioni rendono possibile, al momento del parto, l’espulsione del feto.
Due sono le porzioni nelle quali è possibile idealmente dividere l’utero:
- una parte più larga – detta corpo uterino o corpo dell’utero – che si espande verso l’alto e in cui sfociano le salpingi (o tube di Falloppio, o tube uterine);
- il fondo dell’utero, la parte più estesa che termina superiormente;
- una parte più stretta, detta collo dell’utero o cervice uterina, dalla forma simil-cilindrica, rivolta verso il basso e che va a inserirsi nella vagina.
Prima della pubertà il collo dell’utero corrisponde a circa la metà della lunghezza totale dell’utero; nelle donne che hanno avuto figli, invece, arriva a corrispondere a un terzo di tutta la lunghezza dell’organo: ciò accade, specie nelle donne che hanno avuto più figli, in seguito al notevole sviluppo a cui va incontro il corpo uterino per ospitare le gravidanze.
Leggi anche:
- Cerco la gravidanza: quanto tempo è necessario per rimanere incinta?
- Differenza tra infertilità e sterilità
- Differenza tra sterilità primaria e secondaria
- Non riesco a rimanere incinta: e se la colpa fosse dell’uomo?
- Non riesco a rimanere incinta: colpa dell’utero
- Differenza tra infertilità e impotenza
- Non riesco a rimanere incinta: colpa di una infezione ginecologica
- Non riesco a rimanere incinta: colpa delle ovaie che non funzionano bene
Funzioni dell’utero
Il compito dell’utero è triplice: accoglie l’ovulo fecondato, ne consente lo sviluppo e permette l’espulsione del feto quando la gravidanza giunge al termine.
Patologie più diffuse dell’utero
1) Anomalie congenite, rappresentate da uteri malformati in varia maniera (per esempio doppi o con setti).
Sintomi: generalmente asintomatiche (in alcuni casi problemi di fertilità ); spesso saranno associate anomalie congenite del distretto urinario. Nel caso in cui il sangue mestruale per un qualsiasi ostacolo non defluirà all’esterno (come per esempio nell’imene imperforato), saranno presenti dolori al basso ventre anche di notevole intensità e l’utero sarà ripieno di sangue (condizione questa ben visibile all’ecografia).
2) Fibromi (sinonimo nel linguaggio parlato: miomi): sono dei noduli nello spessore del miometrio (la parte muscolare, paragonata ai muri di un stanza). Per definizione sono ascritti tra le formazioni benigne e raramente degenereranno in senso maligno; l’equivalente “invasivo” è il fibrosarcoma; dimensioni e sede risultano estremamente variabili.
Sintomi: spesso sono completamente asintomatici; nella evenienza di localizzazione in prossimità della cavità uterina, ma non esclusivamente in questo caso, potranno causare emorragie uterine. È possibile la torsione con dolori al basso ventre soprattutto nei fibromi cosiddetti sottosierosi ad estrinsecazione esterna all’utero. Con il termine fibromatosi uterina, si intende un utero aumentato, anche modicamente, di dimensioni con limiti sinuosi ma non necessariamente pieno di noduli miomatosi; a volte costituisce la normalità di donne che hanno affrontato più parti, in altri casi può rappresentare l’anticamera allo sviluppo di miomi veri e propri.
3) Adenomiosi: Consiste nella presenza di endometrio nello spessore del miometrio o muscolo uterino. Si formano così delle zone singole o multiple che spesso causano metrorragie – le quali a volte non risentono del trattamento con estroprogestinici (pillola) -, dolori mestruali soprattutto dal secondo giorno del ciclo. Tale condizione, che rappresenta una forma di endometriosi interna, è spesso non diagnosticata e confusa ecograficamente con i fibromi. Il trattamento consiste nell’uso di progestinici, analoghi dell’LHRH, isterectomia in caso di dolore e metrorragie in donne che non desiderano la prole. Sconsigliata in donne in età fertile l’escissione del focolaio adenomiosico in quanto potrebbe determinare una perdita di tessuto uterino, incompatibile con successive gravidanze. Ogni caso, ad ogni modo, richiede valutazione personalizzata.
Leggi anche:
- Differenza tra ovaio microcistico, policistico e cisti ovariche
- Differenza tra ovaio policistico, micropolicistico e microfollicolare
- Differenza tra ovaio policistico e multifollicolare
- Ovaio: anatomia, funzioni e patologie in sintesi
- Vagina: anatomia, funzioni e patologie in sintesi
- Differenza tra vagina e vulva
- Apparato genitale femminile: anatomia, funzioni e patologie in sintesi
- La vagina è uguale in tutte le donne?
- Quanto è profonda una vagina?
4) Polipi endometriali e del canale cervicale: spesso benigni, richiedono però valutazione istologica per la possibile presenza di atipie.
Sintomi: nessun sintomo; emorragie uterine o perdite ematiche lievi.
5) Cancro endometriale: è più frequente in donne in perimenopausa;
Sintomi: emorragie uterine; perdite capricciose; in alcuni casi nessun sintomo.
6) Patologie del collo uterino: sostanzialmente includono le infiammazioni ed il cancro; il cancro potrà causare nessun sintomo o perdite vaginali ematiche anche lievi. Le infiammazioni quasi sempre provocheranno leucorrea (fuoriuscita vaginale di secrezioni con varie caratteristiche). Quasi tutte le persone alla domanda: “ha mai avuto perdite ginecologiche?” rispondono senza esitare: “soltanto in quantità normale”. La normalità è però: nessuna perdita. Sono solo ammesse a metà del ciclo, modeste emissioni di muco chiaro, inodore, incolore, e filante.
Leggi anche:
- In quale giorno e settimana del ciclo è più probabile rimanere incinta?
- Come e quando fare il test di gravidanza
- Che possibilità ho di rimanere incinta?
- Ho dimenticato di prendere la pillola contraccettiva, cosa faccio? Rischio di rimanere incinta?
- Carcinoma dell’ovaio: quali sono i sintomi da non sottovalutare?
- Punto G femminile: trovarlo e stimolarlo [VIDEO] Attenzione: immagini sessualmente esplicite
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Quali sono le differenze tra orgasmo vaginale e clitorideo?
- Il liquido pre-eiaculatorio può indurre gravidanza e trasmettere l’HIV?
- Rimanere incinta: i 30 migliori consigli alla coppia per aumentare le possibilità di gravidanza
- Capire se sono incinta: i primi sintomi di gravidanza
- Perché ho un ritardo del ciclo? Quanti giorni devono passare prima di preoccuparmi? Come mi devo comportare?
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- La ragazza con due vagine che ha dovuto perdere la verginità due volte
- Restare incinta vergine senza penetrazione è possibile?
- Problemi di infertilità? E’ utile effettuare il Post-coital test
- E’ possibile essere vergini anche dopo essere state penetrate?
- E’ possibile non essere più vergini anche senza essere state penetrate?
- A che velocità viaggiano sperma e spermatozoi? Quanto è lungo il loro viaggio?
- Per quanto vivono gli spermatozoi dopo un’eiaculazione in vagina e nell’ambiente?
- Come fa uno spermatozoo a fecondare un ovulo femminile?
- Com’è fatto uno spermatozoo e quanto è piccolo rispetto al gamete femminile?
- Astenospermia: spermiogramma, spermatozoi deboli e fattori che influenzano la loro motilità
- Ipoposia: quando lo sperma è troppo poco. Cause e terapie per aumentare la quantità di eiaculato
- Ormoni estrogeni: cosa sono e quali funzioni svolgono?
- Progesterone: cos’è, a cosa serve, valori e quali funzioni ha in gravidanza?
- Endometriosi: cause, sintomi e menopausa
- Estrogeni, sindrome premestruale, vampate di calore e menopausa
- Aumentare gli estrogeni naturalmente e senza farmaci
- Rimedi per la secchezza vaginale in menopausa
- La menopausa rovina la tua pelle, ecco i consigli per mantenerla giovane
- Menopausa: 8 consigli per affrontarla al meglio
- Menopausa: quali cambiamenti aspettarsi e come gestirli
- Pavimento pelvico: come cambia durante la menopausa?
- Imene: anulare, imperforato, tipologie, resistenza e funzioni
- Rottura dell’imene (deflorazione): come avviene, è dolorosa?
- Rottura dell’imene (deflorazione): si perde sangue e quanto?
- Come si fa a capire se l’imene si è davvero rotto o no?
- Rottura dell’imene (deflorazione): fa sempre male?
- Imene: dove si trova e come riconoscerlo
- A che serve l’imene?
- Imenoplastica: la ricostruzione chirurgica dell’imene lacerato
- Tornare vergine senza chirurgia, grazie all’imene finto
Lo staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o seguici su Twitter, su Instagram o su Pinterest, grazie!
