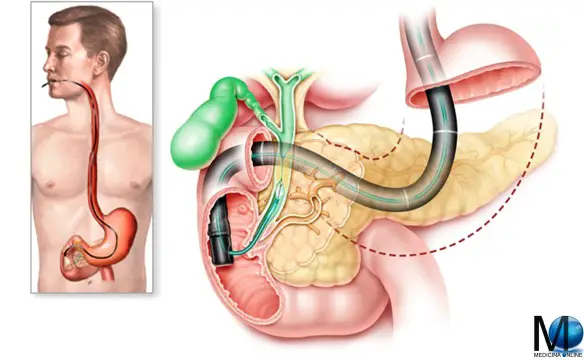
Esofagogastroduodenoscopia: una possibile causa di perforazione gastrointestinale
Con l’espressione “perforazione gastrointestinale” (in inglese “gastrointestinal perforation”) in medicina si indica una
grave complicazione di varie condizioni, patologie o traumi che interessano l’apparato digerente caratterizzata dalla presenza di un foro che attraversa a tutto spessore la parete di un viscere, in modo da mettere in comunicazione l’interno del lume con la cavità addominale o un altro tessuto. La perforazione è generalmente la conseguenza della necrosi di aree circoscritte, con indebolimento della parete, determinata o favorita da infiammazione, infezione, ischemia, infarto intestinale, tumore. La perforazione ha conseguenze drammatiche nel senso che determina emorragie e gravi peritoniti (nel caso di perforazioni intestinali) o mediastiniti (nel caso della perforazione dell’esofago toracico) e richiede un intervento chirurgico urgente che – se non eseguito – può mettere a rischio la vita del paziente.
Leggi anche: Perforazione intestinale da colonscopia o altre cause: mortalità e intervento
Perforazione in cavità libera, coperta, acuta o cronica
La perforazione gastrointestinale può essere “acuta” o “cronica”:
- perforazione acuta: la lesione è improvvisa e determina immediatamente una rottura a tutto spessore della parete. E’ spesso causata da traumi di varia natura, ad esempio in caso di incidenti stradali o sportivi, armi, colonscopie e gastroscopie, infarto intestinale. Molto pericolosa poiché può determinare emorragie, fuoriuscita di liquidi fecali, acidi o batterici ed infezioni (ad esempio peritonite) anche mortali;
- perforazione cronica: la lesione è progressiva e determina una rottura a tutto spessore della parete solo dopo un lungo processo erosivo. Rappresenta spesso l’esito di tumori, infezioni ed infiammazioni croniche. Pericolosa, anche se generalmente meno di una perforazione acuta, poiché in questo caso la perforazione sarà probabilmente “coperta”.
La perforazione gastrointestinale può essere “in cavità libera” o “coperta”:
- perforazione in cavità libera: nella maggioranza dei casi rappresenta la forma acuta della perforazione. In questo caso il contenuto gastroenterico (ad esempio succhi gastrici, cibo digerito, materiale fecale, batteri) si immette nelle cavità vicine, ad esempio nella cavità peritoneale, determinando infezioni (ad esempio peritonite);
- perforazione coperta: nella maggioranza dei casi rappresenta la forma cronica della perforazione. In questo caso il processo patologico a carico del viscere è progredito lentamente, dando tempo perché si formassero delle aderenze infiammatorie tra il segmento malato e gli organi vicini, andando a formare una sorta di copertura del foro.
Alla base di una perforazione c’è spesso un fenomeno infiammatorio: quando ad infiammarsi sono i visceri addominali cavi, in molti casi si possono formare aderenze tra il segmento colpito e gli organi contigui fissi (come nel caso del pancreas nell’ulcera duodenale) o mobili. Frequentemente sono le anse intestinali o l’epiploon ad aderire al tratto infiammato, formando una barriera che isola il segmento infiammato dalla cavità peritoneale. La perforazione resta “coperta”, cioè circoscritta, e il contenuto enterico settico non raggiunge la cavità peritoneale, rimanendo chiuso in una sacca che si forma tra le aderenze: alla perforazione non segue quindi una peritonite generalizzata, bensì una circoscritta e saccata.
Organi interessati da perforazione
La perforazione può interessare tutti gli organi dell’apparato digerente:
Esofago
Perforazioni dell’esofago sono causate e/o favorite da:
- diverticoli;
- neoplasie;
- esofagogastroscopie;
- esofago di Barrett;
- reflusso gastroesofageo cronico;
- esofagiti;
- iperemesi gravidica;
- sindrome di Boerhaave (emissione forzata e persistente di vomito associata ad alcuni disordini alimentari, come anoressia e bulimia);
- Sindrome di Mallory-Weiss;
- traumi a torace o addome;
- interventi chirurgici;
- ingestione volontaria o accidentale di corpi estranei (piccoli oggetti appuntiti, stuzzicadenti, spilli, pezzi di protesi dentarie con ganci metallici, sostanze caustiche).
Per approfondire:
- Esofago di Barrett: sintomi iniziali, diagnosi, terapia, dieta e chirurgia
- Sindrome di Boerhaave (perforazione dell’esofago): sintomi, terapie
- Sindrome di Mallory-Weiss: cause, sintomi, diagnosi, cura, dieta
- Esofagite: cause, cronica, sintomi, cura, dieta, alimentazione
- Esofagite infettiva erpetica: cause, sintomi, cura, prevenzione
- Esofago di Barrett, tumore e reflusso gastroesofageo
- Reflusso gastroesofageo: dieta, stress, alcolici, latte e notte
- Reflusso gastroesofageo: sintomi, diagnosi e cura
Stomaco e duodeno
Le perforazioni gastriche e duodenali sono causate e/o favorite da:
- gastroduodenoscopia;
- infezioni da Helicobacter Pylori;
- traumi ad addome;
- interventi chirurgici;
- colecistite;
- uso cronico di farmaci antinfiammatori non steroidei (FANS, come l’Aspirina);
- tumori.
Per approfondire:
- L’esofagogastroduodenoscopia: cos’è, preparazione, è dolorosa o pericolosa?
- Gastroscopia: preparazione, durata, biopsia, rischi, fa male?
- Differenza tra ulcera gastrica, duodenale, peptica ed esofagea
- Ulcera peptica: complicanze, cura, dieta, quando è pericolosa
- Breath test Helicobacter: come funziona, come si fa e valori
- Gastrite cronica, quando il bruciore di stomaco non dà tregua
- Infezione da Helicobacter Pylori: cosa causa, come si riconosce e cura
- Colangiopancreatografia retrograda (ERCP): cos’è, preparazione, è dolorosa o pericolosa?
Intestino tenue
Perforazioni dell’intestino tenue sono causate e/o favorite da:
- infiammazioni intestinali;
- traumi ad addome;
- interventi chirurgici;
- volvolo;
- aderenze;
- ischemia intestinale;
- infarto intestinale;
- intussuscezione intestinale (invaginazione);
- diverticolo di Meckel;
- tumori.
Per approfondire:
- Ischemia intestinale: sopravvivenza, esami, cure, post operatorio
- Infarto intestinale: sopravvivenza, esami, cure, post operatorio
- Diverticolo di Meckel: chirurgia, immagini, dieta, terapia
- Intussuscezione intestinale (invaginazione): significato, sintomi, terapia
- Aderenze addominali: significato, dolori, meteorismo, come eliminarle
Appendice vermiforme
Perforazioni dell’appendice vermiforme sono causate e/o favorite da appendicite (infiammazione dell’appendice) e determinano spesso peritonite generalizzata (se la perforazione è in cavità libera), mentre in altri casi si determina la formazione di una “barriera” che circonda l’appendice, costituita dall’epiploon, segmenti intestinali e mesenteri (perforazione coperta). Per approfondire: Appendicite acuta e cronica: cause, sintomi e terapie
Colon, retto e ano
Perforazioni di colon ascendente, trasverso, discendente, sigma, retto ed ano sono causate e/o favorite da:
- colite;
- diverticoli;
- polipi;
- tumori maligni;
- volvolo;
- morbo di Hirschsprung;
- shigellosi;
- sindrome di Ehlers-Danlos;
- sindrome di Zollinger-Ellison;
- intussuscezione intestinale (invaginazione);
- aderenze;
- varie malattie infiammatorie (colite ulcerosa e malattia di Crohn);
- megacolon tossico;
- traumi ad addome;
- interventi chirurgici;
- colonscopia;
- clistere;
- rottura manuale di fecaloma.
Per approfondire:
- Differenza tra colonscopia, rettoscopia, sigmoidoscopia, anoscopia
- Tumore del colon retto: sintomi iniziali, tardivi e ritardo nella diagnosi
- Colonscopia: cos’è, quando si fa, preparazione e rischi
- Colonscopia tradizionale o colonscopia virtuale?
- Fecaloma: tappo di feci durissime, cause, sintomi e rimedi
- Fare un clistere evacuativo: procedura semplice con peretta
Sintomi
La perforazione esofagea, gastrica e duodenale tende a presentarsi improvvisamente e in modo catastrofico, con un brusco esordio dell’addome acuto con dolore addominale grave, generalizzato, dolorabilità e segni peritoneali ( Dolore addominale acuto : Peritonite). Il dolore può irradiarsi alla spalla. La perforazione di altri tratti gastrointestinali spesso si manifesta nel contesto di altre condizioni infiammatorie dolorose. Dal momento che le perforazioni spesso sono inizialmente piccole e circondate dall’omento, il dolore di frequente si sviluppa in modo graduale e può essere localizzato. Anche la dolorabilità è più focale. Questi risultati possono rendere difficile distinguere la perforazione intestinale da un peggioramento della malattia di base o dalla mancanza di risposta al trattamento. In tutti i tipi di perforazione, la nausea, il vomito e l’anoressia sono frequenti. I rumori intestinali sono scarsi o assenti. Possibile l’anemia, la melena (feci nere), la presenza di cilindro fecale verniciato di sangue rosso vivo o di sangue che esce dall’ano.
Diagnosi
La diagnosi si sospetta in base all’anamnesi ed all’esame obiettivo, ma necessiata di una conferma radiografica. Le radiografie dirette addominali (RX dell’addome in clino e ortostatismo e RX torace) possono essere diagnostiche, mostrando aria libera sotto-diaframmatica nel 50-75% dei casi. Una radiografia latero-laterale del torace è più sensibile per aria libera rispetto alla proiezione posteroanteriore. Se le RX addominali non sono dirimenti, può essere utile la TC con contrasto orale ed EV e/o con contrasto per via rettale. Il bario non deve essere utilizzato se si sospetta una perforazione, quindi non dovrebbe essere eseguita una radiografia con clisma opaco.
Trattamento
Se si osserva una perforazione, è necessario un intervento chirurgico immediato poiché la mortalità da peritonite aumenta rapidamente quanto più a lungo si ritarda il trattamento. Se si è formato un ascesso o una massa infiammatoria, l’intervento chirurgico può limitarsi al drenaggio dell’ascesso. Un sondino nasogastrico viene talvolta posizionato prima dell’intervento. I pazienti con i segni di ipovolemia e disidratazione devono essere cateterizzati e sottoposti a monitoraggio della diuresi. L’idratazione è mantenuta mediante un’adeguata infusione endovena di liquidi e una reintegrazione elettrolitica. Devono essere somministrati antibiotici per endovena, efficaci contro la flora intestinale (cefotetan o amikacina associato a clindamicina).
Mortalità
La mortalità dipende fortemente da:
- tipo e sede della perforazione;
- età del paziente;
- condizioni generali del paziente;
- presenza di eventuali patologie (ipertensione, diabete, coagulopatie…);
- tempestività di diagnosi e trattamento;
- bravura del medico.
La mortalità in caso di:
- perforazione di ulcera peptica è del 10 – 40%
- perforazione dell’intestino tenue è del 23 – 42%
- perforazione colon-rettale è del 6 – 38%
Leggi anche:
- Infarto intestinale: sopravvivenza, esami, cure, post operatorio
- Ischemia intestinale: sopravvivenza, esami, cure, post operatorio
- Peritonite: tipi, cause, sintomi, diagnosi e terapie
- Volvolo intestinale in adulti e bambini: post operatorio, alimentazione
- Malrotazione intestinale nel neonato: sintomi e trattamento
- Intussuscezione intestinale (invaginazione): significato, sintomi, terapia
- Aderenze addominali: significato, dolori, meteorismo, come eliminarle
- Sindrome dell’intestino corto: cause, terapia, dieta integratori
- Diverticolo di Meckel: chirurgia, immagini, dieta, terapia
- Come fare un clistere evacuativo: procedura semplice con enteroclisma
- Microclisma: cos’è e come si usa in adulti e neonati
- Differenze tra clistere, peretta, enteroclisma, microclisma
- Quando è utile fare un clistere evacuativo?
- Clistere: dopo quanto fa effetto?
- Differenze tra clistere ed enteroclisma
- Di cosa sono fatte le feci?
- Addome acuto: linee guida, assistenza, come si indaga e trattamento
- Clistere: quanto tempo va trattenuto affinché agisca?
- Megacolon: cure, dieta, disturbi, diagnosi, alimentazione, terapia
- Megacolon tossico: cause, sintomi, trattamento, anatomia patologica
- Dolicocolon: conseguenze, cure, complicanze, dieta, immagini
- Differenza tra occlusione e subocclusione intestinale
- Differenze tra ileo meccanico ed ileo paralitico: cause, sintomi e trattamenti
- Visita proctologica: preparazione, costo, procedura, è dolorosa?
- Volvolo gastrico in adulti e bambini: terapie e dieta
- Classifica dei cibi con maggior quantità di fibre esistenti
- Stitichezza acuta e cronica: tipi, cause, trattamenti medici e rimedi
- Diverticolite e diverticolosi: sintomi, diagnosi e trattamento
- Differenza tra polipi e diverticoli: sintomi comuni e diversi
- Differenza tra diverticolite e diverticolosi
- Tenesmo rettale: emorroidi, notturno, stipsi, significato, esami
- Morbo di Crohn: cos’è, cause scatenanti, sintomi, cure e dieta
- Colite ulcerosa: cause, diagnosi, cura, dieta, cosa mangiare, rimedi
- Differenza tra intestino, duodeno, digiuno, ileo, tenue, crasso, retto, ano
- Emocromo completo con formula leucocitaria: valori, interpretazione e significato
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Perdita di appetito: cause, ansia, stanchezza, tumore, cure
- Malnutrizione per difetto o eccesso: definizione, sintomi, significato
- Cachessia: oncologica, terminale, senile, significato e rimedi
- Malassorbimento intestinale: esami, carboidrati, vitamine, dimagrimento
- Ernia interna ed esterna: definizione, significato, classificazione
- Manovre ed altri accorgimenti per facilitare l’evacuazione
- Laparocele: sintomi, strozzato, rischi, intervento, quando intervenire
- Sindrome da defecazione ostruita: sintomi, cause e terapie
- Ernia crurale: strozzata, anatomia, intervento, convalescenza
- Feci chiare, ipocoliche, acoliche significato e terapie
- Fecaloma ed ostruzione intestinale: quando chiamare il medico
- Feci dure, stitichezza e dolore defecazione: cause e cure
- Ragadi anali: cosa sono, sintomi, dolore, bruciore, cura, rimedi
- Fistola anale e ascesso: sintomi, intervento, cura, immagini
- Emorroidi interne e esterne: cause, sintomi, cura e rimedi
- Prolasso rettale: intervento, cure, ginnastica, immagini, pomate
- Come ammorbidire le feci dure in modo naturale e con i farmaci
- Coprocoltura feci per salmonella: perché e come si fa
- Coprocoltura e antibiogramma: procedura e perché si eseguono
- Quanto peso perdiamo ogni volta che andiamo in bagno?
- Feci dalla bocca: il vomito fecaloide
- Quanto misurano il canale anale ed il retto?
- Le feci si formano lo stesso quando si è a digiuno?
- Polipi intestinali e polipectomia: come si esegue, biopsia e pericoli
- Perché le feci hanno un odore cattivo e sgradevole?
- Trapianto di feci per clostridium difficile, colite e Morbo di Crohn
- Quanto pesano le feci prodotte in un giorno?
- Dopo quanto tempo il cibo ingerito viene espulso con le feci?
- Le feci più piccole e più grandi del mondo
- Coprofagia umana e animale: cause, rischi e pericoli di ingerire feci
- Si può produrre energia dalle feci?
- Quando il sangue esce dall’ano: rettorragia e proctoragia
- Incontinenza feci e gas intestinali: cause, sintomi, rimedi e dieta
- Meteorismo intestinale: cos’è, cause, rimedi, dieta, cibi da evitare
- Defecografia: cos’è, a che serve, come ci si prepara, è dolorosa?
- Peristalsi intestinale ed antiperistalsi: caratteristiche e funzioni
- Come mettere facilmente una supposta a neonati, bambini, adulti
- Guida facile per fare una iniezione intramuscolare corretta ed indolore
- Glicerolo Carlo Erba soluzione rettale e supposte: posologia ed effetti collaterali
- Differenza tra guanti in nitrile, lattice, vinile e polietilene
- Feci nere e melena: cause e cure in adulti e neonati
- Cosa succede ad una supposta dopo averla inserita? Come funziona?
- Feci galleggianti e maleodoranti: cause e quando chiamare il medico
- Colore delle feci: normale e patologico
- Com’è fatta una siringa e come si usa correttamente?
- In quali parti del corpo e dove si esegue una iniezione intramuscolare?
- Supposta rettale: vantaggi e svantaggi rispetto ad altre vie di somministrazione
- Si possono tagliare o spezzare le supposte rettali?
- Supposte di glicerina: come usarle in bambini, adulti, gravidanza
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Differenze tra effetto collaterale, effetti indesiderati, reazione avversa, evento avverso
- Le tue feci dicono se sei in salute: con la Scala di Bristol impara ad interpretarle
- Frequenza defecazione: quante volte al giorno è normale andare di corpo?
- Fa male trattenere l’urina troppo a lungo? Per quale motivo?
- Coprocoltura feci per salmonella: perché e come si fa
- Sangue occulto nelle feci: come interpretare il risultato dell’esame
- Sangue occulto nelle feci: da cosa dipende e come si cura
- Quante volte al giorno è normale urinare? Vescica iperattiva e ansia
- Idratazione corretta: quanta acqua bere al giorno e perché è così importante
- Il mio alito odora di feci: cause, quando è pericoloso e rimedi
- Esame e raccolta delle feci: come si fa nel modo corretto ed a che serve
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Gli alimenti più lassativi: addio stitichezza!
- Scura o chiara, liquida o schiumosa: la tua urina rivela la tua salute
- Lingua bianca, impastata, spaccata: cause e quando è pericolosa
- Feci gialle, giallo oro, giallastre: cause ed interpretazione clinica
- Feci con sangue, muco, cibo: quando preoccuparsi?
- Che significa prendere un farmaco off label?
- Sindrome dell’intestino irritabile: cause, sintomi e diagnosi
- Cause di pancia gonfia: alimentazione ed emozioni
- Feci del neonato verdi, gialle, con muco, schiumose: cosa fare?
- Meconio, transizione e svezzamento: feci diverse nel neonato
- Differenza tra feci del neonato allattato al seno o con latte artificiale
- È normale che il mio bambino non emetta feci ogni giorno?
- Differenza tra controindicazioni ed effetti indesiderati
- Differenza tra controindicazione assoluta e relativa con esempi
- Tachipirina, paracetamolo, Efferalgan: posologia, controindicazioni ed effetti collaterali
- Voltaren Emulgel (diclofenac): come usarlo, gravidanza ed effetti collaterali
- Arvenum: terapia di emorroidi e fragilità capillari
- Enterogermina per gonfiore, diarrea e dolori addominali: foglietto illustrativo
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!
