 Con processo eiaculatorio in medicina si indica un insieme di azioni del nostro organismo – quasi totalmente involontarie – che portano all’espulsione dei componenti dello sperma dai rispettivi luoghi di produzione, al loro mescolamento ed infine alla loro fuoriuscita dal pene, in genere contemporaneamente all’orgasmo maschile. Il processo eiaculatorio consta di due distinte fasi:
Con processo eiaculatorio in medicina si indica un insieme di azioni del nostro organismo – quasi totalmente involontarie – che portano all’espulsione dei componenti dello sperma dai rispettivi luoghi di produzione, al loro mescolamento ed infine alla loro fuoriuscita dal pene, in genere contemporaneamente all’orgasmo maschile. Il processo eiaculatorio consta di due distinte fasi:
- fase di emissione: in questa fase gli spermatozoi e del plasma seminale fuoriescono dai loro luoghi di produzione (testicoli, prostata, vescicole seminali e ghiandole bulbo-uretrali) e si mescolano formando lo sperma;
- fase di eiaculazione: è la fase in cui avviene la propulsione dello sperma che fuoriesce dal meato uretrale del pene e si riversa all’esterno.
In questo articolo ci occupiamo in particolare della fase di eiaculazione. Per poter meglio comprendere l’argomento, ricorderemo prima brevemente da cosa sia composto lo sperma e come venga prodotto.
Sperma
Un uomo adulto, ad ogni eiaculazione, emette fisiologicamente circa dai 1,5 ml ai 6 ml di sperma (anche chiamato “liquido seminale”) ed ogni millilitro contiene tra 20 e 200 milioni di spermatozoi circa. Lo sperma emesso è costituito da due parti fondamentali:
- plasma seminale: è la parte liquida dello sperma e va a costituire fino al 98% di quest’ultimo;
- spermatozoi: le cellule che “nuotano” nel plasma seminale ed hanno il compito di fecondare l’oocita femminile. Gli spermatozoi rappresentano solo tra il 2 ed il 5% del volume totale dello sperma.
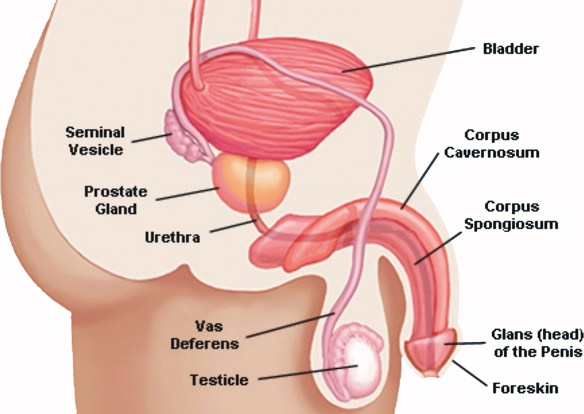
Gli spermatozoi sono prodotti nei testicoli, mentre il plasma seminale ha origine dalla fusione di:
- liquido prostatico secreto dalla prostata: rappresenta circa dal 20 al 30% del volume totale del plasma seminale;
- secrezioni delle vescicole seminali: rappresenta circa tra il 60 ed il 70% del volume totale del plasma seminale;
- liquido di Cowper prodotto dalle ghiandole bulbouretrali: rappresenta circa tra l’1 ed il 5% del volume totale del plasma seminale.
Fase di eiaculazione
Al termine della fase di emissione lo sperma si accumula nel bulbo dell’uretra a monte dell’uretra peniena, e qui viene bloccato nella sua progressione dal così detto sfintere uretrale esterno. Il reflusso verso la vescica viene impedito dalla chiusura dello sfintere uretrale interno (che promuove l’eiaculazione anterograda, cioè quella normale, ed evita l’eiaculazione retrograda). In questo momento lo sperma si trova quindi come in una camera di compressione, dove la pressione aumenta progressivamente con l’aumentare delle contrazioni dei muscoli striati perineali bulbocavernoso (BCM), ischiocavernoso e del pavimento pelvico. Lo sperma è quindi pronto ad essere emesso all’esterno grazie alla seconda fase del processo eiaculatorio: la “fase di eiaculazione”.
La fase dell’eiaculazione è caratterizzata dal superamento della resistenza dello sfintere uretrale esterno e dalla propulsione all’esterno del fluido seminale per ulteriori violente contrazioni della muscolatura sovracitata. A queste contrazioni, che sono circa una decina, è legata la sensazione del piacere orgasmico che può essere di entità e durata variabile. Ad ogni contrazione lo sperma viene emesso con più o meno forza verso l’esterno. La primissima parte dell’eiaculato – emessa generalmente nei primissimi schizzi di sperma, che sono anche i più potenti – è la più ricca in spermatozoi, la seconda parte dell’eiaculato è di principale derivazione prostatica, mentre la terza proviene dalle vescichette seminali.

L’attività del BCM è controllata dai nervi perineali, una divisione del nervo pudendo. I motoneuroni del nervo pudendo hanno il nucleo nelsegmento sacra le del cono midollare e ricevono afferenze sinaptiche modulatorie dal nervo dorsale del pene che, a sua volta, convoglia informazioni originatesi dal glande e dal solco balano-prepuziale e dall’uretra anteriore.
Le afferenze principali provengono dalla stimolazione del glande e del solco balano-prepuziale, ma anche informazioni uretrali sulla presenza del bolo seminale hanno una loro importanza. Le afferenze uretrali non segnalano a pene flaccido e quindi non possono essere evocate dalla presenza dell’urina nell’uretra. Tutte queste vie sono arrangiate in un circuito riflesso e controllano la fase finale del processo eiaculatorio.
Il processo eiaculatorio è controllato da fibre prevalentemente parasimpatiche e somatiche con origine in S2-S4 che transitano, come già detto, nel nervo pudendo. È possibile che anche terminazioni non-adrenergiche non-colinergiche (NANC) partecipino al controllo del processo eiaculatorio. E’ stata dimostrata una grave alterazione nel riflesso eiaculatorio in topi resi deficienti dell’enzima eme-ossigenasi, che determina la formazione del trasmettitore monossido di carbonio regolante l’attività del BCM. Topi resi geneticamente carenti di uno degli isoenzimi (eNOS) che favoriscono la formazione di un altro trasmettitore NANC, l’ossido nitroso (NO), hanno una maggiore attività eiaculatoria rispetto ai controlli, cosa che fa pensare che NO inibisca tonicamente l’attività pro-eiaculatoria del sistema simpatico e che la rimozione di tale freno porti ad una eiaculazione più pronta.
Gli studi su tutti i mediatori centrali coinvolti nella regolazione del processo eiaculatorio sono stati per la maggior parte condotti in modelli animali e perciò non facilmente estrapolabili all’uomo. Nel ratto, i centri spinali sono sotto stretto controllo da parte di centri corticali e sotto-corticali situati a livello del talamo, ipotalamo, amigdala e aree preottiche. Messaggi provenienti dalle aree genitali sono processati in particolare nel talamo posteriore e studi recenti dimostrano che neuroni spinotalamici lombari esprimenti il neurotrasmettitore neurochinina-1 sono precipuamente ed unicamente utilizzati per determinare il comportamento eiaculatorio.
Fra i mediatori centrali del processo eiaculatorio ha un chiaro ruolo inibitorio la serotonina (5HT) prevalentemente localizzata nel nucleo paragigantocellulare (nPGi) del midollo allungato. Neuroni di questo nucleo proiettano direttamente al midollo lombsacrale inibendo l’eiaculazione. Infatti sia gli inibitori della ricaptazione della 5HT (SSRI) sia gli agonisti dei recettori 5HT2C determinano un prolungamento dei tempi eiaculatori. Il sottotipo di recettori 5HT1A sembra stimolare invece l’eiaculazione. La dopamina (DA) ha un ruolo facilitatorio centrale sul comportamento sessuale agendo su vari nuclei sottocorticali, fra cui l’area preottica mediale (MPOA). La MPOA contiene sia recettori D1 che D2. I primi sono prevalentemente coinvolti nel favorire il fenomeno erettile, inibendo quello eiaculatorio, mentre i secondi favoriscono l’eiaculazione inibendo l’erezione. La MPOA promuove l’eiaculazione inibendo i neuroni serotoninergici del nPGi. Accanto a questi due maggiori trasmettitori vi è un ruolo specifico di molte altre sostanze fra cui l’OT viena rilasciata dall’ipofisi posteriore, anche umana, al momento dell’orgasmo e dell’eiaculazione, con un ruolo non ancora definito. L’OT può giocare un ruolo non solo nel promuovere l’emissione del bolo seminale, ma anche nel mediare la detumescenza post-orgasmica. È interessante notare che l’OT reverte l’inibizione eiaculatoria da fluoxetina, un inibitore della ricaptazione della 5HT. L’attivazione dei recettori per i cannabinoidi nel ratto ha un ruolo inibitorio su tutto il comportamento sessuale e anche su quello eiaculatorio.
Da quanto detto, si capisce come molti farmaci, legali e non, possano interferire con il processo eiaculatorio. Sostanzialmente i farmaci bloccanti i recettori α1 adrenergici inibiscono il processo dell’emissione e possono portare ad eiaculazione retrograda in vescica. Farmaci con attività antidopaminergica e serotoninergica ritardano invece i tempi eiaculatori.
Continua la lettura con: Processo eiaculatorio: come avviene l’emissione dello sperma dal pene
Leggi anche:
- Come avere un’eiaculazione più abbondante e migliorare sapore, odore, colore e densità dello sperma?
- Eiaculazione retrograda: quando lo sperma non esce o è troppo poco
- Come funziona una eiaculazione? Due eiaculazioni consecutive sono possibili?
- Sperma verde, giallo, rosso, marrone, nero, blu o color caffè: cause e cure
- Cattivi odori e sapore dello sperma: cause, rimedi e cure
- “Dottore il mio uomo non viene”: cause e terapie per eiaculazione ritardata ed assente
- Dove viene prodotto lo sperma nel corpo umano?
- Cosa contiene lo sperma?
- Come cambia lo sperma negli anni? Quantità, consistenza ed altre caratteristiche
- Liquido seminale (sperma) trasparente ed acquoso: cause e cure
- Quanto sperma viene emesso con una singola eiaculazione?
- Quanti spermatozoi vengono emessi con una singola eiaculazione?
- Differenza tra eiaculazione retrograda e aneiaculazione
- Eiaculazione retrograda: cure e complicanze fisiche e psicologiche
- Come avere la più potente erezione della tua vita senza farmaci
- Come avviene l’eiaculazione maschile [VIDEO] Attenzione: immagini sessualmente esplicite
- Tutte le terapie della disfunzione erettile (impotenza)
- Tutti i farmaci usati nella disfunzione erettile
- Differenza tra spermatorrea, eiaculazione, polluzione
- Spermatorrea: la perdita involontaria di sperma senza eccitazione sessuale
- Polluzione notturna maschile e femminile: cos’è e perché avviene
- La disfunzione erettile e sue ripercussioni nella coppia
- Terapia psicosessuale nella disfunzione erettile
- Mancata erezione da ansia da prestazione: 24 modi per combatterla
- Vincere l’ansia da prestazione sessuale con il sano egoismo
- Tecniche mentali per sconfiggere l’ansia da prestazione sessuale
- Ansia da prestazione sessuale: cos’è e come combatterla
- Ansia da prestazione sessuale: come sconfiggerla per sempre?
- Ansia da prestazione femminile: perché viene e come si supera?
- Ecografia dinamica peniena: a che serve e come si svolge l’esame?
- Disfunzione erettile: terapia con farmaco iniettato nel pene, durata erezione, effetti collaterali
- Disfunzione erettile: alprostadil per via transuretrale (MUSE®)
- Disfunzione erettile: terapia con vacuum device (dispositivo sottovuoto)
- Disfunzione erettile: impianto chirurgico di protesi peniena
- Com’è fatta e come funziona una protesi peniena idraulica
- Erezione di pene con protesi peniena [VIDEO] Attenzione: immagini sessualmente esplicite
- Quanto deve durare un rapporto sessuale prima che si parli di eiaculazione precoce?
- Quanto a lungo può durare una erezione del pene?
- Anamnesi medica e sessuologica nella diagnosi della disfunzione erettile
- Esame obiettivo nella diagnosi della disfunzione erettile
- Accertamenti ematochimici e ormonali nella diagnosi della disfunzione erettile
- Iniezione di alprostadil (PGE1) nella diagnosi della disfunzione erettile
- Disfunzione erettile: registrazione delle erezioni con erettometria notturna (Rigiscan®)
- Visita andrologica completa di pene e testicoli [VIDEO]
- Esplorazione rettale digitale della prostata [VIDEO]
- Esplorazione rettale digitale della prostata: fa male? A che serve?
- PSA totale e free alto: capire i risultati dell’esame e rischio di tumore alla prostata
- Prostata ingrossata ed infiammata: ecco cosa fare per mantenerla in salute
- Ecografia prostatica transrettale: come si svolge, è dolorosa, a che serve?
- Disfunzione erettile: ecografia colordoppler dinamica del pene
- Disfunzione erettile: arteriografia, cavernosometria, cavernosografia, esami neurofisiologici
- Crisi di mezza età maschile: sintomi, quanto dura, depressione
- Crisi di mezza età maschile: come superarla?
- Differenza tra la crisi di mezza età maschile e femminile
- Come confortare vostro marito durante la crisi di mezza età
- Crisi di mezza età maschile: come influisce sul matrimonio e come superarla?
- Differenze tra menopausa ed andropausa: come cambia la sessualità nell’uomo e nella donna
- Andropausa (menopausa maschile): cos’è, a che età, sintomi e cura
- Andropausa precoce: quali sono i sintomi ed i rimedi
- Aumentare la lunghezza del pene e potenziare erezione e piacere sessuale senza chirurgia
- Le dimensioni del pene contano o no? Le confessioni senza censura delle mie pazienti
- Disfunzione erettile (impotenza): cause, prevenzione e cure
- Masturbazione compulsiva e dipendenza dalla pornografia online causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Integratori per aumentare l’erezione e combattere la disfunzione erettile
- Meglio Viagra, Cialis, o Levitra per trattare la disfunzione erettile? Un utile confronto tra i tre farmaci
- La qualità dell’erezione del pene determina il grado di piacere femminile?
- I farmaci per la disfunzione erettile determinano subito erezione?
- Citrullina: alimenti, integratore, a cosa serve, erezione, bodybuilding, dose
- Ginseng: proprietà, dosaggio, controindicazioni, effetti collaterali
- Ginkgo biloba: a cosa serve, indicazioni, dosaggio, effetti collaterali
- Maca peruviana: dosaggio, proprietà, fertilità, dimagrire, controindicazioni
- Come misurare correttamente la lunghezza del pene
- Cattivi odori del pene: cause e consigli per neutralizzarli
- Com’è fatta e come funziona una protesi peniena idraulica
- Cosa NON devi assolutamente fare prima di un rapporto sessuale
- Le 7 cose che ti succedono quando sei eccitato senza che tu te ne renda conto
- Mappa delle zone erogene femminili: scopri i punti che la fanno impazzire
- Zone erogene femminili: scopri i punti insospettabili che le danno piacere
- L’uomo costretto ad amputare il pene a causa di un’overdose di Viagra
- Come funziona l’erezione del pene?
- Erezione debole o assente da cause psicologiche: cura e rimedi
- Anorgasmia: quando manca l’orgasmo, cause e rimedi
- L’orgasmo femminile è tutta questione di ritmo
- Lui ha il pene piccolo? I 6 trucchi per raggiungere lo stesso l’orgasmo
- Le 6 cose che gli uomini con il pene piccolo vogliono che la donna sappia
- Micropene: intervista a due uomini che hanno il pene piccolo
- Le donne rivelano le 16 piccole cose che rendono un uomo irresistibile
- Erezioni del mattino: che indicano? Devono essere sempre presenti?
- Erezioni notturne involontarie, frequenti e continue: cosa indicano?
- Erezioni notturne dolorose, bisogno di urinare e ipertrofia prostatica
- Erezione del pene: come mantenerla più a lungo possibile
- Erezione maschile: durata media con e senza stimolazione
- Erezione maschile: quando avviene
- Erezione del pene: come provocarla
- Il punto G femminile: come trovarlo e stimolarlo e quali sono le posizioni sessuali che più lo eccitano
- Tefina, il Viagra al femminile per le donne che faticano a raggiungere l’orgasmo
- Quando manca l’orgasmo
- Curare la disfunzione erettile (impotenza) con l’esercizio fisico e l’alimentazione
- “Dottore, il mio pene si sta accorciando”: la Sindrome della retrazione genitale
- L’erezione deve essere rigida dall’inizio alla fine del rapporto sessuale?
- Qual è il record mondiale di masturbazione maschile?
- Qual è il record di distanza per uno schizzo di sperma?
- Prima volta e sesso: consigli su come introdurre il pene in vagina
- Fino a che eta l’uomo può avere erezioni?
- I farmaci per la disfunzione erettile sono pericolosi per il cuore?
- Il varicocele può avere conseguenze sulla attività sessuale?
- Esistono cibi in grado di migliorare davvero la prestazione sessuale?
- Quali farmaci possono danneggiare l’erezione?
- Fumo ed alcool causano disfunzione erettile (impotenza)?
- I farmaci contro l’impotenza comprati su internet sono sicuri?
- Ciclismo e bicicletta possono causare disfunzione erettile?
- Le dimensioni del pene determinano il grado di piacere femminile?
- L’eiaculazione precoce è un sintomo di disfunzione erettile?
- Yoni: il massaggio vaginale per raggiungere il benessere psicofisico
- Lingam, il massaggio tantrico del pene
- Massaggio tantra: cos’è e come si fa?
- Kundalini: il massaggio tantra dei genitali
- Il pene può essere allungato o no?
- Il pene è un muscolo o no? Cos’è il pene?
- Si inserisce 15 aghi nel pene: “Non riuscivo a smettere, mi dava piacere”
- Perché l’uomo può avere figli per tutta la vita e la donna no?
- Fino a che età un uomo può avere figli?
- Misurare la lunghezza del pene: l’errore di premere sul pube
- Come misurare correttamente la circonferenza del pene
- Quali sono le misure medie della circonferenza del pene?
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su Mastodon, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
