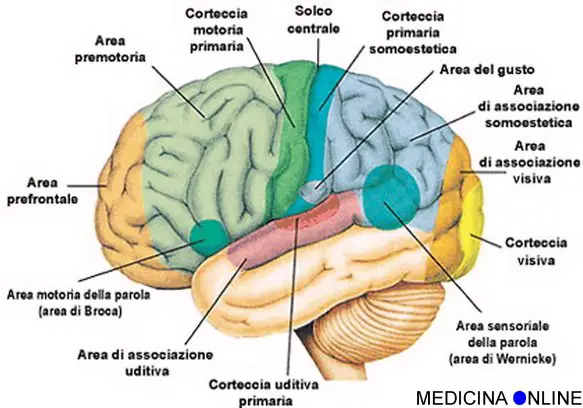
 Con “sindrome frontale” (o “sindrome prefrontale”, precedentemente chiamata “sindrome pseudodepressiva” o “sindrome pseudopsicopatica” o “sindrome disesecutiva”) si indica in neurologia e psichiatria un quadro clinico caratterizzato da deficit cognitivi e/o disturbi comportamentali, emotivi e motori di vari tipi, causati da lesioni a livello della corteccia prefrontale del cervello. Per comprendere meglio il concetto di “ipofrontalità“, è utile ricordare al lettore che la “corteccia prefrontale” (o “lobo prefrontale”) è la parte anteriore del lobo frontale, il più grande dei quattro lobi del cervello. La corteccia prefrontale è implicata in molte funzioni cerebrali superiori e complesse, tra cui:
Con “sindrome frontale” (o “sindrome prefrontale”, precedentemente chiamata “sindrome pseudodepressiva” o “sindrome pseudopsicopatica” o “sindrome disesecutiva”) si indica in neurologia e psichiatria un quadro clinico caratterizzato da deficit cognitivi e/o disturbi comportamentali, emotivi e motori di vari tipi, causati da lesioni a livello della corteccia prefrontale del cervello. Per comprendere meglio il concetto di “ipofrontalità“, è utile ricordare al lettore che la “corteccia prefrontale” (o “lobo prefrontale”) è la parte anteriore del lobo frontale, il più grande dei quattro lobi del cervello. La corteccia prefrontale è implicata in molte funzioni cerebrali superiori e complesse, tra cui:
- pianificazione dei comportamenti cognitivi complessi;
- espressione della personalità;
- presa delle decisioni;
- moderazione della condotta sociale;
- controllo degli impulsi antisociali;
- adeguamento del comportamento alla situazione.
La corteccia prefrontale si suddivide in due regioni:
- corteccia prefrontale dorsolaterale;
- corteccia prefrontale orbitofrontale o ventromediale.
Ognuna di queste regioni ha compiti specifici.
Funzioni della corteccia prefrontale dorsolaterale
La corteccia dorsolaterale comprende le aree di Brodmann dalla 9 alla 12 e dalla 45 alla parte superiore dell’area 47; si estende fino al giro frontale superiore, al giro frontale medio ed al giro frontale inferiore. La corteccia dorsolaterale è una delle componenti più importanti dei processi esecutivi umani, come elaborazione di strategie, pianificazione, astrazione e flessibilità cognitiva. E’ necessaria anche al corretto funzionamento della “working memory”. La working memory è una memoria a breve termine che permette l’immagazzinamento di informazioni attuali in entrata ed allo stesso tempo il loro recupero e comparazione dalla memoria a lungo termine. La working memory, comparando l’azione attuale con quelle passate (cioè l’esperienza), è fondamentale per pianificare una azione efficace, che percorra strade diverse da quelle che in passato si siano rivelate sbagliate.
Funzioni della corteccia prefrontale orbitofrontale o ventromediale
La corteccia orbitofrontale o ventromediale occupa la parte inferiore l’area 47 di Broadman e quelle mediali delle aree da 9 a 12. E’ coinvolta nei processi di riconoscimento emotivo e di decisione grazie al mantenimento in memoria dell’associazione tra un dato stimolo familiare e la sua eventuale risposta gratificante. In pratica questa parte di corteccia paragona esperienze interne e quelle esterne, permettendo di compiere una valutazione sociale che consente al soggetto di agire in modo adeguato in base alle circostanze, fornendo quindi un comportamento sempre “sociale”. Questa parte si attiva specie quando il soggetto è costretto ad operare una decisione in mancanza di precise informazioni esterne, quindi deve prendere scelte basandosi maggiormente sulla “sensazione” e sulla “gratificazione” più che sulle conseguenze logiche del proprio gesto.
Il lobo orbitofrontale presenta molte proiezioni verso i centri emotivi e sembra permettere la modulazione di una data reazione emotiva in base alla circostanza: in pratica inibisce le reazioni emotive non “sociali”, coordinandole con gli stimoli provenienti dal mondo esterno per rendere le azioni adeguate al contesto. Ad esempio spinge l’individuo a non ridere felice durante un funerale o a non provare rabbia quando si osserva un neonato che dorme tranquillo.
Da quanto detto si comprende che la corteccia prefrontale orbitofrontale è un vero e proprio centro di controllo di regolazione della maggioranza dei comportamenti sociali di un individuo. Infine la corteccia orbitofrontale sembra essere coinvolta nei processi di risoluzione dei problemi (“problem solving“).
Danni al lobo prefrontale
Danni al lobo prefrontale possono essere determinati da varie cause: traumi, tumori, ischemie, emorragie ed ictus cerebrali. Sembrerebbe che anche molte dipendenze come da droghe (eroina, cocaina…), ma anche nuove dipendenze come quella da masturbazione compulsiva, da gioco d’azzardo, da shopping compulsivo e altri comportamenti ossessivi compulsivi, possano cronicamente determinare un danno irreversibile a queste zone, contribuendo alla già ridotta capacità di giudizio che hanno questi soggetti, portando a quella che viene chiamata “sindrome frontale” o “ipofrontalità”.
Leggi anche:
- Pornografia, masturbazione e dopamina: le droghe che distruggono il cervello
- Dipendenza dal porno online: ecco perché è così facile cadere nel vortice della masturbazione compulsiva che porta all’impotenza. I pensieri di un mio paziente masturbatore cronico
- Mi masturbo una volta al giorno: soffro di masturbazione compulsiva o no?
- Le confessioni di un mio paziente masturbatore cronico
- Come smettere di masturbarsi e di guardare porno online in 14 passaggi
- Pornografia e masturbazione compulsiva danneggiano il cervello la sindrome frontale
Sindrome frontale o ipofrontalità
Da quanto detto fino ad ora, dovrebbe apparire chiaro al lettore quanto il corretto funzionamento dell’intera corteccia prefontale sia importante – anzi essenziale – per una normale vita “sociale”. In presenza di alterazioni nella corteccia prefrontale possono risultare compromesse anche in modo grave ed irreversibile le capacità attentive e di pianificazione delle azioni, oltre alla capacità di problem solving con tendenza alle perseverazioni nei propri errori. Il soggetto con sindrome frontale, specie se ad essere danneggiata è la parte orbitofrontale, manifesta eccessiva disinibizione, instabilità affettiva, modificazioni della personalità, comportamenti non congrui alla situazione, comportamenti antisociali e persino illegali.
Epidemiologia
La sindrome frontale colpisce con maggior frequenza i giovani di sesso maschile e d’età compresa tra i 15 ed i 24 anni. Nei casi in cui la sindrome frontale è conseguenza di un disturbo cerebrovascolare, i soggetti più colpiti sono quelli predisposti appunto ai disturbi cerebrovascolari, cioè anziani, ipertesi, obesi, diabetici e chi ha ictus cerebrali pregressi e/o famigliarità con queste patologie.
Cause della sindrome frontale
Le cause della sindrome frontale sono:
- gravi traumatismi cranici che possono essere causati da impatti non solo anteriori ma anche posteriori, per via dello scuotimento del cervello che avviene all’interno della scatola cranica, la cui superficie interna è relativamente regolare nelle zone posteriori e più irregolare in quelle anteriori. Questa caratteristica anatomica spesso determina la lesione dei lobi frontali contro le prominenze ossee anteriori (lesioni da contraccolpo);
- ictus cerebrale ischemico che emorragico nel territorio delle arterie cerebrali anteriori, medie e in quello dell’arteria comunicante anteriore;
- tumori cerebrali di vario tipo: meningiomi, astrocitomi, gliomi, sia in sede frontale che in altre sedi, se comprimono le strutture anteriori;
- morbo di Alzheimer;
- vari tipi di demenze (demenze senili, a corpi di Lewy);
- malattia di Pick (demenza degenerativa di tipo NADD), che comporta una degenerazione cellulare del tessuto dei lobi frontali e dunque una sintomatologia del tutto simile a quella della sindrome frontale;
- degenerazione del lobo frontale (FLD): una “demenza a tipo lobo frontale” che comporta un quadro clinico caratterizzato da precoci ed ingravescenti modificazioni della personalità, mancanza di critica e progressiva disgregazione del linguaggio;
- atrofia lobare;
- disfunzioni metaboliche;
- intossicazioni;
- patologie infettive virali o batteriche;
- leucotomia, lobotomia o lobectomia frontale.
Come già precedentemente affermato, sembrerebbe che anche molte dipendenze da sostanza (ad esempio da cocaina o da eroina), ma anche dipendenze comportamentali (ad esempio masturbazione compulsiva associata a visione prolungata nel tempo di pornografia online, disturbo da gioco d’azzardo, dipendenza da videogiochi ed altri comportamenti ossessivi compulsivi), possano cronicamente determinare un danno irreversibile a queste zone (in particolare alla corteccia prefrontale orbitofrontale) e determinare la sindrome frontale di tipo disinibito (vedi paragrafi seguenti).
Leggi anche:
- Morbo di Alzheimer: cause, sintomi, decorso, terapie
- Emorragia cerebrale: cause, sintomi premonitori, diagnosi e cura
- Emorragia cerebrale da caduta e trauma cranico: sintomi, diagnosi e cure
- Emorragia cerebrale: non operabile, coma, morte, si può guarire?
Fattori di rischio
Come abbiamo visto, le cause di sindrome frontale sono molte, quindi, in base all’eziologia, i fattori di rischio sono diversi. Ad esempio nei casi di sindrome frontale da traumi, fattori di rischio tipici sono:
- sesso maschile;
- età < 40 anni;
- attività sportiva o lavorativa che espone la testa a traumi, come automobilismo o football americano.
Nei casi in cui la sindrome frontale è conseguenza di un disturbo cerebrovascolare o di una degenerazione progressiva, i soggetti più colpiti sono quelli che presentano i seguenti fattori di rischio:
- età avanzata;
- ipertensione arteriosa;
- obesità;
- fumo di sigaretta e droghe;
- diabete;
- malattie neurologiche progressive;
- ictus cerebrali pregressi;
- famigliarità con queste patologie.
In altri casi possibili fattori di rischio sono:
- uso di droghe (ad esempio eroina o cocaina);
- comportamenti ossessivi compulsivi e nuove dipendenze come masturbazione compulsiva, fruizione compulsiva di pornografia online, dipendenza da internet e gioco d’azzardo patologico.
Sintomi della sindrome frontale
I sintomi tipici della sindrome frontale sono:
- comportamento impulsivo con poca attenzione alle conseguenze;
- inadeguato impiego di strategie di problem solving con tendenza alle perseverazioni nei propri errori;
- eccessiva disinibizione;
- instabilità affettiva;
- comportamento compulsivo spesso fino alla perdita del controllo;
- comportamento emotivamente labile, improvvisi ed imprevedibili cambiamenti di umore;
- confabulazione: il malato “falsifica” i propri ricordi colmando alcune lacune di memoria con invenzioni fantastiche e mutevoli;
- anosodiaforia: il soggetto è indifferente di fronte alla propria malattia;
- anosognosia: il soggetto ha scarsa consapevolezza di avere un deficit cognitivo;
- incapacità di astrazione e di pianificazione;
- perseverazioni e mancanza di flessibilità nella formulazione e nell’uso di strategie cognitive;
- abulia: mancanza o deficit di volontà nel prendere una decisione o eseguire una azione;
- incapacità di inibire risposte comportamentali ed emotive incongrue con l’ambiente e la situazione stimolo (il soggetto compie atti che non dovrebbero essere compiuti in determinate situazioni, arrivando anche a comportamenti sconsiderati o illegali);
- alterazione della personalità e del tono dell’umore con manifestazioni positive (stati maniacali) e/o negative (stati depressivi);
- deficit di focalizzazione e mantenimento dell’attenzione volontaria;
- attenzione automatica patologicamente intensificata;
- l’intelligenza può essere deficitaria, ma spesso il paziente frontale presenta un Q.I. del tutto normale ed in alcuni casi anche superiore alla media;
- comportamento d’uso e d’imitazione (ecoprassia, cioè ripetizione di gesti ed ecolalia, cioè ripetizione verbale);
- deteriorata capacità di giudizio, che porta a decisioni perfino disastrose, pericolose, ripetitive e/o illegali.
Questi sintomi sono a volte associati a:
- deficit motori ed oculomotori;
- reduplicazione (convinzione che le persone familiari siano sostituite da impostori e/o che l’ambiente circostante si situato in un luogo diverso da quello dove si trova oggettivamente);
- somatoparafrenia: incapacità di riconoscere parti del proprio corpo;
- grasping involontario e gropping: attrazione verso gli oggetti in movimento;
- attenzione automatica patologicamente intensificata.
In realtà non tutti i pazienti con sindrome prefrontale hanno gli stessi identici sintomi. Sintomi diversi sono infatti manifestati in base alla parte specifica di corteccia prefrontale coinvolta: quella dorsolaterale o quella orbitofrontale.
Danni della corteccia prefrontale dorsolaterale
In particolare i soggetti con lesioni della corteccia prefrontale dorsolaterale presentano tipici “comportamenti perseverativi”, cioè non riescono a ricordare le esperienze passate e di conseguenza continuano a comportarsi nel medesimo modo reiterando un comportamento, seppur sbagliato o comunque inefficace. In pratica questi soggetti “perseverano negli stessi errori”, non imparando dall’esperienza. L’alterazione della “working memory” prima citata, determina infatti nel paziente la mancanza di orientare il comportamento verso uno scopo attraverso azioni coordinate e strategiche. Danni a questa parte della corteccia prefrontale risultano anche in un deficit del soggetto di monitorare il decorso dell’azione che si svolge e di passare da un piano meno efficace ad uno più efficace: di conseguenza il comportamento del paziente con lesioni dorsolaterali appare rigido, caotico, confuso ed in definitiva ben poco efficiente nel raggiungere il suo scopo.
Danni della corteccia prefrontale orbitofrontale
I soggetti con lesioni situate nella corteccia prefrontale orbitofrontale mostrano invece incapacità di gestione della vita quotidiana e deficit nella regolazione di comportamenti che si adattano alle circostanze sociali. Le emozioni espresse possono non essere congrue con la situazione che si sta vivendo, ad esempio si può essere felici al funerale di un caro amico. In pratica le emozioni espresse sono identificate come “non sociali” dalle altre persone. Alcuni pazienti non sono capaci di prendere decisioni poiché non integrano le informazioni emotive e sociali, per questo è possibile che risultino incapaci di fare scelte appropriate alle circostanze e di modulare il comportamento in modo adattivo nel rispetto delle norme sociali. Il comportamento del soggetto con danni orbitofrontali, non rispondendo più al normale controllo delle azioni impulsive, rischia di avere comportamenti nel migliore dei casi considerati “assurdi”, “grotteschi”, “strani”, mentre nel peggiore dei casi antisociali e perfino illegali. In molti casi il soggetto perde il contatto con la realtà e compie gesti irresponsabili e pericolosi senza riuscire a valutare la gravità delle proprie azioni.
Tipo di sindrome prefrontale in base alla localizzazione del danno
In base alle diverse localizzazioni del danno, viste nei paragrafi precedenti, la sindrome prefrontale viene a volte divisa in tre tipologie fondamentali, legate a lesioni anatomo-patologiche diverse:
- Sindrome prefrontale di tipo disesecutivo (lesioni della corteccia prefrontale dorsolaterale): diminuite capacità di giudizio, pianificazione, insight e organizzazione temporale; perseverazione cognitiva; deficit della programmazione motoria (può includere afasia e aprassia); diminuita cura della propria persona.
- Sindrome prefrontale di tipo apatico (lesioni della corteccia prefrontale mediale, connessione tra cingolo e area motoria supplementare): diminuita spontaneità; diminuita produttività verbale (incluso il mutismo); diminuito comportamento motorio (inclusa l’acinesia); incontinenza urinaria; diminuita prosodia spontanea, aumentata latenza di risposte.
- Sindrome prefrontale di tipo disinibito (lesioni della corteccia orbitofrontale): comportamento disinibito, con scarso controllo degli impulsi e dei freni inibitori, facile irritabilità ed aggressività, euforia; distraibilità; labilità emozionale; nei casi più gravi comportamenti estremamente antisociali, violenti e illegali e assoluta noncuranza dell’altro, fino ad arrivare alla psicopatia (denominata “sociopatia acquisita” da Antonio Damasio).
Diagnosi di sindrome frontale
I test maggiormente utilizzati per la rilevazione di deficit frontali-esecutivi sono i seguenti:
Test per rilevare deficit nelle inferenze di ordine superiore
- Test verbali (test delle metafore o dei proverbi, Benton, 1968);
- Stime cognitive (Shallice e Evans, 1978; i pazienti tendono a dare una stima decisa ma errata);
- Test non verbali (Prove di classificazione di scelta (Weigl, Goldstein, Schreerer, Color form sorting test, 1941).
Test per valutare la formulazione di strategie
- Test di fluenza verbale (semantica e fonemica, Milner, 1964. I pazienti tendono ad avere una prestazione buona nel compito semantico e deficitaria in quello fonetico, trattandosi di strategia inconsueta, Benton, 1968) ;
- Test della Torre di Londra (capacità di pianificazione, TOL, Shallice, 1982);
- Prova di numerazione al contrario .
Test per valutare la flessibilità strategica e le perseverazioni
- Wisconsin Card Sorting Test (WCST, flessibilità strategica e perseverazioni) (Grant e Berg, 1948, Berg, 1948).
Test per valutare le funzioni attentive
- Matrici attentive (attenzione selettiva spaziale);
- Test di Posner (specifico per l’attenzione spaziale);
- Test di Treisman (Ricerca parallela di un item in presenza di distrattori);
- Test di Steinman (ricerca seriale autoterminante di un item);
- Stroop test (attenzione selettiva) I pazienti tendono ad aver Tr molto alti, per manifesta incapacità di inibire l’informazione irrilevante. Essi tendono inoltre a non peggiorare la propria prestazione, al contrario dei normali, se sottoposti ad una versione particolare del test, lo “Stroop con priming negativo”. Si tratta di una variante della prova che prevede che il paziente debba denominare un colore che era stato inibito per denominare quello precedente: ROSSO VERDE BLU GIALLO;
- Test di Simon (selezione degli stimoli ed inibizione delle risposte);
- Test per l’esame dell’attenzione (TEA);
- Trail making test (I pazienti tendono ad avere una prestazione nella norma nel test A e una prestazione scadente in quello B. Quindi un tempo B-A molto elevato può essere un indizio di deficit frontale).
Test per valutare l’orientamento
- Benton temporal orientation test;
- Wechsler memory scale-R information and orientation questions.
Test particolarmente ecologici per valutare le strategie utilizzate per organizzare materiale non strutturato
- Uses for object test (Getzels e Jackson, 1962; Guilford et al., 1978);
- The Self-Ordered Pointing Task (Petrides e Milner, 1982);
- Behavioural assessment of disexecutive syndrome (Wilson, Alderman, Burgess, Emslie ed Evans, 2002).
A questi test neuropsicologici si possono affiancare dei test di personalità, soprattutto nel caso si sospetti che il paziente abbia delle turbe psicologiche che vadano oltre i problemi cognitivi di comune riscontro: ad esempio test Minnesota multiphasic personality inventory (MMPI). Qualora il paziente sia considerato dal medico potenzialmente violento, si può somministrare l’Hare psychopathy checklist, per valutare la sua pericolosità sociale.
Diagnosi differenziale
Per una corretta diagnosi di sindrome frontale, è necessaria distinguerla da patologie che possono avere sintomi in comune, tra cui:
- schizofrenia: è caratterizzata anch’essa da deficit attentivi e da deficit nell’intelligenza sociale ma spesso presenta deliri sistematici ed assenza di lesioni. Il substrato biologico tra sindrome frontale e schizofrenia potrebbe comunque essere parzialmente comune visto che una delle teorie eziologiche della schizofrenia è quella dell’ipometabolismo frontale;
- depressione: alcuni sintomi associati alla sindrome frontale possono essere uguali agli stati depressivi di natura non lesionale, tuttavia nella sindrome frontale non si riscontra una visione negativa di sé e del mondo, né intenzioni suicide, né sentimenti di colpa che invece sono spesso presenti nella depressione;
- stati maniacali dovuti a disturbi bipolari;
- disturbi di personalità: come ad esempio il disturbo antisociale di personalità;
- abuso di sostanze: pur essendo l’abuso cronico di sostanze forse alla base di un danno alla corteccia prefrontale, le due condizioni devono essere comunque differenziate e, casomai, solo in un secondo tempo correlate;
- amnesie e problemi di memoria: i problemi di memoria presenti nei pazienti frontali sono caratterizzati da difficoltà nelle strategie di organizzazione della informazione in input e nella rievocazione del materiale già appreso, quindi sono generalmente di tipo diverso rispetto alle classiche amnesie;
- normale invecchiamento: i normali processi di invecchiamento causano spesso un deficit nelle funzioni esecutive che è fisiologico e legato alla senescenza quindi non devono essere confusi con la sindrome frontale.
Va comunque ricordato che alcune di queste patologie possono essere presenti anche CONTEMPORANEAMENTE alla sindrome frontale, rendendo la diagnosi differenziale di certo più complessa. Ad esempio un paziente può avere un disturbo della personalità o una depressione ed ANCHE una sindrome prefrontale. Per approfondire:
- Depressione maggiore e minore, suicidio, diagnosi e cura: fai il test e scopri se sei a rischio
- Che cos’è il Disturbo ossessivo-compulsivo di personalità, come si riconosce, come si cura e come si distingue dal Disturbo ossessivo-compulsivo
- Schizofrenia: sintomi iniziali, violenza, test, cause e terapie
- Disturbo ossessivo-compulsivo: ripetere, ripetere e ripetere ancora all’infinito un gesto. Differenze col disturbo di personalità ossessivo-compulsivo
- Indifferenza ed anaffettività: ecco come si manifesta il disturbo schizoide di personalità
ATTENZIONE: per essere sicuri che le prestazioni deficitarie di un soggetto non siano dovute ad incapacità di comprensione delle consegne o da incapacità motoria escludere deficit quali, ad esempio:
- afasia: il medico deve accertarsi che il paziente non esegua correttamente un compito (ad esempio stime cognitive o Wisconsin card sorting test) poiché non in grado di comprendere le istruzioni necessarie al suo svolgimento (ad esempio nel caso di una afasia sensoriale);
- aprassia: può compromettere negativamente l’esecuzione dei test che richiedono capacità motorie, fornendo dei falsi positivi per la sindrome frontale.
Terapia e riabilitazione
Il trattamento della sindrome frontale è purtroppo lungo, complesso, laborioso e spesso solo parzialmente fruttuoso, visto che – soprattutto in caso di danno esteso e/o cronico – una cura che ristabilisca completamente le funzioni perse è spesso impossibile. La cura necessita spesso di svariate figure professionali (neurologo, psichiatra, psicologo, logopedista…) e non è unica ed onnicomprensiva di tutta la sintomatologia ma multidisciplinare e mirata ad apportare benefici ai singoli sintomi.
- TRATTAMENTO DELL’ABULIA: mirato a rendere il paziente più attivo, più indipendente e meno inconcludente, mettendo in dubbio le sue interpretazioni erronee, e fornendogli motivazioni e gratificazioni esterne che compensino la mancanza di motivazione interna. Efficaci si sono dimostrate attività programmate guidate che strutturino la giornata e procedure o diagrammi di monitoraggio grafico che il paziente possa riesaminare giornalmente per rilevare i progressi (feedback).
- TRATTAMENTO DELL’ANOSOGNOSIA: mirato a lasciare che il paziente valuti le proprie capacità in ambienti realistici e significativi; non essere all´altezza delle proprie aspettative può avere un forte impatto con la consapevolezza che ha dei propri deficit.
- TRATTAMENTO DELLA SOMATOPARAFRENIA: mostrare al paziente con l´uso di specchi che la parte del corpo disconosciuta è attaccata al resto del corpo.
- TRATTAMENTO DELLA PERSEVERAZIONE: il disturbo è gestito piuttosto che trattato. Famiglie e staff terapeutico devono continuamente dirigere il paziente lontano dalle idee e dai comportamenti su cui si è fissato.
- TRATTAMENTO DELLA COSTRIZIONE IDETICA: utilizzo di tecniche (ad esempio brainstorming) per insegnare un problem solving non astratto ma tratto dall’ambiente domestico e lavorativo, associato al pensiero creativo. Efficace anche la programmazione di piani che consistono in una graduale modificazione del comportamento attraverso l´aggiunta di complicazioni comportamentali.
- TRATTAMENTO DELLA DISINIBIZIONE DEGLI IMPULSI: è importante anticipare il fatto che la totale eliminazione della impulsività esagerata, ove presente, è improbabile nella maggioranza dei casi. Comunque vengono utilizzate varie strategie come la “tecnica del time-out” (sospensione e riduzione della stimolazione ambientale portando il paziente in un luogo solitario e quieto e/o concedendogli tempo perché si ristabilizzi) oppure quella della “disapprovazione e approvazione sociale” e la creazione di situazioni simulate con insegnamento ed analisi di comportamenti adeguati alle circostanze, con distinzione da quelli inadeguati. I pazienti frontali sono comunque poco sensibili sia ai rinforzi cognitivi che materiali mentre risultano attratti dai rinforzi immediati soprattutto sessuali.
In base alla causa a monte che ha determinato il danno neurologico, possono essere usate altre varie strategie terapeutiche come quelle chirurgiche (ad esempio in caso di cancro o ictus cerebrale), quelle farmacologiche (ad esempio uso di vari tipi di farmaci antidepressivi) e/o psicologiche (ad esempio medicina narrativa e psicoterapia cognitivo-comportamentale). Per approfondire:
- Medicina Narrativa: cos’è ed a cosa serve?
- Psicoterapia cognitivo-comportamentale: lo schema comportamentale diventa sintomo
- Emorragia cerebrale: operazione e tempi di riassorbimento
- Farmaci antidepressivi: cosa sono, a cosa servono e quali tipi esistono
- Sostanze naturali ad azione antidepressiva
- Farmaci Inibitori Selettivi della Ricaptazione della Serotonina (SSRI): cosa sono ed a che servono
- Antidepressivi SSRI: meccanismo d’azione e farmacocinetica
- SSRI: efficacia in depressione, disturbo ossessivo compulsivo, ansia ed eiaculazione precoce
Prognosi
Come già detto, la cura di una sindrome prefrontale è spesso difficile e laboriosa ma le possibilità di ripresa dipendono fortemente dalla causa a monte che l’ha determinata. In caso di trauma cranico e di accidente cerebrovascolare le probabilità di un recupero funzionale post-acuto sono positive ma dipendono da diversi fattori variabili come natura e diffusione della lesione, età, scolarità, livello cognitivo premorboso, fattori individuali e molti altri. Nel caso di una patologia degenerativa, data la natura ingravescente dei sintomi, la possibilità di ripresa risulta nulla anzi i sintomi tenderanno a peggiorare nel tempo. Nel caso di un danno derivante da uso di sostanze o comportamenti compulsivi (ad esempio masturbazione compulsiva), un approccio farmacologico e psicoterapico è in grado quantomeno di fermare la progressione dei sintomi ed aspirare ad alcuni seppur piccoli miglioramenti.
Sindrome frontale nel cinema
Un riferimento all’sindrome frontale è presente nel film del 2018 di Pupi Avati “Il fulgore di Dony“, in cui il protagonista maschile (SPOILER), a causa di un trauma cerebrale che coinvolge la corteccia frontale, inizia a soffrire di atassia progressiva ed appunto sindrome frontale.
Per approfondire:
- Lobi del cervello: anatomia, funzioni, immagini e patologie in sintesi
- Lobo frontale: anatomia, aree, funzioni, patologie in sintesi
- Corteccia prefrontale: anatomia, funzioni, memoria, danni
- Pornografia e masturbazione compulsiva danneggiano il cervello: la sindrome frontale
- Pornografia, masturbazione e dopamina: le droghe che distruggono il cervello
- Differenza tra morbo di Alzheimer, demenza senile, vascolare e reversibile
- Demenza senile: cause, sintomi, decorso e cure
- Demenza da corpi di Lewy: cause, decorso, Parkinson, aspettativa di vita
Leggi anche:
- Com’è fatto il cervello, a che serve e come funziona la memoria?
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Gangli della base (nuclei della base): localizzazione, funzioni, patologie
- Differenza tra cervello e encefalo: anatomia e funzioni in sintesi
- Differenza tra proencefalo, mesencefalo, romboencefalo, telencefalo, diencefalo
- Corteccia uditiva primaria e secondaria: anatomia e funzioni in sintesi
- Sistema uditivo centrale e periferico: componenti e percorso del suono
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Tronco cerebrale (mesencefalo, ponte e bulbo) anatomia e funzioni in sintesi
- Sistema dopaminergico: i circuiti nervosi della dopammina
- In quale parte del cervello risiede la tua memoria?
- Sostanza grigia del cervello: cos’è ed a che serve?
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Aneurisma cerebrale rotto e non rotto: cause, sintomi, diagnosi e cura
- Che cos’è un attacco ischemico transitorio (TIA)? Impara a riconoscerlo e potrai salvare una vita, anche la tua
- Differenza tra morte cerebrale, stato vegetativo e coma
- Differenza tra stato vegetativo, di minima coscienza, coma, sonno e stato soporoso
- Stenosi carotidea, placche, ictus cerebrale ed attacco ischemico transitorio (TIA)
- Ictus, emorragia cerebrale cerebrale e TIA: cosa fare e cosa assolutamente NON fare
- Poligono di Willis: anatomia e varianti anatomiche
- Emorragia subaracnoidea: cause, sintomi, diagnosi e cura
- Morte cerebrale: diagnosi, sintomi, risveglio, durata, si può guarire?
- Coma da emorragia cerebrale: quanto può durare?
- Differenza tra emiplegia, emiparesi, diplegia, paraplegia, tetraplegia
- Differenza emiparesi, diparesi, tetraparesi, monoparesi, triparesi
- Tetraplegia: significato, cause, cure e riabilitazione
- Emiplegia destra, sinistra, spastica, flaccida: significato e riabilitazione
- Emiparesi destra, sinistra, facciale e neonatale: cause, sintomi e cure
- Anosognosia e Sindrome neglect: significato, test e trattamento
- Sindrome neglect (negligenza spaziale unilaterale): cura e riabilitazione
- Malformazioni artero-venose cerebrali: sintomi e cura
- Differenza tra emorragia cerebrale e subaracnoidea
- Talamo: anatomia, struttura, nuclei e funzioni in sintesi
- Ventricoli cerebrali: anatomia e funzioni in sintesi
- Amigdala: connessioni, anatomia e funzioni in sintesi
- Ippocampo: anatomia, funzioni e ruolo nella memoria
- Locus ceruleus: anatomia, funzioni e connessioni in sintesi
- Striato dorsale e ventrale: anatomia e funzioni in sintesi
- Globo pallido e pallido ventrale: anatomia e funzioni in sintesi
- Substantia nigra compatta e reticolata: anatomia e funzioni in sintesi
- Nucleo subtalamico: anatomia, funzioni e patologie in sintesi
- Sistema limbico: componenti, posizione, funzioni, patologie in sintesi
- Lobo limbico: anatomia e funzioni in sintesi
- Morbo di Parkinson: cause, sintomi, decorso, terapie
- Malattia di Huntington: cos’è, ereditarietà, come si trasmette, età di insorgenza
- Schizofrenia: sintomi iniziali, violenza, test, cause e terapie
- Che cos’è il Disturbo ossessivo-compulsivo di personalità, come si riconosce, come si cura e come si distingue dal Disturbo ossessivo-compulsivo
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Quali sono le funzioni della Dopamina?
- Masturbazione compulsiva e dipendenza da pornografia causano impotenza anche nei giovani: colpa dell’effetto Coolidge
- Differenza tra afasia, disartria ed aprassia
- Area di Broca: funzioni ed afasia di Broca
- Area di Wernicke: funzioni ed afasia di Wernicke
- Differenza tra afasia di Broca e di Wernicke
- Cervelletto: anatomia esterna ed interna
- Cervelletto: le lesioni cerebellari più comuni
- Le funzioni del cervelletto: apprendimento e correzione dei movimenti del corpo
- Diencefalo: anatomia, struttura e funzioni in sintesi
- Telencefalo: anatomia, solchi, lobi, aree, corteccia, funzioni
- Differenza tra metencefalo e mielencefalo
- Ipotalamo: anatomia, struttura e funzioni
- Differenze tra ipotalamo, ipofisi, neuroipofisi e adenoipofisi
- Ipofisi (ghiandola pituitaria): anatomia, funzioni e ormoni secreti
- Asse ipotalamo-ipofisario: fisiologia e ormoni rilasciati
- Asse ipotalamo-ipofisi-gonade: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-testicolo: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-surrene: funzionamento ed ormoni rilasciati
- Asse ipotalamo-ipofisi-tiroide: funzionamento ed ormoni rilasciati
- Differenza tra sistema nervoso centrale e periferico: anatomia e funzioni in sintesi
- Differenza tra midollo spinale e allungato
- Differenza tra sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Gli integratori per allenare il tuo cervello e sviluppare una memoria prodigiosa
- Come funziona la nostra memoria e come facciamo per aumentarla: guida per prendere trenta e lode agli esami universitari
- Tecnica dei loci o palazzo della memoria esempi ed esercizi per aumentare la capacità di memorizzare informazioni
- Effetto von Restorff: cos’è e come usarlo a tuo vantaggio
- Tecniche per aumentare la memoria con addestramento ed ausili mnemonici
- La memoria prodigiosa dei gran maestri di scacchi: come fanno ad averla?
- La strana amnesia dell’ufficiale russo Zasetskij: non ricordava assolutamente nulla
- Cervello maschile e femminile: quali sono le differenze?
- Si può vivere senza cervello o con metà cervello?
- Differenza tra memoria sensoriale, a breve termine, a lungo termine
- Selezione, astrazione, interpretazione, integrazione: come la memoria opera
- Memoria implicita, esplicita, episodica, autobiografica, situazionale
- Sistema nervoso: com’è fatto, a che serve e come funziona
- Sistema nervoso autonomo simpatico e parasimpatico: anatomia e funzioni
- Ho sempre paura e timidezza: ipersensibilità dell’amigdala ed adrenalina
- Emozioni: cosa sono, classificazione, importanza e stress
- Rabbia: differenza tra ira passiva ed ira aggressiva
- Paura: cause, gradi, timore, ansia, fobia, panico, terrore ed orrore
- Narcolessia: cause, sintomi, cure e terapia farmacologica
- Effetto alone e bias cognitivo in psicologia, economia, marketing
- Effetto Pigmalione in psicologa, nell’insegnamento, nella vita e nell’amore
- Sognare topi, serpenti, gatti, sangue… Perché alcuni sogni sono ricorrenti e cosa significano?
- La morte per mancanza di sonno è davvero possibile? Per quanto tempo si può restare svegli?
- Quanti caffè devi bere in un giorno per morire?
- Dolore: cos’è, da cosa è causato, quanti tipi di dolore esistono?
- Perché sogniamo? Perché ricordiamo alcuni sogni e altri no? Cos’è un sogno lucido e la fase REM?
- Differenze tra fase REM e NON REM del sonno
- Che cos’è l’intelligenza umana: definizione, significato e psicologia
- Quoziente d’intelligenza: valori, significato, test ed ereditarietà
- Problem solving: cos’è, caratteristiche, tecniche, fasi ed esempi
- Differenza tra amnesia retrograda, anterograda, lacunare, globale
- Differenza tra amnesia transitoria, stabile e progressiva
- Amnesia dissociativa: sistematizzata, circoscritta, selettiva e altri tipi
- Sindrome dell’idiota sapiente: cause, caratteristiche e sintomi
- Sindrome del tramonto o del crepuscolo: cause, sintomi e cura
- Ritardo mentale nei bambini lieve, moderato, grave: si guarisce?
- Sindrome di Tourette: cause, sintomi, diagnosi e trattamento
- Sindrome di Tourette: si può guarire definitivamente? Come si guarisce?
- Differenza tra amnesia ed Alzheimer
- Tumore al cervello: operato mentre suona la chitarra e canta Yesterday
- Perché si piange? Per quale motivo si piange di gioia, di dolore e dal ridere?
- Paralisi del sonno e allucinazioni ipnagogiche: cause, pericoli, rimedi
- Rivivere ogni giorno una esperienza drammatica: il Disturbo post-traumatico da stress
- Sclerosi laterale amiotrofica (SLA): cause, sintomi, diagnosi e prognosi
- Sclerosi multipla: cause, sintomi, diagnosi e prognosi
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn e su Pinterest, grazie!
