 Con “sindrome endoteliale iridocorneale” (o “sindrome irido-corneo-endoteliale” o “sindrome ICE“, in inglese “ICE syndrome” o “iridocorneal endothelial syndrome“, da cui l’acronimo “ICE“) in medicina si intende un gruppo di endoteliopatie proliferative corneali progressive, che comprende:
Con “sindrome endoteliale iridocorneale” (o “sindrome irido-corneo-endoteliale” o “sindrome ICE“, in inglese “ICE syndrome” o “iridocorneal endothelial syndrome“, da cui l’acronimo “ICE“) in medicina si intende un gruppo di endoteliopatie proliferative corneali progressive, che comprende:
- la sindrome di Chandler;
- la sindrome di Cogan-Reese (sindrome del nevo irideo);
- l’atrofia essenziale dell’iride (atrofia iridea progressiva).
Tali patologie presentano tre caratteristiche comuni:
- alterazioni dell’iride (la parte colorata dell’occhio);
- rigonfiamento da edema della cornea con compromissione delle cellule endoteliali;
- aumento della pressione intraoculare che porta a glaucoma secondario e può condurre danni al campo visivo anche molto gravi, fino alla cecità.
Le tre patologie sono correlate dalla capacità di particolari cellule anomale dell’endotelio corneale (“ICE cell” o “cellule ICE”) di proliferare e migrare attraverso l’angolo verso la superficie dell’iride: ciò forma una neomembrana che prolifera andando a ricoprire l’angolo camerulare, si riflette sull’iride ed infine si contrae causando un glaucoma secondario da chiusura d’angolo e le trazioni dell’iride che possono esitare in fori e deformazioni. Le cellule ICE sono presenti in tutti i pazienti affetti e possono ricoprire l’endotelio interamente o essere presenti solo in aree circoscritte.
Le tre malattie sono di solito monolaterali, cioè interessano in genere un solo occhio e non entrambi.
Epidemiologia
Le sindromi endoteliali iridocorneali sono rare ed interessano in particolare (ma non esclusivamente) individui di sesso femminile con oltre 30 anni di età. L’età di esordio è quella adulta. La malattia è più diffusa tra i 30 ed i 50 anni di età. La prevalenza è attualmente sconosciuta.
Cause e fattori di rischio
Le cause specifiche delle sindromi endoteliali iridocorneali non sono attualmente note. La patogenesi sembra essere rappresentata dalla presenza delle cellule ICE e dal movimento dell’endotelio sull’iride che determina irregolarità della forma della pupilla e occlusione dell’angolo camerulare, il che causa l’aumento della pressione intraoculare ed il glaucoma secondario. Le teorie patogeniche includono:
- teoria della membrana: una anomalia dell’endotelio corneale porta all’edema corneale e all’estensione di una membrana che ricopre l’angolo camerulare;
- infezioni virali: possono forse alterare il genoma cellulare conferendo anomale capacità proliferative all’endotelio corneale;
- fattori esogeni come ad esempio traumi oculari.
Sintomi e segni
La sindrome iridocorneale endoteliale è una malattia del segmento anteriore dell’occhio caratterizzata da:
- endotelio corneale con aspetto di “argento martellato”;
- scompenso corneale;
- aumento della pressione intraoculare (ipertensione intraoculare);
- glaucoma secondario;
- atrofia dell’iride;
- policoria (presenza di due o più orifizi pupillari nell’iride);
- “buchi” nell’iride;
- noduli nell’iride;
- corectopia (anormale posizione della pupilla);
- distorsione papillare;
- sinechie anteriori;
- edema corneale.
Tra gli aspetti tipici, alla microscopia speculare c’è arrotondamento dei margini cellulari, aumentato pleomorfismo cellulare e perdita del mosaico cellulare. Tali condizioni possono determinare un peggioramento della vista e del campo visivo anche molto gravi, fino alla cecità. Nelle prime fasi della malattia, tuttavia, possono non esserci alcun sintomo o segni. Solo nelle fasi successive il paziente può notare una diminuzione della visione da parte di un solo occhio e, all’aumentare della pressione intraoculare, dolore e/o arrossamento dell’occhio.
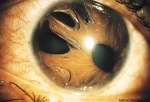
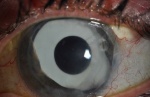
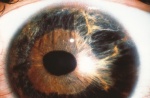
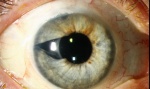
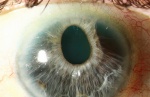
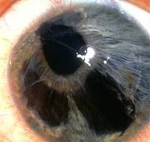
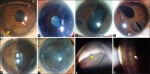
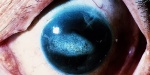
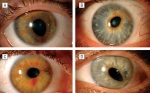
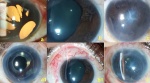
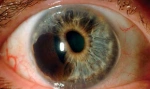
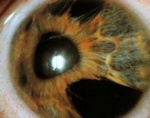
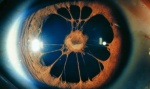
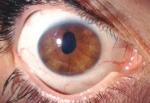
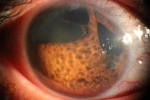
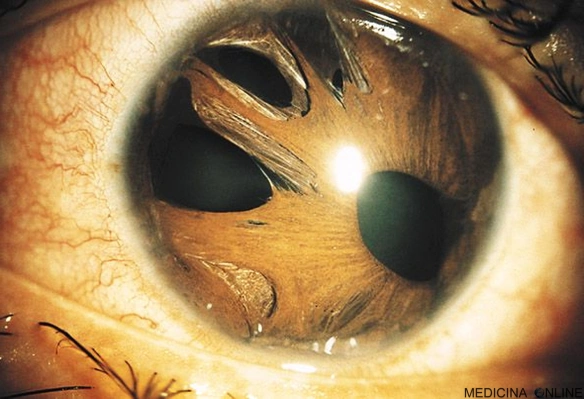
Immagini
Di seguito riportiamo alcune immagini di pazienti con sindrome endoteliale iridocorneale:
Sintomi iniziali e tardivi di glaucoma e di ipertensione oculare
L’ipertensione intraoculare risulta spesso asintomatica nelle fasi iniziali, cioè non determina alcun segno o sintomo, come dolore o altro, specie se l’alterazione pressoria è di pochi mmHg oltre il limite dei 21 fisiologici. Nelle fasi avanzate l’ipertensione potrebbe invece determinare la comparsa di alcuni sintomi e segni, come:
- comparsa di aloni;
- buftalmo;
- dolore oculare;
- fotofobia;
- occhi arrossati;
- restringimento del campo visivo;
- riduzione della vista.
Il glaucoma conclamato determina un progressivo peggioramento del campo visivo, che, al contrario di altre patologie oculari come la maculopatia, avviene a partire dalle zone più periferiche fino alla parte centrale, a seconda dell’entità del danno che il nervo ottico ha subito. Gli scotomi (zone cieche) vengono notati solo quando diventano estesi ed il danno al nervo ottico è già considerevole. Per questo motivo è fondamentale scoprire il glaucoma in tempo.
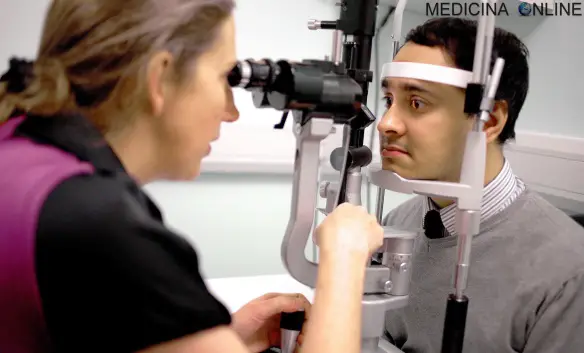
Biomicroscopia
Diagnosi
La diagnosi si serve di anamnesi, esame obiettivo e vari strumenti: la pressione intraoculare più elevata del normale viene misurata con un tonometro ad applanazione di Goldmann o con un tonometro a soffio. Un altro esame importante è la gonioscopia, ovvero lo studio del cosiddetto angolo iridocorneale, quella struttura responsabile del deflusso dell’umore acqueo dall’occhio: nelle fasi iniziali la gonioscopia può non rilevare la patologia. La gonioscopia viene eseguita dal medico oculista dopo instillazione di collirio anestetico e mediante lenti apposite (a contatto). Utile anche la biomicroscopia.
Le tre patologie che fanno parte del gruppo delle sindromi iridocorneali endoteliali, possono avere caratteristiche specifiche visibili alla biomicroscopia:
- nell’atrofia essenziale dell’iride sono visibili aree visibili di diradamento ed una pupilla fortemente deformata;
- nella sindrome di Chandler i cambiamenti nell’iride sono quasi identici a quelli dell’atrofia essenziale dell’iride, ma con in più marcati edemi corneali e cambiamenti più evidenti nella cornea;
- nella sindrome di Cogan-Riese l’iride è appiattita e si formano piccoli noduli sporgenti dai fori nello strato endoteliale (aspetto a “macchie sui funghi”).
Per approfondire alcune tecniche diagnostiche che potrebbero essere usate, leggi anche:
- esame alla lampada a fessura (o biomicroscopia);
- esame dell’acuità visiva (esame della vista);
- esame del campo visivo;
- esame del fondo oculare;
- tomografia ottica computerizzata (OCT);
- retinografia tradizionale e a fluorescenza;
- autorefrattometria;
- fluorangiografia retinica;
- potenziali evocati visivi;
- elettrooculografia (EOG);
- elettroretinografia (ERG);
- ecografia oculare;
- tavole di Ishihara;
- tonometria.
Terapia
La terapia delle sindromi endoteliali iridocorneali è mirata per prima cosa alla riduzione della pressione intraoculare, primariamente con terapia medica, secondariamente con trattamento chirurgica qualora la terapia medica sia inefficace, condizione che si verifica piuttosto spesso. Tutte le terapie attuali hanno quindi fondamentalmente lo scopo di abbassare la pressione intraoculare facilitando il deflusso dell’umor acqueo.
L’opacità corneale è trattata con trapianto di cornea di tipo lamellare (cheratoplastica lamellare posteriore o DSAEK), con sostituzione del solo strato endoteliale: in tal modo il recupero delle funzioni è decisamente più rapido rispetto ad una cheratoplastica perforante convenzionale e comporta rischi intraoperatori ridotti.
Terapia chirurgica del glaucoma
La terapia del glaucoma ha vari tipi di approcci, sia medici che chirurgici come l’intervento al laser o la scleroplastica. La prima metodica è la più diffusa, mentre la seconda è tendenzialmente adottata solo per i casi più gravi. La trabeculoplastica selettiva (SLT-Selective Laser Trabeculoplasty) sembrerebbe dare i migliori risultati nei pazienti non ancora sottoposti a trattamento farmacologico. Di solito la terapia farmacologica è incentrata sulla somministrazione di appositi colliri mentre l’intervento consiste in una trabeculectomia (letteralmente: “taglio del trabecolato”, che è il canale di fuoriuscita dell’umor acqueo). L’utilità della parachirurgica è limitata a pochi casi mentre l’SLT è indicata in tutti i casi di glaucoma ad angolo aperto.
Leggi anche:
- I colori esistono? Come fa l’occhio umano a distinguerli? Lo spettro visibile
- Policoria, quando un occhio ha due o più pupille: cause, sintomi, immagini, cure
- Corectopia: quando la pupilla dell’occhio non è al centro dell’iride
- Ectopia lentis: quando il cristallino dell’occhio si sposta
- Sinechia oculare anteriore e posteriore: cause, evoluzione, diagnosi, terapie
- Irite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Iridociclite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Corioretinite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Panuveite: cause, trasmissione, sintomi, diagnosi, complicazioni e terapie
- Uveiti intermedie, pars planite, vitrite: cause, sintomi, diagnosi e cure
- Ipopion (pus nell’occhio): cause, sintomi, diagnosi e trattamento
- Cheratite: cause, sintomi, diagnosi, prevenzione, cure, prognosi
- Gli occhi più incredibili che abbiate mai visto, grazie alla eterocromia
- Neo nell’occhio: sintomi e cure del melanoma oculare
- Pressione oculare alta: cause, glaucoma, rimedi e terapie
- Glaucoma: cos’è, sintomi premonitori, tipi, cure e terapia
- Sclera blu, grigiastra, rossa, gialla, scura, arrossata o gonfia: cosa indica?
- Sangue nel bianco dell’occhio: devo preoccuparmi? Quali i rimedi?
- Visita oculistica: in cosa consiste, come si svolge, dove farla, costo
- Esame del campo visivo: risultati, costo, quanto dura, interpretazione
- Esame della vista (misurazione della acuità visiva): come si svolge, a che serve
- Differenza tra cornea, sclera, congiuntiva, retina, iride, vitreo e cristallino
- Ipovisione centrale e periferica: significato, cause, cure
- Cecità: definizione, cause, normativa italiana, invalidità
- Amaurosi fugace (cecità transitoria): significato, stress, terapia, esami
- Scopri se sei daltonico con il test delle Tavole di Ishihara
- Ipertelorismo interpupillare e mammellare: sintomi, cause, cure
- Ipotelorismo interpupillare: quando gli occhi sono troppo vicini tra loro
- Retinopatia diabetica: cause, sintomi e terapie
- Retinopatia ipertensiva: cause, sintomi e terapie
- Distacco di retina: sintomi, cure, intervento ed esiti
- Ptosi palpebrale congenita, monolaterale, improvvisa, cura ed intervento
- Differenza tra ipovedente e non vedente
- Tonometria oculare: come si fa, valori normali, pressione, costo
- Autorefrattometria: cos’è, a che serve, come si svolge
- Lampada a fessura (biomicroscopia): a cosa serve, come funziona
- Retinografia tradizionale e a fluorescenza: tipi e usi
- Ecografia oculare: indicazioni, svolgimento, preparazione, costo
- Elettrooculografia (EOG): come si svolge l’esame e a che serve
- Potenziali evocati visivi: procedura, a cosa servono e costo
- Iridectomia: cos’è, come si esegue, rischi e convalescenza
- Iridotomia con laser: convalescenza, conseguenze, rischi, costo
- Trabeculectomia: convalescenza, complicanze, rischi, recupero
- Ifema all’occhio: cause, sintomi, diagnosi, terapie, rischi
- Ambliopia (occhio pigro) in bambini e adulti: cause, sintomi test, cure
- Strabismo convergente, divergente, paralitico: sintomi, cause, cure
- Diplopia (visione doppia) improvvisa: cause, stress, test, cura, guarigione
- Emianopsia: sintomi, cura, temporanea, omonima, unilaterale, controlaterale
- Scotoma: temporaneo, arciforme, positivo, scintillante, cause, cure
- Degenerazione maculare legata all’età, essudativa, miopica, cure e rimedi
- Degenerazione maculare miopica giovanile: cause, diagnosi, terapia
- Aniridia: sintomi, cause, diagnosi, terapia, cecità, invalidità
- Tumore dell’occhio in bambini e adulti: sopravvivenza, immagini, si muore
- Enucleazione ed eviscerazione oculare: la rimozione dell’occhio
- Enucleazione dell’occhio: anestesia, intervento, rischi, complicanze
- Eviscerazione dell’occhio: anestesia, intervento, rischi, complicanze
- Atrofia ottica: sintomi, bilaterale, dominante, cure
- Atrofia ottica dominante (o atrofia ottica di tipo 1)
- Papilledema monolaterale e bilaterale: sintomi, diagnosi, cure
- Cristallino: significato, anatomia, funzione, artificiale, patologie
- Cornea: anatomia, funzioni e patologie in sintesi
- Sclera: anatomia, funzioni e patologie in sintesi
- Nervi cranici: anatomia, funzioni, schema, tabella, patologie
- Come funziona la vista e dove si formano le immagini che l’occhio vede?
- Esame del fondo oculare: a che serve, come si esegue, come ci si prepara?
- Tomografia ottica computerizzata (OCT): cos’è, come si legge il risultato, perché farla
- Differenza tra maculopatia e retinite pigmentosa
- Vitreo dell’occhio: cos’è, a che serve, di cosa è composto, perché deve essere trasparente?
- Pressione oculare: come si misura e quali sono i valori normali
- Differenza tra midriasi e miosi
- Midriasi: cause, cura, monolaterale, reagente, fissa e morte
- Miosi: sintomi, causa, da farmaci, droghe, cura, etimologia
- Anisocoria pupillare: fisiologica, sintomi, significato, transitoria, cause
- Riflesso pupillare alla luce: meccanismo e significato clinico
- Distacco posteriore di vitreo: quali sono le cause
- Differenza tra miopia, astigmatismo, ipermetropia e presbiopia
- Cosa sono le miodesopsie (mosche volanti) e perché si muovono?
- Le miodesopsie (mosche volanti) sono pericolose? Quando chiamare il medico
- Miodesopsie (mosche volanti): come fare per eliminarle
- Distacco di vitreo: quali sono le conseguenze sulla vista?
- Distacco del vitreo: posso fare sport? Quali sono i migliori?
- Retinoblastoma: ereditario, genetica, sintomi, prognosi e cura
- Differenza tra retinoblastoma ereditario e sporadico
- Retina dell’occhio: anatomia, strati, funzioni e patologie in sintesi
- Fotorecettori: differenza tra coni e bastoncelli
- Sindrome dell’occhio secco: lenti a contatto, vista appannata e bruciori
- Cataratta: cosa fare e cosa non fare dopo l’intervento
- Congiuntivite ed allergia congiuntivale: cause, sintomi e cure
- Nictalopia (cecità notturna): cause, sintomi e terapie
- Cheratocono: cause, sintomi e terapie
- Distacco posteriore di vitreo: sintomi, cause, diagnosi e cure
- Esoftalmo: cause, sintomi e terapie
- Foro maculare: cause, sintomi e terapie
- Infezioni oculari interne ed esterne: cause, sintomi e terapie
- Neurite ottica: sintomi, cause e terapie
- Nistagmo: cause, sintomi, classificazione e terapia
- Pterigio: cause, sintomi e terapie
- Pucker maculare: cause, sintomi e terapie
- Retinoblastoma: cause, sintomi e terapie
- Fluorangiografia retinica: preparazione, effetti collaterali e patologie studiate
- Tracoma: cause, sintomi, diagnosi e terapie
- Ulcera corneale (lesione della superficie oculare trasparente): cause, sintomi e cure
- Uveiti: classificazione, cause, sintomi e terapie
- Xeroftalmia e ulcerazione della cornea: cause, sintomi e terapie
- Sensazione di corpo estraneo nell’occhio: cause e cure
- Oftalmodinia solare: il dolore agli occhi che dipende dalla luce
- Differenza tra corteccia visiva primaria, secondaria e terziaria
- I muscoli e nervi che controllano i movimenti degli occhi
- Differenza strabismo paralitico, non paralitico, eteroforia, eterotropia
- Differenza tra strabismo e diplopia
- Strabismo nell’adulto: risultati dell’intervento
Lo Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram o su Pinterest, grazie!