 Lo Streptococcus pneumoniae, anche chiamato pneumococco o pneumococcus, un tempo noto come Bacillo di Fraenkel o Diplococcus pneumoniae o Diplococcus lanceolatus, spesso abbreviato S. pneumoniae, è un batterio gram-positivo appartenente al genere Streptococcus ed è il principale responsabile della polmonite negli adulti. Lo S. pneumoniae, tuttavia, non colpisce solo l’apparato respiratorio, ma può interessare anche altri distretti come il sistema nervoso centrale, il cuore e lo scheletro. Nonostante il fatto che la virulenza di questo batterio sia minima e che sia un batterio patogeno principalmente nei soggetti immunodepressi, in alcuni casi può essere responsabile di pericolose condizioni (sepsi, meningite, endocardite, batteriemia, artrite, osteomielite e peritonite) che – se non curate – possono condurre alla morte del paziente.
Lo Streptococcus pneumoniae, anche chiamato pneumococco o pneumococcus, un tempo noto come Bacillo di Fraenkel o Diplococcus pneumoniae o Diplococcus lanceolatus, spesso abbreviato S. pneumoniae, è un batterio gram-positivo appartenente al genere Streptococcus ed è il principale responsabile della polmonite negli adulti. Lo S. pneumoniae, tuttavia, non colpisce solo l’apparato respiratorio, ma può interessare anche altri distretti come il sistema nervoso centrale, il cuore e lo scheletro. Nonostante il fatto che la virulenza di questo batterio sia minima e che sia un batterio patogeno principalmente nei soggetti immunodepressi, in alcuni casi può essere responsabile di pericolose condizioni (sepsi, meningite, endocardite, batteriemia, artrite, osteomielite e peritonite) che – se non curate – possono condurre alla morte del paziente.
STORIA
Streptococcus pneumoniae (pneumococco) fu identificato come una delle principali cause di polmonite già nel 1880. Anche se originariamente chiamato Diplococcus pneumoniae, venne poi rinominato col suo nome attuale a causa della sua crescita in catenelle nei terreni liquidi, così come altri streptococchi. La vaccinazione a tappeto ha ridotto l’incidenza di infezione da pneumococco, ma questo microrganismo rimane una importante causa batterica dell’otite media acuta, della rinosinusite purulenta, della polmonite e della meningite. Lo S. pneumoniae fu utilizzato nel 1928 per i suoi esperimenti di genetica molecolare dal biologo britannico Frederick Griffith. Grazie ai risultati raggiunti da questi esperimenti, la comunità scientifica riconobbe nel 1944 che il DNA è il “fattore modificante” individuato da Griffith stesso nel corso degli esperimenti. Tale risultato, che verrà definitivamente accettato solamente dopo ulteriori verifiche sperimentali quali quelle condotte da Alfred Hershey e Martha Chase nel 1952, fecero sì che l’idea che la trasmissione dei caratteri genetici fosse dovuta alle proteine tramontasse. Gli esperimenti di Griffith riguardavano due varianti di Diplococcus pneumoniae. La prima variante (IIIS o “Smooth”) presenta le due cellule batteriche circondate da una capsula di polisaccaridi (“ceppo capsulato”) ed è patogena per l’uomo. La seconda variante (IIR o “Rough”) non presenta alcuna capsula e non è patogena. Griffith compì i suoi esperimenti su alcune cavie da laboratorio. Iniettando il ceppo patogeno, i topi contraevano il morbo e morivano poco dopo. Il decesso non avveniva, invece, quando nei corpi degli animali veniva iniettato il ceppo non patogeno. Il topo non contraeva il morbo nemmeno quando veniva iniettata la variante patogena precedentemente trattata (e quindi uccisa) ad elevata temperatura. Tuttavia, quando veniva iniettato il ceppo patogeno trattato con calore (per uccidere i batteri) insieme a quello non patogeno, i topi, in alcuni casi, contraevano comunque il morbo. Le ipotesi che si presentarono nella mente di Griffith furono due: la prima, quella di una “resurrezione” del ceppo patogeno, apparve subito altamente improbabile; la seconda, quella che prevedeva la presenza di un “fattore modificante”, fu invece abbracciata. Studi successivi ed anni di ricerche porteranno a stabilire che questo “fattore modificante” altro non è che il DNA.
MICROBIOLOGIA
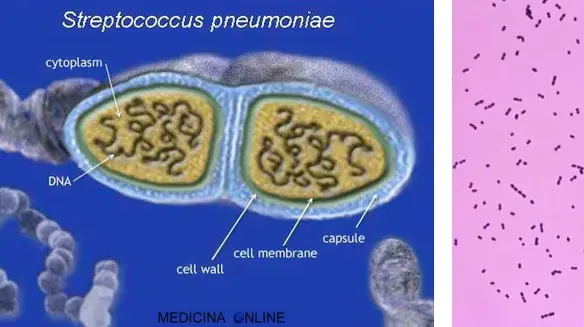
Gli pneumococchi vengono identificati nel laboratorio di microbiologia come cocchi Gram-positivi catalasi-negativi che crescono in coppie o catenelle e causano α-emolisi su agar sangue. Più del 98% dei ceppi isolati di pneumococco è sensibile all’etilidrocupreina (optochina) e praticamente tutte le colonie pneumococciche vengono dissolte dai sali biliari. All’esame microscopico si presenta costituito da due cocchi che si uniscono ad un’estremità creando una caratteristica forma a “fiamma”. È dotato di polisaccaride C (a cui è reattiva la CRP, C Reactive Protein), ma non di Antigene di Lancefield come invece avviene con altri Streptococchi. È alfa-emolitico in aerobiosi, beta-emolitico in anaerobiosi. È colturalmente molto esigente, come tutti gli streptococchi manca di catalasi, quindi ha bisogno degli enzimi che degradano le specie ossidanti dell’ossigeno contenuti nell’agar sangue. I principali costituenti della parete cellulare pneumococcica sono il peptidoglicano e l’acido teicoico. L’integrità della parete cellulare dipende dalla presenza di numerose catene peptidiche laterali che contraggono legami tra loro grazie all’attività di enzimi come la transpeptidasi e la carbossipeptidasi. Gli antibiotici beta-lattamici inattivano questi enzimi legandosi in maniera covalente alloro sito attivo, La sostanza C (C da cellwall), un polisaccaride costituito da acido teicoico e contenente un residuo di fosforilcolina, è caratteristica esclusiva di S, pneumoniae ed è uniformemente presente in tutti i ceppi. I residui di colina esposti sulla superficie fungono da sito di attacco per potenziali fattori di virulenza, come la proteina A di superficie pneumococcica (pneumococcal surface protein A, PspA) e l’adesina A di superficie pneumococcica (pneumococcal surface adhesin A, PsaA) che possono eludere i meccanismi di fagocitosi. A eccezione dei ceppi che causano congiuntivite, praticamente tutti gli isolati clinici di S, pneumoniae possiedono una capsula polisaccaridica, una struttura che rende il batterio virulento inibendo la fagocitosi. Tutti i ceppi sono in grado di produrre pneumolisina, una tossina che può causare molte delle manifestazioni dell’infezione da pneumococco. Esistono 90 tipi di capsule sierologicamente distinte di S. pneumoniae. La sierotipizzazione resta un fattore clinicamente rilevante dal momento che l’attività dei vaccini disponibili è basata sulla stimolazione anticorpale nei confronti di specifici polisaccaridi di membrana.
EPIDEMIOLOGIA
S. pneumoniae colonizza il nasofaringe ed in ogni singola occasione può essere isolato dal 5-10% degli adulti sani e dal 20-40% dei bambini sani. Una volta che i microrganismi hanno colonizzato un adulto, di solito persistono per 4-6 settimane, ma possono superare anche i 6 mesi. Gli pneumococchi si trasmettono da un individuo all’altro principalmente per via aerea (tramite goccioline) o per trasmissione diretta come risultato di un contatto ravvicinato; la trasmissione può essere aumentata da affollamento o dalla scarsa ventilazione. Le scuole materne sono una delle sedi più importanti per la diffusione dei ceppi penicillino-resistenti, specialmente di quelli appartenenti ai sierotipi 6B, 14, 19F e 23F. Le epidemie tra gli adulti sono associate a condizioni di vita che determinano affollamento, per esempio le camerate militari, le carceri e i rifugi per i senza fissa dimora, ma si verificano anche nei luoghi che ospitano soggetti altamente sensibili, per esempio le strutture assistenziali. I contatti nelle scuole o nei luoghi di lavoro (compresi gli ospedali) non aumentano sensibilmente il rischio di acquisizione della polmonite pneumococcica. I dati di incidenza esposti di seguito sono stati ottenuti prima della somministrazione su larga scala del vaccino pneumococcico coniugato a lattanti e bambini. In assenza della vaccinazione (che ne modifica la storia naturale) la malattia invasiva da pneurnococco è di gran lunga la più frequente tra i bambini con età inferiore ai 2 anni. L’incidenza è inferiore tra i bambini più grandi e gli adulti di età inferiore ai 65 anni, ma torna a incrementarsi negli adulti anziani. Anche il tasso di mortalità più alto è registrato nelle fasce di età estreme. Uno studio di sorveglianza condotto nel South Carolina ha dimostrato che l’incidenza della setticemia pneumococcica nei bambini al di sotto dei 2 anni di età, nei giovani adulti e nelle persone di età superiore ai 70 anni era, rispettivamente, di 160,5 e 70 casi ogni 100.000 (questi risultati precedono l’adozione della vaccinazione nella popolazione infantile). Negli adulti, la maggior parte delle volte, era conseguente alla polmonite: per ogni caso batteriemico vi sono tre o quattro pazienti con una polmonite non batteriemica. Per questo, si stimano annualmente 20 casi di polmonite pneumococcica ogni 100.000 giovani adulti e 280 casi ogni 100.000 persone di età superiore ai 70 anni. La malattia è più frequente tra gli uomini che tra le donne. L’incidenza della setticemia pneumococcica tra gli adulti presenta un caratteristico picco a metà dell’inverno e una rilevante riduzione in estate; nei bambini, invece, è relativamente costante durante tutto l’anno, fatta eccezione per una marcata riduzione a metà estate. Per ragioni poco note, ma probabilmente multifattoriali, i nativi americani, i nativi dell’Alaska e gli afroamericani sono particolarmente suscettibili alla malattia pneumococcica invasiva. Anche i nativi delle regioni dell’anello del Pacifico sono allo stesso modo più suscettibili.
Continua la lettura con:
- Infezioni da pneumococco: condizioni predisponenti, meccanismi patogenetici e di difesa dell’ospite
- Infezioni da Streptococcus pneumoniae: fattori di rischio, sintomi di esordio e segni
- Infezioni da Streptococcus pneumoniae: diagnosi differenziale e microbiologica, complicanze, meningite
- Infezioni da Streptococcus pneumoniae: sensibilità agli antibiotici β-lattamici, macrolidi, fluorochinoloni, chetolidi
- Infezioni da Streptococcus pneumoniae: antibiotici usati con otite, sinusite, meningite, endocardite, sepsi
- Infezioni da Streptococcus pneumoniae: antibiotici usati in caso di polmonite da pneumococco
- Streptococcus pneumoniae: vaccino polisaccaridico capsulare e proteina-coniugato
- Sindrome di Austrian: cause, alcolismo, sintomi, diagnosi, terapia, prognosi
Per approfondire:
- Antibiotico: come agisce, tipi, classificazione, quando prenderlo?
- Antimicrobico, antisettico, disinfettante e sterilizzazione
- Antibatterici: cosa sono, come agiscono, dove si trovano, quando usarli
- Differenza tra antibiotici, antivirali, antimicotici, antifungini, antibatterici, antiprotozoari, antiparassitari
- Farmacocinetica: definizione, assorbimento e altre fasi
- Farmacocinetica degli antibiotici: assorbimento, somministrazione orale, endovenosa e intramuscolare
- Farmacocinetica degli antibiotici: distribuzione, metabolismo ed eliminazione
- Farmacodinamica: definizione, potenza, efficacia, concentrazione e indice terapeutico di un farmaco
- Differenza tra farmacodinamica e farmacocinetica
- Concentrazione minima inibitoria (MIC): significato in medicina e come si determina
- Minima concentrazione antibiotica (MAC): significato in medicina e come si determina
- Concentrazione minima battericida (MBC): significato in medicina e come si determina
- Differenza tra concentrazione minima battericida (MBC), antibiotica (MAC) e concentrazione minima inibitoria (MIC)
- Assorbimento dei farmaci: somministrazione orale, parenterale e forme a rilascio controllato
- Diffusione attiva, passiva o pinocitosi: il trasporto dei farmaci attraverso le membrane cellulari
- Biodisponibilità di un farmaco: cause di bassa biodisponibilità e valutazione
- Distribuzione, velocità di ingresso, equilibrio di distribuzione e legame di un farmaco
- Finestra terapeutica ed esempi di farmaci con ampi e ristretti indici terapeutici
- Eliminazione di un farmaco: metabolismo, citocromo P-450, coniugazione
- Eliminazione di un farmaco: escrezione renale e biliare
- Farmacocinetica, biodisponibilità, volume di distribuzione, emivita di un farmaco e variabilità individuale
- Farmacodinamica, interazioni farmaco-recettore e relazione dose-risposta
- Farmacogenetica: variabilità farmacocinetica e farmacodinamica
- Interazioni farmacologiche: farmacodinamiche e farmacocinetiche
- Reazioni avverse ai farmaci: effetti collaterali, tossicità, allergie, idiosincrasie
- Rapporto rischi-benefici nell’assunzione dei farmaci
- Mancata compliance del paziente: quando il paziente non prende i suoi farmaci
- Differenza tra tolleranza acuta e cronica, resistenza, tachifilassi e sensibilizzazione ai farmaci
- Differenza tra antibiotico batteriostatico, battericida, batteriolitico
- Differenza tra bacitracina, glicopeptidi, antibiotici β-lattamici
- Differenza tra aminoglicosidi, macrolidi, chetolidi, lincosamidi, streptogramine, cloramfenicolo
- Differenza tra antimetaboliti, sulfamidici, trimetoprim
- Differenza tra chinoloni, rifampicina, nitrofurantoina, metronidazolo
- Differenza tra polimixine, gramicidina A, daptomicina
- Spettro d’azione e differenza tra antibiotici ad ampio spettro e ristretto
- Farmaco-resistenza e antibiotico-resistenza: meccanismi di resistenza ad antibiotici β-lattamici e vancomicina
- Meccanismi di resistenza ad aminoglicosidi, macrolidi, chetolidi, lincosamidi, streptogramine, cloramfenicolo
- Meccanismi di resistenza a tetracicline, mupirocina, trimetoprim, sulfamidici
- Meccanismi di resistenza a chinoloni, rifampicina, linezolid e resistenza antibiotica multipla
Leggi anche:
- Differenza tra effetto paradosso ed effetto rebound in medicina
- Antifungini (antimicotici) e micosi: funzionamento ed esempi
- Antiparassitari, antiprotozoari, antielmintici, vermifughi
- Antiprotozoari: principi attivi, esempi, meccanismo d’azione
- Chemioterapia: durata, in pastiglie, come funziona, fa male, perché farla?
- Differenza tra microrganismi, batteri, virus, microbi e germi
- Differenza tra virus e batteri: chi è più pericoloso? Diagnosi, sintomi e terapia
- Differenza tra antigene, aptene allergene ed epitopo
- Ciprofloxacina e danni al tendine d’Achille: quali i rimedi?
- Farmaci e terapie per i vermi intestinali di bambini e adulti
- Vie di somministrazione di un farmaco: tipi, differenze, vantaggi e svantaggi
- Che significa prendere un farmaco off label?
- Che significa “ai pasti”? Quando assumere i farmaci?
- Parassiti e vermi nelle feci: sintomi e come eliminarli con farmaci e rimedi naturali
- Verme solitario: lunghezza, come eliminarlo, nelle feci, immagini
- Ossiuri (vermi intestinali): cause, trasmissione, come vederli, cura definitiva
- Differenza tra infezione ed infestazione
- Infestazione: cos’è, da cosa è causata, come si cura
- Differenza tra infestazione interna ed esterna
- Infiammazione: le alterazioni dei vasi sanguigni, permeabilità vascolare e migrazione leucocitaria
- Differenza tra infezione acuta e cronica
- Morte cellulare: differenza tra necrosi, apoptosi ed autofagia
- Coprocoltura ed antibiogramma: procedura e perché si eseguono
- Esame delle urine completo con urinocoltura: come fare e capire i risultati
- Invasività microbica: la capacità di invadere l’organismo ospite
- Differenza tra invasività clinica e microbica
- Il virus più pericoloso del mondo è più vicino a te di quanto pensi
- Qual è il virus che ha ucciso più persone in assoluto?
- Qual è il virus più letale al mondo?
- Virus mortali: ecco gli 11 più pericolosi al mondo
- I 12 batteri più pericolosi per l’uomo
- Vaccini: servono davvero? Tutte le verità scientifiche
- Il calendario delle vaccinazioni obbligatorie per i vostri figli
- Febbre dopo vaccino: come curarla e quanto dura?
- Candida in uomo e donna: cause, trasmissione e farmaci
- Onicomicosi a mani e piedi: cause, cura, rimedi, farmaci, immagini
- Differenza tra funghi, muffe e lieviti
- Quante persone uccide ogni anno il virus HIV che causa l’AIDS?
- L’insospettabile influenza ogni anno uccide più persone dell’Ebola
- Il virus che uccide mezzo milione di bambini ogni anno
- Virus e virioni: cosa sono, come sono fatti, come funzionano e come si riproducono
- Cinque tuoi insospettabili oggetti che sono più sporchi della tavoletta del water
- Attenta ai tuoi trucchi: sono pieni di batteri
- Attenzione ai cosmetici tester nei negozi: sono pieni di virus e batteri fecali
- Quali sono gli oggetti più sporchi e contaminati delle camere d’albergo?
- Lavarsi veramente bene le mani non è così facile come sembra: ecco i trucchi per farlo nel modo giusto!
- Sistema immunitario, immunità innata e specifica: riassunto, schema e spiegazione
- Immunodeficienza primaria e secondaria: sintomi, cause e terapie
- Immunità innata (aspecifica): barriere, infiammazione e complemento
- Immunità innata (aspecifica): neutrofili, macrofagi e linfociti natural killer
- Immunità specifica (acquisita): linfociti, T killer, T helper, T γδ, B ed anticorpi
- Immunità specifica (acquisita): memoria passiva, attiva ed immunizzazione
- Immunità specifica (acquisita) umorale e cellulare
- Patologie del sistema immunitario: immunodeficienze, autoimmunità ed ipersensibilità
- Anticorpi: (immunoglobuline): tipi, caratteristiche e funzioni
- Febbre gialla, dengue ed altre malattie trasmesse dalle zanzare
- Febbre dengue: sintomi, trasmissione, diagnosi, terapia e prevenzione
- Sierotipo in microbiologia: significato ed importanza per i vaccini
- Differenza tra DNA ed RNA
- Differenza tra cellula aploide e diploide con esempi
- Riproduzione cellulare e ciclo cellulare
- Mitosi: spiegazione delle quattro fasi
- Meiosi: spiegazione di tutte tappe
- Differenza tra coronarografia ed angioplastica
- Differenza tra tumore benigno, maligno, neoplasia, cancro e metastasi
- HIV: sintomi iniziali in donne e uomini
- Differenza tra HIV e AIDS: sono uguali?
- Differenza tra organismi autotrofi ed eterotrofi
- Differenza tra organismi prototrofi ed auxotrofi
- Differenza tra organico inorganico
- Differenza tra capside a simmetria icosaedrica, elicoidale e complessa
- Differenza tra unicellulare e pluricellulare con esempi
- Disbiosi: l’alterazione della flora batterica intestinale
- Come potenziare la flora batterica intestinale: probiotici e prebiotici
- Fermenti lattici e probiotici: significato, funzioni, benefici per l’organismo
- Differenze tra fermenti lattici, probiotici e prebiotici
Dott. Emilio Alessio Loiacono
Medico Chirurgo
Direttore dello Staff di Medicina OnLine
Se ti è piaciuto questo articolo e vuoi essere aggiornato sui nostri nuovi post, metti like alla nostra pagina Facebook o unisciti al nostro gruppo Facebook o ancora seguici su Twitter, su Instagram, su YouTube, su LinkedIn, su Tumblr e su Pinterest, grazie!
